ПГД эмбриона

Наши преимущества
У вас в семье есть наследственные заболевания? Вы хотите, чтобы у будущего ребенка не было хромосомных аномалий? Нужно повысить шансы на успех ЭКО? Поможет преимплантационное генетическое тестирование (ПГД)!
Такой подход позволяет предупредить патологии, которые невозможно определить визуально, ведь генетические нарушения могут иметь даже эмбрионы хорошего качества.
Чтобы определить наличие показаний к ПГТ (ПГД), нужно записаться на консультацию к генетику. Специалист также сможет решить, какой метод диагностики будет наиболее эффективным именно в вашем случае.
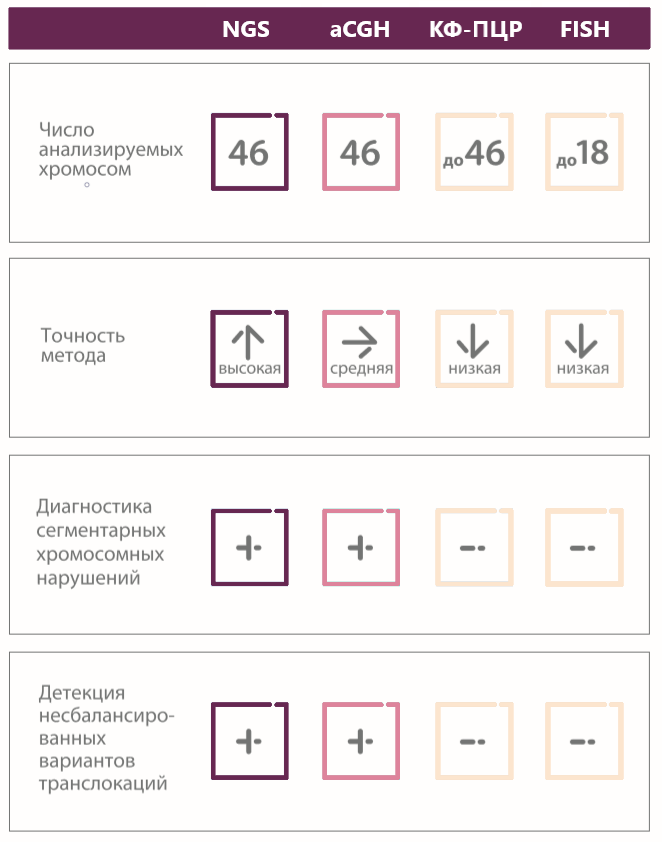
ПГТ хромосомных аномалий (ПГТ-А) предполагает проведение преимплантационного генетического тестирования (ПГД), позволяющего выявить лишние или недостающие хромосомы в ядре клетки, а также участки, на которых генетический материал утрачен или же, напротив, удвоен. Важно, что современная методика позволяет провести анализ по всем 46 хромосомам и не ограничена обнаружением наиболее вероятных нарушений.
ПГТ моногенных заболеваний (ПГТ-М) позволяет выявить определенное наследственное заболевание. Этот метод может быть рекомендован в том случае, если присутствует высокий риск генных мутаций у будущего ребенка.
Показания к ПГТ (ПГД)
Преимплантационное генетическое тестирование (ПГД) может потребоваться в следующих случаях:
Каких целей позволяет достичь ПГТ (ПГД)
ПГТ на анеуплоидии (ПГТ-А) дает возможность:
ПГТ моногенных заболеваний (ПГТ-М), если в семье присутствует наследственная патология, дает возможность:
Как проводится преимплантационное генетическое тестирование эмбрионов (ПГД эмбрионов)
Сначала специалисты должны получить материал для исследования. С этой целью осуществляется биопсия нескольких клеток эмбриона.
На первом этапе нужно разрушить блестящую оболочку, а уже затем с помощью специального микрокапилляра извлечь клетку и зафиксировать ее для проведения дальнейшего генетического тестирования.
ПГТ эмбриона может осуществляться с применением следующих методик:
Раньше преимплантационное генетическое тестирование эмбрионов проводилось, как правило, на 3 день, однако сейчас доказано, что проведение биопсии на этом этапе заметно снижает жизнеспособность эмбрионов. В то же время забор клеток на 5 день после оплодотворения не влияет на их дальнейшее развитие.
Запишитесь на прием к специалисту «Нова Клиник» в Москве и узнайте больше о преимплантационном генетическом тестировании эмбрионов. Цена консультации указана на сайте.
Время преимплантационного генетического тестирования
Преимплантационноое генетическое тестирование помогает родить здорового ребенка.Звучит как фантастика, а на самом деле — доступная в Клинике МАМА реальность.
Взрослые люди отличаются тем, что принимают взвешенные обдуманные решения. Особенно если это касается продолжения рода. Для тех, кто осознанно пришел к решению завести ребенка в возрасте глубоко за 30, домокловым мечом висит растущая со временем вероятность развития патологий плода. Об этом говорят врачи, журналисты и грустные родители, у которых самое большое в жизни горе — больной малыш.
В Женских консультациях на ранних сроках беременности есть обязательная перинатальная диагностика, когда беременной женщине сообщают буквально приговор: что ждать — счастье или горе. В худшем случае приходится делать выбор между прерыванием беременности и решением растить ребенка с генетическими отклонениями.
Страх заставляет многих отказаться от мечты стать родителями. Но. оказывается, не только страх, но и отсутствие информации. Ведь решение этой проблемы есть — преимплантационноое генетическое тестирование. Возможно, Вы еще не знаете, что это такое.
Что такое преимплантационное генетическое тестирование (преимплантационная генетическая диагностика)
Преимплантационноое генетическое тестирование (Преимплантационная генетическая диагностика (ПГД))— современный молекулярно-биологический анализ патологий эмбриона. Использование метода ПГТ (ПГД) позволяет провести генетическое тестирование эмбриона еще до переноса его в полость матки. Данное исследование проводится в рамках программы ЭКО и позволяет переносить в полость матки только проверенные отобранные эмбрионы. То есть, метод абсолютно не травматичен для женщины. Обычно исследование проводят на эмбрионах после трех суток развития. У будущего ребенка есть шанс избежать тяжелых аномалий.
Когда приходит время ПГТ (ПГД)
Первая часть ЭКО проходит традиционно — у будущей мамочки получают яйцеклетки. У будущего папочки— сперматозоиды. В результате оплодотворения появляются эмбрионы, итут наступает время ПГТ (ПГД).
Если вы мудро предпочли осторожный путь, то остановите свой выбор на репродуктивной клинике, где в принципе есть возможность сделать ПГТ (ПГД), а их немного даже в Москве. Одна из самых лучших— Клиника МАМА сопытными профессионалами и сложнейшим, необходимым для данной процедуры оборудованием.
Что происходит в лаборатории
Когда эмбриональная клетка получена, из нее выделяют ядро, в котором и содержится весь генетический материал. Далее в ядро внедряют специальные подкрашенные ДНК-зонды. В результате исследования получается изображение, в котором исследуемые хромосомы видны в виде цветных точек. С их помощью и удается узнать о будущем будущего человечка.
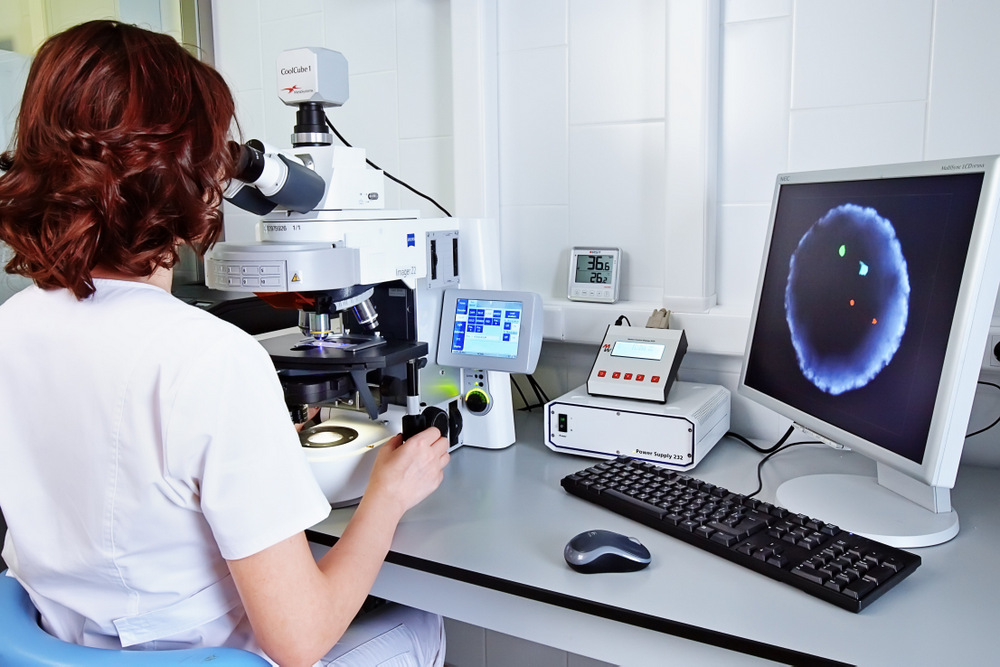
В день переноса супруги получают цветную картинку с генетическим описанием эмбрионов, после чего будущие родители вместе с лечащим врачом принимают решение о том, какой эмбрион выбрать и перенести в полость матки.
ПГТ (ПГД) помогает родить гаратированно здорового ребенка. Звучит как фантастика, а на самом деле — доступная реальность.
Кому рекомендовано преимплантационноое генетическое тестирование (преимплантационная генетическая диагностика)
В принципе, диагностика рекомендована всем. Это же не лечение. Если говорить о приоритетах, то для будущих родителей он один— здоровье ребенка. Все хотят гарантий, однако даже молодым родителям, без диагностики, никто ее дать не может. Но иногда ПГТ (ПГД) просто необходимо. Например, если у женщины были выкидыши — это говорит о повышенном риске, и требует особого внимания.
Рассмотрим такой вариант: женщина в протоколе ЭКО, и не сделала ПГТ (ПГД). А возраст у нее и/или у супруга за 35, соответственно риски аномалий — появления лишних хромосом или их отсутствия — огромны.
Патология с лишней третьей хромосомой по 16 пар с большой долей вероятности приведет к выкидышу на раннем сроке. Она чаще всего встречается и составляет более 30% от всех трисомий. При спонтанном выкидыше примерно треть составляет тройной набор всех хромосом и 5% тетраплоидии (четверной набор). Эти численные хромосомные мутации реально разглядеть при проведении генетической диагностики. Выкидыш для женщины, желающей стать матерью, — настоящий стресс. Физический и психологический, а ПГТ (ПГД) — шанс избежать его.
Некоторые, хромосомные нарушения совместимы с благополучным течением беременности. Так может родиться младенец с синдром Дауна. Это заболевание одно из самых частых трисомий, аномалий 21 хромосомы. Синдром встречается в среднем 1 на 700 случаев, но вероятность повышается с возрастом матери. У женщин старшего возраста частота рождения больных с синдромом Дауна достигает 4 %.
Репродуктолог будет рекомендовать вам проводить ПГТ (ПГД), если у вас:
Были выкидыши на ранних сроках. Половина спонтанных абортов на ранних сроках и/или биохимических беременностей вызвано хромосомными аномалиями.
Будущая мать старше 35— с возрастом многократно возрастает риск рождения ребенка с синдромом Дауна.
Уже были неудачные попытки ЭКО. Они могут быть связаны с генетической патологией перенесенных эмбрионов.
У будущих родителей (или у одного из них) диагностировано генетическое заболевание. Врач-генетик порекомендует способ решений проблемы, объяснит насколько высок риск зачатия ребенка с генетической патологией. Родители смогут осознанно выбрать способ зачатия.
Если у родителей (или у одного из них) уже есть ребенок с патологиями.
У отца будущего ребенка тяжелые нарушения выработки спермы. Синдром Клайнфельтера, синдром Патау, синдром Эдвардса, синдромом «кошачьего глаза», трисомия хромосомы 8 и 9.
ПГТ (ПГД) — единственный способ определить численные хромосомные аномалии эмбриона до наступления беременности. Это может повысить эффективность лечения бесплодия. Иначе говоря, шанс наступления беременности увеличится, а риск невынашивания снизится, ведь врач подсадит только отобранный эмбрион.

Сроки
Надо спешить!
Что может быть важнее гарантии здоровья? Причем не только своего, но и будущего ребенка. Вопрос казалось бы риторический. Тем не менее, представители разных «этических комитетов» и религиозных организаций выступают с критикой ПГТ (ПГД). По их мнению, неконтролируемое использование подобных технологий может привести к селекции не рожденных детей по интеллекту, росту, цвету глаз и полу. В ответ на эти обвинения, председатель HFEA Сюзи Лезер (Suzi Leather) заявила о том, новое решение не является предпосылкой к массовому проведению генетического тестирования.
Что будет в скором времени, и запретят ли ПГТ (ПГД), не известно. Например, в Китае, где зашкаливают цифры народонаселения, можно родить только одного ребенка, поэтому в стране запретили узнавать на УЗИ пол плода. Причины, к сожалению, могут найти. Так, в европейских странах женщинам после 39 лет врачи советуют не рожать, а заниматься собой, ходить в СПА, на выставки и путешествовать по миру. Развитие прогресса всегда происходит трудно. К счастью, в России очень либеральное репродуктивное законодательство и ПГТ (ПГД) диагностика разрешена. Подумайте, может и вам нужно сделать ПГТ (ПГД)?
Есть пословица: «Кабы знал, где упасть, так бы соломку подстелил». «Стелите соломку»— делайте ПГД! Сейчас это доступно.
Рекомендации Клиники МАМА
Вы давно хотите ребенка, но что-то не получается? Обратитесь к репродуктологу Клиники МАМА. Сделайте это прямо сейчас! Телефон группы поддержки +7 495 921 34 26
ПГД (Предимплантационная генетическая диагностика)
Метод, который выявляет у эмбрионов, полученных в результате ЭКО, генные и хромосомные патологии, и позволяет переносить в полость матки пациентки только нормальные образцы
Показания к применению
Подробнее о ПГД
ПГД (преимплантационная генетическая диагностика) — это метод, который выявляет у эмбрионов, полученных в результате ЭКО, генные и хромосомные патологии, и позволяет переносить в полость матки пациентки только нормальные образцы.
Проводится в программах ЭКО по рекомендации репродуктолога и/или по желанию будущих родителей. Представляет собой самую точную и безопасную методику предотвращения генетических и хромосомных заболеваний у ребенка. И единственную, которая позволяет сделать это до наступления беременности. Кроме того, PGD повышает вероятность успешной имплантации и снижает риск осложнений беременности.
Сколько стоит ПГД при ЭКО в Москве? Пациентам нашего центра доступны несколько методов предимплантационного тестирования. Стоимость зависит от методики. Получить представление о ценах можно из таблицы, которую вы найдете внизу страницы.
Что такое ЭКО с преимплантационной генетической диагностикой?
PGD включается в программы ЭКО для скрининга эмбриона по ряду параметров. Диагностику проводят до переноса плодного яйца будущей маме, то есть до наступления беременности — в этом принципиальное отличие метода от других видов скрининга на хромосомные и генетические нарушения.
В программе ЭКО у будущих родителей берут репродуктивные клетки, а затем в лабораторных условиях оплодотворяют ооциты сперматозоидами. Получаются эмбрионы, которые 5-7 дней выращивают в инкубаторе, затем отбирают лучшие и переносят в полость матки пациентки. ПГД проводится после завершения культивирования. У зародышей забирается от 3 до 5 клеточек для исследования.
Генетическое тестирование расширяет возможности отбора зародышей, позволяет переносить только те, у которых нет хромосомных аномалий и генетических отклонений.
ПГД помогает избежать рождение больного ребенка, выкидышей, замершей беременности и позволяет сберечь силы для воспитания здорового малыша.
Как и когда проводится забор материала для исследования?
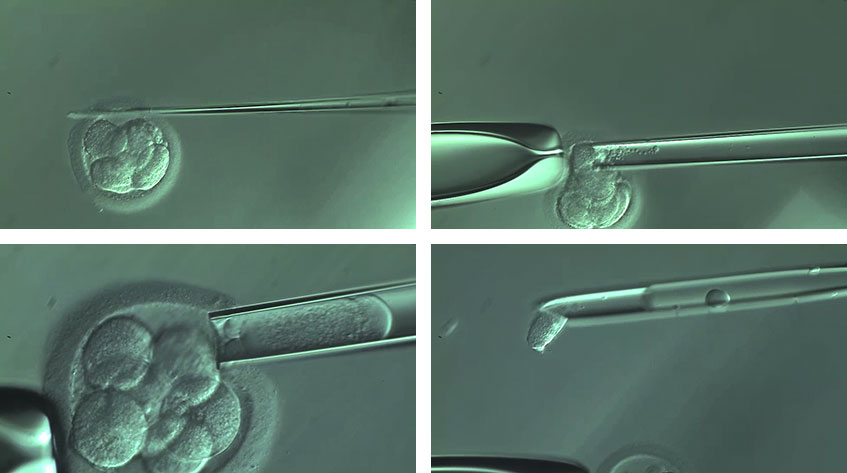
Материал для исследования получают способом биопсии. Процедуру проводит врач-эмбриолог. Вооружившись специальными приборами, врач аккуратно отделяет несколько клеточек от каждого эмбриона. В нашем центре специалист делает биопсию с помощью передового микроманипуляционного лазерного оборудования. Образцы он отправляет в лабораторию к генетикам, а эбмрионы витрифицирует (замораживает). Результаты исследования и рекомендации, какие эмбрионы переносить будущей маме, генетики направляют другому специалисту — репродуктологу, который проводит программу ЭКО.
В «Линии жизни» мы забираем клетки для диагностики у пятидневного эмбриона, достигшего стадии бластоцисты. Биопсия трофоэктодермы (внешней оболочки бластоцисты) наименее травматична и наиболее эффективна. Дело в том, что к пятому дню у эмбриона уже около 200 клеток. Это позволяет «отщипнуть» и изучить часть тех, которые в будущем сформируют внезародышевые оболочки. Свойства этих оболочек имеют ключевое значение в момент имплантации в полость матки.
Точность и безопасность ПГД при ЭКО
Точность генетической диагностики превышает 95%. Достоверность анализа во многом зависит от квалификации эмбриолога, выполняющего биопсию трофоэктодермы. При этом проведение преимплантационного анализа не отменяет необходимости пренатальных скринингов. Если они показывают большой риск хромосомных аномалий, врачи назначают пациентке инвазивные исследования.
Пациенты иногда переживают — не навредит ли будущему ребенку биопсия? Повторим, что на 5-ый день количество клеточек у бластоцисты уже более 200. При этом каждая из них еще остается полипотентной, подходящей для формирования полноценного организма. Поэтому процедура взятия нескольких клеток не несет никакой угрозы для здоровья будущего малыша. Особенно если биопсия проводится опытным эмбриологом, который использует лазерную технику.
Этапы развития эмбриона и проведение ПГД
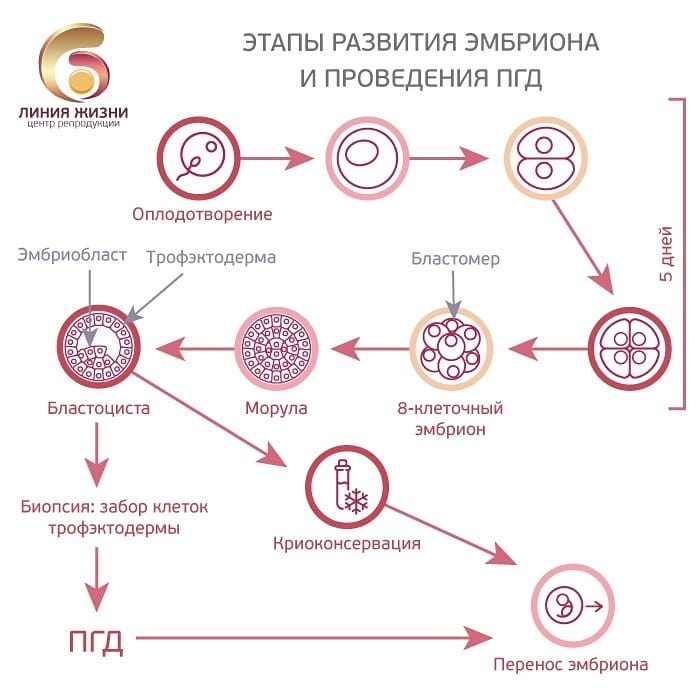
Виды ПГД в клинике «Линия жизни» и показания для диагностики
Есть два вида безопасных и одобренных международным научным сообществом вида PGD. Они направлены на решение разных задач. Оба доступны нашим пациентам. Вид диагностики выбирается в зависимости от наличий показаний.
1. ПГД хромосомных аномалий
Хромосомы диктуют все — от того, какого пола будет малыш, до его роста, цвета глаз и волос. Если в каждой клетке человеческого организма 23 пары хромосом — это норма. Но иногда в процессе зарождения новой жизни развивается трисомия — нарушение, при котором в одну из пар добавляется лишняя хромосома. Результат сбоя печален — рождение больного ребенка.
Кроме того, хромосомные сбои могут стать причиной нежизнеспособности эмбриона и, как следствие, выкидышей, других осложнений беременности. Тестирование легко определяет такие отклонения.
Скрининг позволяет отбирать для переноса те бластоцисты, у которых нет хромосомных нарушений. В результате повышается вероятность успеха ЭКО, снижаются риски выкидыша, рождения ребенка с хромосомными отклонениями. Другая задача, которую позволяет решить этот вид преимплантационного тестирования – определение генетического пола эмбрионов. Это важно, когда существует риск передачи наследственного заболевания только по женской или только по мужской линии.
Как проводится исследование
Этот вид PGD позволяет изучить все 23 пары хромосом и исключить появление лишней хромосомы в любой из пар. Для исследования используются:
Показания
2. ПГД моногенных заболеваний
Этот вид предимплантационного тестирования рекомендован парам, в семьях которых были или есть случаи наследственных болезней. Диагностика позволяет определить, унаследовал ли эмбрион мутацию, провоцирующую развитие патологии. Если есть сомнения по поводу семейной истории, консультация генетика перед ЭКО их развеет: доктор изучит ваш случай, при необходимости назначит скрининг на носительство и решит, необходима ли ПГД.
Возможности нашей партнерской генетической лаборатории позволяют выявить большинство распространенных моногенных патологий:
Исследование решает и другие задачи. Одна из них — необходимость лечить больного старшего ребенка. Если в семье есть тяжело больной ребенок, которому необходима пересадка костного мозга, спасти его может донорство стволовых клеток братиком или сестренкой. Но важно, чтобы малыш-спаситель был здоров и идентичен по тканесовместимости. С помощью ПГД наши специалисты выбирают для переноса эмбрион, который, во-первых, свободен от мутации, во-вторых — гистосовместим с больным ребенком.
И даже этим возможности PGD моногенных патологий не исчерпываются. Скрининг дает возможность определить резус-фактор зародыша – это очень важно в ситуациях, когда беременность сопряжена с риском резус-конфликта.
Как проводится исследование
В партнерской генетической лаборатории, тестирование проводится методом полимеразной цепной реакции с анализом полиморфизма длины рестрикционных фрагментов. У генетиков есть тест-системы для 21 моногенного заболевания. Если среди отсутствует тест для того заболевания, которое диагностировано у пары, он разрабатывается в сжатые сроки.
Показания
Два вида ПГД дополняют друг друга и поэтому могут быть совмещены. Такое совмещение более точный результат, получив который будущие родители могут не волноваться по поводу здоровья своего малыша.
Какой метод ПГД выбрать?
Начните путь к рождению малыша с консультации генетика!
Наступление заветной беременности и рождение здорового малыша — главные ценности для супругов, которые планируют ЭКО. Нужна ли преимплантационная диагностика вашей паре? Какой вид исследования выбрать, может быть, оба? PGD — сложная научная область, без помощи специалиста в ней не сориентироваться. В клинике «Линия жизни» можно пройти консультацию генетика. Главная задача врача-генетика — спрогнозировать риски и шансы на рождение здорового малыша.
Практика показывает, что будущие родители могут не подозревать о случаях хромосомных мутаций или наследственных болезней в прошлых поколениях. Чтобы исключить такую возможность, в клинике проводится тест на носительство мутаций. По его результатам врач-генетик совместно с эмбриологом и репродуктологом вырабатывают схему, которая позволяет избежать осложнений беременности и рождения больного ребенка.
Для записи на прием к врачу-репродуктологу или генетику позвоните нам или отправьте заявку с сайта.
Сроки выполнения генетических исследований
При проведении лабораторно-генетических исследований в центре генетических исследований соблюдаются установленные сроки, которые считаются от даты поступления биологического материала в лабораторию до даты выписки результата. При заборе биологического материала в центре репродуктивной медицины, он поступает в лабораторию не позднее, чем через 12 часов. Результаты исследований передаются в регистратуру не позднее чем через 12 часов после выписки. При заборе биологического материала в другом месте, необходимо учитывать сроки транспортировки биоматериала и результатов исследования.
Кариотипирование клеток крови выполняется в течение 14 рабочих дней.
Кариотипирование абортивного материала связано с длительным культивированием клеток и занимает от 1 до 2 месяцев.
FISH-анализ выполняется в сроки от 3 до 14 рабочих дней в зависимости от типа биоматериала и назначения исследования.
Спектральное кариотипирование выполняется в течение 1 месяца.
Все молекулярно-генетические исследования, кроме ДНК-диагностики адреногенитального синдрома и установления биологического родства, выполняются в течение 7-10 рабочих дней.
ДНК-диагностики адреногенитального синдрома и установление биологического родствавыполняются за 10-14 рабочих дней.
Срочное исследование (2-3 рабочих дня) возможно для молекулярно-генетических анализов (но не кариотипирования!) и оплачивается дополнительно. Стоимость срочного исследования различается для установления биологического родства и остальных молекулярно-генетических исследований.
В случае пренатальной диагностики все исследования выполняются как срочные — за 3-5 рабочих дней.
В случае преимплантационной генетической диагностики (ПГД): сама ПГД выполняется за 1-2 суток в «свежем» лечебном цикле и в течение 7-10 рабочих дней в крио-цикле.
Подготовительный этап ПГД выполняется 1-3 месяца.
Конфиденциальность сведений, полученных в ходе всех генетических исследований, гарантируется
Преимплантационная генетическая диагностика эмбриона
До последнего времени единственным способом предотвратить рождение больного ребенка было прерывание беременности после того, как в результате диагностических процедур (пренатальная диагностика) получали подтверждение генетической патологии у плода. В случае преимплантационного генетического тестирования есть возможность отобрать эмбрионы без генетических аномалий еще до стадии переноса.
Как правило, у одной женщины получают несколько яйцеклеток, и почти всегда есть возможность выбрать хотя бы одну здоровую, которая даст жизнь здоровому ребенку. Полученные яйцеклетки сначала оплодотворяют, затем делают биопсию эмбрионов, отбирают с помощью генетического анализа здоровые эмбрионы и переносят их в матку женщины. Болезни, которые ребенок может получить от отца, можно определить только путем биопсии эмбриона.
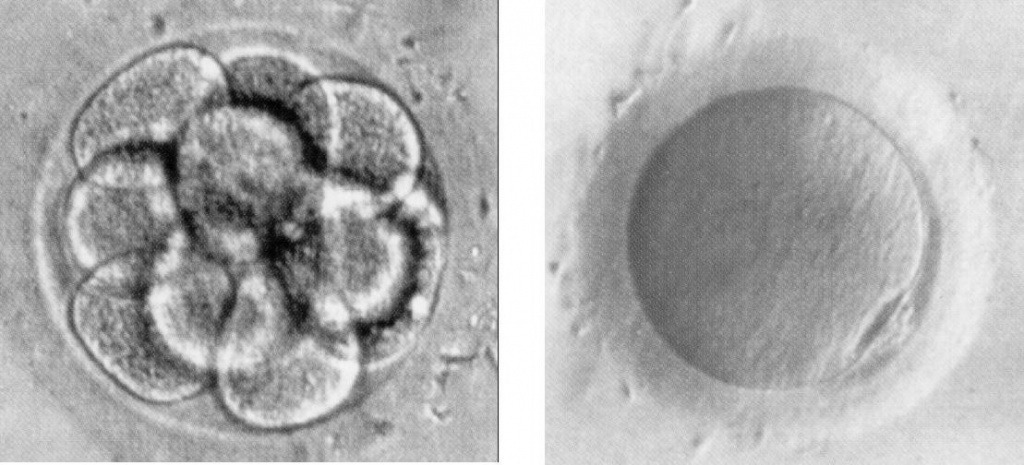
Преимплантационная диагностика является единственной альтернативой методам пренатальной диагностики.
Типы ПГТ (Преимплантационная генетическая диагностика)
ПГТ разделяют на несколько типов по целевому направлению диагностики.
ПГТ-А – анализ анеуплоидий, направлен на выбор эмбриона с нормальным количеством хромосом. Чаще всего данный подход применяется для увеличения шансов на имплантацию при переносе. Он позволяет быстрее получить желаемую беременность (повышает шансы до 70-75%) и позволяет избежать переноса анеуплоидных эмбрионов, например, с синдромом Дауна.
ПГТ-М – тестирование на конкретную мутацию, выявленную у родственников. Это возможность исключения моногенных (обусловленных одним геном) заболеваний у переносимых эмбрионов. Необходима дополнительная предварительная диагностика родителей для уточнения, в каком именно участке гена могла произойти мутация. Стоит отметить, что диагностика проводится только на конкретную мутацию и гарантирует ее отсутствие в переносимом эмбрионе, но совершенно ничего не говорит об отсутствии других нарушений в его геноме.
ПГТ – SR – тестирование эмбрионов на наличие специфических перестроек в их ДНК, которые так же могут приводить к различным заболеваниям и передаваться по наследству.
Наши врачи
Показания к ПГД (ПГТ)
Какие болезни выявляет ПГТ-М? Уже сегодня возможна «выбраковка» до беременности эмбрионов с такими наследственными заболеваниями, как муковисцидоз, гемофилия А, болезнь Тей-Сакса, дефицит 1-антитрипсина, миатрофия Дюшена и др. (см. список).
Список некоторых наиболее распространенных наследственных заболеваний:
Наши преимущества
ребенка родилось благодаря нашим специалистам
Как правило, у одной женщины получают несколько яйцеклеток, и почти всегда есть возможность выбрать хотя бы одну лучшую, которая даст жизнь здоровому ребенку. Полученные яйцеклетки сначала оплодотворяют, затем эмбрионы культивируют и на 5-6-й день делают биопсию трофэктодермы – клеток, которые участвуют в формировании плаценты.
Такой подход меньше всего сказывается на жизнеспособности эмбрионов и, в отличие от биопсии на 3-й день, наименее травматичен. Полученные клетки под микроскопом помещают в специальные пробирки и передают в генетическую лабораторию. Среди всех биоптатов, отбирают с помощью генетического анализа те эмбрионы, что не несут патологии и именно их переносят в матку женщины.
Что дальше? ПГТ методом NGS
Секвенирование нового поколения – NGS (Next Generation Sequencing) – это метод определения последовательности нуклеотидов в ДНК.
Технология позволяет проводить анализ последовательности ДНК одновременно в большом количестве участков хромосомы, что дает возможность значительного ускорения всего процесса и снижает себестоимость. Для определения последовательности нуклеотидов (структур ДНК) необходимо создать копию исследуемой ДНК.
Существует несколько путей определения последовательности нуклеотидов в интересующей нас ДНК при помощи NGS. Эту последовательность можно определить с помощью измерения кислотности среды (ph) при удлинении копируемой цепочки; второй путь заключается в использовании «меченых» нуклеотидов: их считывает светочувствительная матрица, а компьютер обрабатывает информацию и строит цепочку ДНК.
Оба метода требуют получения достаточного для анализа последовательности количества ДНК. В случае работы с биоптатом трофэктодермы (при проведении ПТГ) речь идет о тонком процессе выделения ДНК из единичных клеток. Для увеличения количества ДНК и возможности безошибочной диагностики применяют метод т.н. «полногеномной амплификации» (WGA), позволяющей в миллионы раз увеличить копии всей ДНК в образце. Трудность в том, что WGA не идентифицирует отдельно источник ДНК, то есть одинаково эффективно будет удваивать и ДНК клеток эмбриона и ДНК, занесенную в реакцию извне.
Поэтому чистота выполнения всех процедур биопсии и подготовки пробы к анализу критична для адекватного ответа генетической лаборатории и проверяется множественными контролями. Например, в нашей лаборатории–партнере всегда проводится контроль чистоты вновь приготовленного «буфера» (среды с ДНК), контроль его функциональной работы, контроль правильного раскапывания буфера в пробирки для анализа, контроль чистоты индивидуально для каждого образца, контроль работоспособности буфера с единичными клетками. Эмбриологи нашей лаборатории, в обязательном порядке, проходят тестовую биопсию, позволяющую минимизировать человеческий фактор ошибок.
После WGA возможно проведение уже самого анализа последовательности полученной ДНК. Все описанные этапы автоматизированы и проходят в специальном приборе под контролем компьютерной программы. На первом этапе создается так называемая библиотека случайных последовательностей ДНК – геном режется на небольшие фрагменты длиной от 25 до 20 000 нуклеотидов, каждый из которых присоединяется к специальным адаптерным участкам с известной последовательностью.
Второй этап — создание копий этих последовательностей при помощи эмульсионной ПЦР (когда в каждой капельке масла в суспензии ферментов амплифицируется индивидуальная молекула ДНК). Третий этап — определение первичной структуры всех фрагментов тем или иным способом. И в заключении, обработка полученных данных, их анализ и интерпретация.
Нажимая кнопку “Отправить заявку”, Вы даете согласие на обработку Ваших персональных данных в соответствии с условиями
Очевидно, что точность определения последовательности ДНК будет зависеть от количества прочтений – ридов (сколько раз один и тот же участок прошел анализ) матрицы – чем их больше – тем точнее. В современных протоколах для ПГТ-А используют сотни тысяч таких ридов, а при анализе единичных мутаций конкретного гена ( ПГТ-М ) – миллионы. За счет этого удается добиться поразительной точности анализа и исключить ошибки неправильного прочтения нуклеотидов.
Заключительным этапом является т.н. биоинформатический анализ полученных данных. Зачастую именно анализ и выявление клинически-значимых отклонений последовательности ДНК и определение критериев их значимости занимает больше времени само определение последовательности. Метод NGS в практике ПГТ дает практически неограниченные возможности; определение хромосомных поломок – лишь незначительная толика того, что может дать этот метод. Достаточно упомянуть о том, что с помощью NGS можно расшифровать весь геном человека!
Выбор правильного подхода и цели исследования определяются на этапе генетического консультирования (желательно до начала процедуры ЭКО!) и может потребовать дополнительных подготовительных исследований ДНК родителей или родственников в случае программ ПГТ при подозрении на наследственное заболевание. Как правило, в большинстве случаев ПГТ достаточно довольно поверхностного анализа генетической информации эмбриона или его родителей.