Отказали почки. Как долго живут люди на гемодиализе?
Отказали почки. Как долго живут люди на гемодиализе?
Человеческая почка, похоже, — пока единственный внутренний орган, функции которого медики научились, хотя бы в какой-то мере, замещать. Процедура гемодиализа – очистки крови от накопившихся в результате жизнедеятельности организма шлаков, позволяет человеку, у которого «отказали» почки, жить – хотя и будучи навсегда «привязанным» к аппарату.
Как долго жить – на этот вопрос современная медицина дала ответ совсем недавно. Впрочем, обо все по порядку. Началом хронического гемодиализа в мире считают 1960 год. Это стало возможным благодаря тому, что американцам Белдингу Скрибнеру и Вейну Квинтону удалось решить проблему долговременного сосудистого доступа. 10 апреля 1960 года на одном из медицинских форумов они впервые сообщили об устройстве, позволившим проводить повторные процедуры гемодиализа больным с хронической почечной недостаточностью. Две канюли из тонкостенных тефлоновых трубок имплантировались в лучевую артерию и подкожную вену в нижней части предплечья. Наружные концы шунта соединялись изогнутой тефлоновой трубкой.
Клайд Шилдc (Clyde Shields), 39-летний машинист, пациент центра острого гемодиализа Вашингтонского Университета (диагноз: прогрессирующая почечная недостаточность) стал первым больным, которого лечили хроническим гемодиализом. 9 марта 1960 года ему был установлен артериовенозный шунт, который буквально спас ему жизнь.
Вторым таким больным был Харви Гентри (Harvey Gentry), 23-летний продавец обуви. Артериовенозный шунт ему имплантировали 23 марта 1960 года. Результаты лечения обоих больных оказались успешными. Они были полностью реабилитированными хроническими диализными больными.
Клайд Шилдс прожил на гемодиализе более 11 лет (!) и умер в 1971 году в возрасте 50 лет от инфаркта миокарда. Харви Гентри в 1968 году была произведена пересадка почки от матери и он умер, играя в гольф, от инфаркта миокарда в 1987 году, спустя 27 лет от начала лечения.
Подробнее об этом можно прочитать на сайте «Гемодиализ для специалистов» (см. Лашутин С.В., «История гемодиализа в мире»).
За прошедшие с тех пор полвека медицина шагнула далеко вперед. Однако понятно, что отдельные удачные эксперименты, порой весьма сложные и дорогостоящие, могут оставаться недоступными для массового здравоохранения.
Около семи лет назад, когда автор этих строк попал на гемодиализ, его коллеги по несчастью успокаивали: «Еще немного поживешь…». Средняя продолжительность жизни пациентов в отделении гемодиализа нашей региональной клинической больницы тогда, по наблюдению самих больных, была лет 5-6, не больше. Большинство погибало не из-за почек, нет. Организм, практически лишенный почек, не обладал должным иммунитетом, становился слаб перед натиском даже самых «обычных» болезней и болячек. Любая простуда могла привести, в конечном счете, к летальному исходу. Один из моих соседей по диализному залу умер от последствий воспаления легких. Другого погубили проблемы с кишечником…
Сейчас большинство пациентов на диализе просто спят (я прихожу рано, «в первую смену») или, нацепив наушники, смотрят любимые сериалы, уткнувшись в телевизоры, установленные под потолком напротив кресел. Как об этом мы мечтали раньше, пытаясь отвлечься от жутких головных болей разговорами с соседями по несчастью или слушая один-единственный радиоприемник, то и дело приглушаемый по просьбе уставших от многочасовой трансляции новостей медсестер!
Но вы скажете, что диализники умирают и сейчас. Да, случается. Но, вспомню свой горький опыт: если в первый год моего гемодиализа нас покинул буквально каждый третий, то теперь уход каждого становится чрезвычайным событием — трагедией, а не ужасной «каруселью смерти», как это было ранее. В конце концов, гемодиализ – это не визит к стоматологу.
Что же касается общей продолжительности жизни на гемодиализе, то один из лучших специалистов в этой области — заведующий отделением нефрологии для больных, находящихся на гемо- и перитонеальном диализе, ГКБ имени С.П.Боткина, доктор медицинских наук Евгений Шутов в одном из своих интервью рассказал об одной из своих пациенток, которая находится на гемодиализе уже более 30 лет! Она даже занесена в российскую Книгу рекордов Гиннеса.
А в мире есть больные, которые на гемодиализе находятся более 40 лет, отметил профессор. Больных же, которые живут более 20 лет на диализе, в центре много (подробнее читайте: «Почки дошли до точки», «Московский комсомолец», № 25753 от 23 сентября 2011 г.).
Точных статистических данных по нашей стране нет – система помощи больным с хронической почечной недостаточностью у нас пока еще только формируется, необходимо время. Приведем данные из американского национального регистра, в США проблема более изучена. Сведения «несвежие» (2004 и 2007 годы), то, что удалось отыскать в недрах интернета. Впрочем, данные о продолжительности жизни с каждым годом только улучшаются – медицина не стоит на месте. Информация на английском языке, но разберетесь. В первой части возраст пациентов, поступивших на гемодиализ или на трансплантацию почки. Далее – предполагаемая продолжительность жизни. Так, средняя продолжительность жизни после начала диализа в возрасте от 0 до 14 лет составляет около 20 лет, средняя же продолжительность жизни в том случае, если выбирается диализ и трансплантацию, составляет 55 лет.
Для знающих английский язык: www.usrds.org
Специалисты всемирно известной компании «Фрезениус» («Fresenius Medical Care»), занимающейся созданием аппаратов «искусственная почка», считают, что современные технологии позволяют более не говорить об ограниченности продолжительности жизни пациентов на гемодиализе. Сколько вам предназначено природой – столько и проживете. Точнее, столько и сможете прожить – если будете соблюдать рекомендации врачей и вести «правильный» образ жизни. Ограничений для диалиников гораздо больше, чем у здоровых людей. Для нас все имеет огромное значение: правильное лечение, хорошие аппараты, точно назначенные медикаменты, распорядок дня, диета (о, это не просто обычные рекомендации, это вопрос жизни и смерти!). В общем, ваша жизнь – в ваших руках!
Продолжительность жизни при диализе почек
Long-term haemodialysis survival. James Heaf, Arne Høj Nielsen, Henrik Post Hansen (http://ckj.oxfordjournals.org/content/5/2/168.full)
История вопроса
Прогноз гемодиализного лечения (ГД) при терминальной почечной недостаточности (ТПН) неблагоприятен. Мнения относительно длительного выживания на ГД весьма противоречивы, и многие считают маловероятной возможность более чем 20-летней выживаемости. Тем не менее, длительная выживаемость имеет место и были описаны несколько пациентов с периодом выживания > 35 лет. Мы представляем случай пациента, получавшего стандартное ГД лечение три раза в неделю и прожившего более 40 лет.
Описание случая
Пациент – врач общей практики, родившийся в 1943 году. В 1967 году у него появились гематурия и протеинурия. По результатам биопсии почек в июле 1970 года был выявлен пролиферативный гломерулонефрит. Несмотря на лечение циклофосфамидом и кортикостероидами, функция почек ухудшилась, и в сентябре 1970 года в возрасте 27 лет он начал получать ГД лечение через артериовенозную фистулу на левом предплечье. Фистула функционировала в течение 26 лет, потребовалось только одна хирургическая ревизия спустя 25 лет. После этого у пациента использовался для сосудистого доступа постоянный катетер, установленный в яремной вене (Quinton Permcath; Covidien, Мэнсфилд, Массачусетс). Катетер был заменен в 2005 году после 9 лет эксплуатации. Режим проведения гемодиализа в стационаре на протяжении всего срока составлял 4–5 часов три раза в неделю.
Пациент трижды подвергался трансплантации с использованием трупной почки. Отторжение первого трансплантата произошло в 1972 году спустя 6 месяцев. В то время в связи с хирургическими проблемами пациенту была выполнена двусторонняя нефрэктомия. Второй трансплантат, который пациент получил в 1975 году, функционировал всего 2 месяца, после чего произошло сосудистое отторжение. Третий трансплантат (1984 г.) не функционировал, после чего пациент был исключен из списка ожидания трансплантации.
В 1982 году было начато лечение гиперпаратиреоза альфакальцидолом, а в 1983 году был назначен бикарбонатный диализ. Несмотря на лечение, уровень паратиреоидного гормона (ПТГ) возрос до 3200 нг/л (при норме 10–50), у пациента развилась гиперкальциемия [уровень ионизированного кальция составлял 1,41 ммоль / л (1,15–1,35)] и гиперфосфатемия [2,10 ммоль / л (0,8–1,5)]. В итоге в 1984 году была выполнена паратиреоидэктомия, после чего уровень кальция нормализировался, а уровень ПТГ снизился до 171 нг/л, медленно повышаясь до 523 нг / л (14-72) на момент смерти. Во время операции был случайно обнаружен рак щитовидной железы, вследствие чего была выполнена тотальная тиреоидэктомия. Операция не была радикальной, и пациент получал послеоперационную терапию радиоактивным йодом.
Лечение эритропоэтином (ЭПО) было начато в 1989 году, после чего уровень гемоглобина в крови составил 7,0–7,5 ммоль/л. До этого уровень гемоглобина в крови без лечения составлял 5,0–5,4 ммоль/л, что вызывало стенокардию. Пациенту было выполнено 132 гемотрансфузии, и лечение ЭПО изначально проводилось в сочетании с повторными кровопусканиями (для лечения развившегося как осложнение гемохроматоза) (уровень p–ферритина составлял 5940 мкг/л). В 1990 году у пациента развился двусторонний артроз тазобедренных суставов, что было расценено как следствие амилоидоза, связанного с отложением β2-микроглобулина. В 1993 и 1995 годах были выполнены операции по поводу запястного туннельного синдрома справа и слева с положительным клиническим эффектом. В 1980 году пациент перенес мелкоочаговый задний инфаркт миокарда. В 1992 году у пациента развилась стенокардия, и в 1993 году была выполнена коронарная ангиопластика, с превосходным клиническим эффектом. Пациент к тому времени перестал работать частнопрактикующим врачом, однако продолжал деятельность в области медицины на условиях частичной занятости в течение нескольких лет.
Здоровье пациента ухудшилось после 1997 года из-за осложнений атеросклероза. В 1997 году была выполнена ампутация левой голени. В 1999 году на пальцах кистей пациента начали развиваться хронические язвы, инфицированные золотистым стафилококком, и в конечном итоге потребовалась ампутация четырех пальцев. В 2001 и 2003 годах развилась передняя ишемическая нейропатия зрительного нерва справа и слева, после чего зрение пациента ухудшилось. Попытка начать применение высокопоточного гемодиализа не удалась из-за психических побочных эффектов, возможно, в связи с увеличением элиминации опиоидных метаболитов. Пациенту никогда не требовалась антигипертензивная терапия, более того, в течение последних 16 лет жизни у него отмечалась гипотония, его систолическое артериальное давление редко превышало 100 мм рт.ст., и часто снижалось до 70 мм рт.ст. Результат эхокардиографического исследования в 1998 году был нормальным.
В июле 2011 года пациент получал лечение по поводу катетер-ассоциированного сепсиса, вызванного синегнойной палочкой (второй случай в его жизни). Пациент впал в кому в сентябре 2011 года, активное лечение было прекращено, и он скончался, прожив 41 год с ТПН, из которых 40 лет и 4 месяца получал ГД. Пациент находился на ГД непрерывно в течение 35 лет и 10 месяцев. Помимо направления на трансплантации, в течение последних 35 лет жизни он госпитализировался в среднем на 5 дней в году.
Его медицинские документы до 1976 г. были ликвидированы, а накопленная после этого срока медицинская документация заполняет полку высотой 35 см.
Обсуждение
О длительной выживаемости отдельных пациентов на ГД сообщалось неоднократно. При более внимательном рассмотрении у большинства этих пациентов присутствовали длительные периоды перерывов диализного лечения (трансплантация с функционирующим трансплантатом). К данному обсуждению имеют отношение только два параметра: самый длительный общий период на ГД и самый длительный непрерывный период на диализе. Рассматриваемый пациент является кандидатом на рекорд по первому параметру, но не по второму.
Проблема длительной выживаемости пациентов на ГД изучалась недостаточно. Kurkus с соавт. описал двух пациентов, которые получали диализ в течение 35-летнего срока, прерывавшегося короткими периодами жизни с трансплантатом. В других работах описываются пациенты с более коротким периодом выживаемости. Факторами, связанными с длительным сроком выживаемости, являются молодой возраст на момент начала заболевания, нормотония и отсутствие сахарного диабета. Примечательно, что у данного пациента развилась бессимптомная гипотония в более поздние годы, которая в других ситуациях обычно сопровождается плохим прогнозом. Также важны психологические факторы, такие как правильное выполнение предписаний и «воля к жизни». Эти факторы имелись у данного пациента.
Более подробную информацию можно получить из средств массовой информации. Эд Страдвик (Ed Strudwick) недавно скончался после 39 лет ¾ диализного лечения. Ричард Фабер (Richard Faber), также из США, скончался от пневмонии в 2011 году после 43 лет и 2 месяцев ГД (из личной переписки), а Патрисия Блэк (Patricia Black) из Лондона в 2006 году получала лечение диализом тридцать девятый год. Брайан Точер (Brian Tocher) также получал диализное лечение в течение 40 лет, но неизвестно, как долго он жил с трансплантированной почкой. Многие другие пациенты выживали > 30 лет. Вполне возможно, что эти рекорды не будут побиты в будущем: в то время как усовершенствования техники диализа ожидаемо может улучшить прогноз поддерживающего диализа (см. ниже), большинство рассматриваемых пациентов продолжали диализное лечение либо в связи с повторными неудачными трансплантациями, либо в результате массового образования антител после гемотрансфузий. Эти проблемы и, следовательно, потенциальные пациенты, встречаются уже гораздо реже, чем в семидесятые годы.
У лиц с длительным сроком выживания на ГД отмечаются сопутствующие заболевания, в частности, атеросклероз, уремическая остеодистрофия и амилоидоз, связанный с отложением β2-микроглобулина и осложненный стенозом позвоночного канала, запястным туннельным синдромом, формированием костных кист и артропатией. Атеросклеротическая ретинопатия, осложняющаяся слепотой, является особой проблемой, поражающей 1/5 пациентов. Опять же, данный пациент был типичным во всех этих аспектах, но избежал развития стеноза позвоночного канала и других осложнений, таких как гипертрофия левого желудочка и кальцификация клапанов сердца. Данные по его сосудистому доступу впечатляют: одна артериовенозная фистула, прослужившая 26 лет, и два катетера Quinton Permcath, с двумя эпизодами катетер-ассоциированного сепсиса в течение последних 15 лет.
У пациента отмечались два заболевания, которые уже стали историей и которых в настоящее время можно избежать – гемохроматоз и алюминиевая остеомаляция. Молодой пациент, которому невозможно выполнить трансплантацию, сегодня имеет возможность перейти на ежедневный домашний ГД с использованием мембран для диализа с высокой интенсивностью потока; это теоретически сокращает риск развития амилоидоза и может оказывать влияние на выживаемость, подобное трансплантации. Однако ускоренное развитие атеросклероза остается основным препятствием для достижения диализными пациентами такой же ожидаемой продолжительности жизни, как и у здоровых людей.
Добавлено: 12.12.2012
Рубрика: Гемодиализ
Здоровье, почки, диализ, жизнь. Часть 2. Записки пациента
Эта небольшая книга – своеобразный дневник пациента, пытающегося после тяжелого заболевания вернуться к нормальной жизни. Она помогла выжить автору. Надеюсь, что мои записки прибавят оптимизма и читателям.
Оглавление
Приведённый ознакомительный фрагмент книги Здоровье, почки, диализ, жизнь. Часть 2. Записки пациента предоставлен нашим книжным партнёром — компанией ЛитРес.
Как долго живут люди на гемодиализе?
Человеческая почка, похоже, — пока единственный внутренний орган, функции которого медики научились, хотя бы в какой-то мере, замещать. Процедура гемодиализа — очистки крови от накопившихся в результате жизнедеятельности организма шлаков, позволяет человеку, у которого «отказали» почки, жить — хотя и будучи навсегда «привязанным» к аппарату.
Как долго жить — на этот вопрос современная медицина дала ответ совсем недавно. Впрочем, обо все по порядку. Началом хронического гемодиализа в мире считают 1960 год. Это стало возможным благодаря тому, что американцам Белдингу Скрибнеру и Вейну Квинтону удалось решить проблему долговременного сосудистого доступа. 10 апреля 1960 года на одном из медицинских форумов они впервые сообщили об устройстве, позволившим проводить повторные процедуры гемодиализа больным с хронической почечной недостаточностью. Две канюли из тонкостенных тефлоновых трубок имплантировались в лучевую артерию и подкожную вену в нижней части предплечья. Наружные концы шунта соединялись изогнутой тефлоновой трубкой.
Клайд Шилдc (Clyde Shields), 39-летний машинист, пациент центра острого гемодиализа Вашингтонского Университета (диагноз: прогрессирующая почечная недостаточность) стал первым больным, которого лечили хроническим гемодиализом. 9 марта 1960 года ему был установлен артериовенозный шунт, который буквально спас ему жизнь.
Вторым таким больным был Харви Гентри (Harvey Gentry), 23-летний продавец обуви. Артериовенозный шунт ему имплантировали 23 марта 1960 года. Результаты лечения обоих больных оказались успешными. Они были полностью реабилитированными хроническими диализными больными.
Клайд Шилдс прожил на гемодиализе более 11 лет (!) и умер в 1971 году в возрасте 50 лет от инфаркта миокарда. Харви Гентри в 1968 году была произведена пересадка почки от матери и он умер, играя в гольф, от инфаркта миокарда в 1987 году, спустя 27 лет от начала лечения.
Подробнее об этом можно прочитать на сайте «Гемодиализ для специалистов» (см. Лашутин С. В., «История гемодиализа в мире» ).
За прошедшие с тех пор полвека медицина шагнула далеко вперед. Однако понятно, что отдельные удачные эксперименты, порой весьма сложные и дорогостоящие, могут оставаться недоступными для массового здравоохранения.
Около семи лет назад, когда автор этих строк попал на гемодиализ, его коллеги по несчастью успокаивали: «Еще немного поживешь…». Средняя продолжительность жизни пациентов в отделении гемодиализа нашей региональной клинической больницы тогда, по наблюдению самих больных, была лет 5—6, не больше. Большинство погибало не из-за почек, нет. Организм, практически лишенный почек, не обладал должным иммунитетом, становился слаб перед натиском даже самых «обычных» болезней и болячек. Любая простуда могла привести, в конечном счете, к летальному исходу. Один из моих соседей по диализному залу умер от последствий воспаления легких. Другого погубили проблемы с кишечником…
Однако спустя почти семь лет я чувствую себя гораздо лучше, чем раньше, в самом начале пути. Новички, приходя в наш «диализный» коллектив, не верят жутким рассказам о том, как проходила прежде процедура гемодиализа. В нашем зале было десять кроватей (это сейчас у нас залы оборудованы специализированными креслами с моторами, позволяющими установить наиболее удобную вам позицию). Так вот, из десяти человек каждый сеанс двум-трем пациентам обязательно становилось плохо: взлетало или, что еще хуже, резко падало артериальное давление, мутнело сознание. Бегали врачи и медсестры, делали уколы, «откачивали» больного.
Сейчас большинство пациентов на диализе просто спят (я прихожу рано, «в первую смену») или, нацепив наушники, смотрят любимые сериалы, уткнувшись в телевизоры, установленные под потолком напротив кресел. Как об этом мы мечтали раньше, пытаясь отвлечься от жутких головных болей разговорами с соседями по несчастью или слушая один-единственный радиоприемник, то и дело приглушаемый по просьбе уставших от многочасовой трансляции новостей медсестер!
Но вы скажете, что диализники умирают и сейчас. Да, случается. Но, вспомню свой горький опыт: если в первый год моего гемодиализа нас покинул буквально каждый третий, то теперь уход каждого становится чрезвычайным событием — трагедией, а не ужасной «каруселью смерти», как это было ранее. В конце концов, гемодиализ — это не визит к стоматологу.
Что же касается общей продолжительности жизни на гемодиализе, то один из лучших специалистов в этой области — заведующий отделением нефрологии для больных, находящихся на гемо — и перитонеальном диализе, ГКБ имени С.П.Боткина, доктор медицинских наук Евгений Шутов в одном из своих интервью рассказал об одной из своих пациенток, которая находится на гемодиализе уже более 30 лет! Она даже занесена в российскую Книгу рекордов Гиннеса.
А в мире есть больные, которые на гемодиализе находятся более 40 лет, отметил профессор. Больных же, которые живут более 20 лет на диализе, в центре много (подробнее читайте: «Почки дошли до точки», «Московский комсомолец», №25753 от 23 сентября 2011 г. ).
Точных статистических данных по нашей стране нет — система помощи больным с хронической почечной недостаточностью у нас пока еще только формируется, необходимо время. Приведем данные из американского национального регистра, в США проблема более изучена. Сведения «несвежие» (2004 и 2007 годы), то, что удалось отыскать в недрах интернета. Впрочем, данные о продолжительности жизни с каждым годом только улучшаются — медицина не стоит на месте. Информация на английском языке, но разберетесь. В первой части возраст пациентов, поступивших на гемодиализ или на трансплантацию почки. Далее — предполагаемая продолжительность жизни. Так, средняя продолжительность жизни после начала диализа в возрасте от 0 до 14 лет составляет около 20 лет, средняя же продолжительность жизни в том случае, если выбирается диализ и трансплантацию, составляет 55 лет.
Для знающих английский язык: www.usrds.org
Специалисты всемирно известной компании «Фрезениус» («Fresenius Medical Care»), занимающейся созданием аппаратов «искусственная почка», считают, что современные технологии позволяют более не говорить об ограниченности продолжительности жизни пациентов на гемодиализе. Сколько вам предназначено природой — столько и проживете. Точнее, столько и сможете прожить — если будете соблюдать рекомендации врачей и вести «правильный» образ жизни. Ограничений для диалиников гораздо больше, чем у здоровых людей. Для нас все имеет огромное значение: правильное лечение, хорошие аппараты, точно назначенные медикаменты, распорядок дня, диета (о, это не просто обычные рекомендации, это вопрос жизни и смерти!). В общем, ваша жизнь — в ваших руках!
Жизнь при хронической почечной недостаточности
Как живут люди с хронической почечной недостаточностью? Если болезнь не на терминальной стадии, то пациенты проходят консервативное лечение. Стадию определяют по скорости клубочковой фильтрации (СКФ). При терминальной 5-й стадии она ниже 15 мл/мин/1,73м² — здесь уже требуется диализ или трансплантация почки. Хронической считают почечную недостаточность с 3-ей по 5-ю стадии — СКФ ниже 60 мл/мин/1,73м². На любой из них пациент должен вести особый образ жизни: соблюдать диету и ряд рекомендаций, назначаемых врачом.
В чем особенности жизни при ХПН и что делать
При хронической недостаточности почки перестают нормально выполнять свою функцию — выведение продуктов обмена с мочой. В результате они копятся в организме человека. В первую очередь это мочевина и креатинин. Именно по уровню последнего оценивают функцию почек. Высокий креатинин — это нарушение функции почек. Поэтому при ХПН важно регулярно сдавать анализы для проверки уровня этого продукта распада. Чтобы он не повышался, необходимо следовать ряду правил.
Избегать тяжелой физической нагрузки
Она повышает уровень креатинина. Это обусловлено тем, что данное вещество — конечный продукт креатин-фосфатной реакции в мышцах при их энергетическом обмене, работе и возникновении травм. Отсюда высокая физическая нагрузка — это высокий уровень креатинина, с которым и без того не работающие почки не могут справиться.
Ограничить белковые продукты
При хронической почечной недостаточности в диете ограничивают белок: при СФК ниже 50 мл/мин — до 30-40 г/сут., ниже 20 мл/мин — до 20-24 г/сут. Это необходимо, чтобы уменьшить нагрузку на почки. В то же время с началом диализа количество белка увеличивают до 1,1-1,5 г/кг/сут. Все потому, что в процессе диализа вымывается много важных компонентов, и белок на состояние почек влияет уже не так сильно.
Употреблять достаточно углеводов и жиров
Вместо белка в рационе должно быть достаточное количество углеводов и жиров. Основу рациона составляют сложные углеводы, которые не повышают глюкозу и медленно всасываются, и ненасыщенные жиры, полезные для сердца и сосудов.
Соблюдать калорийность рациона
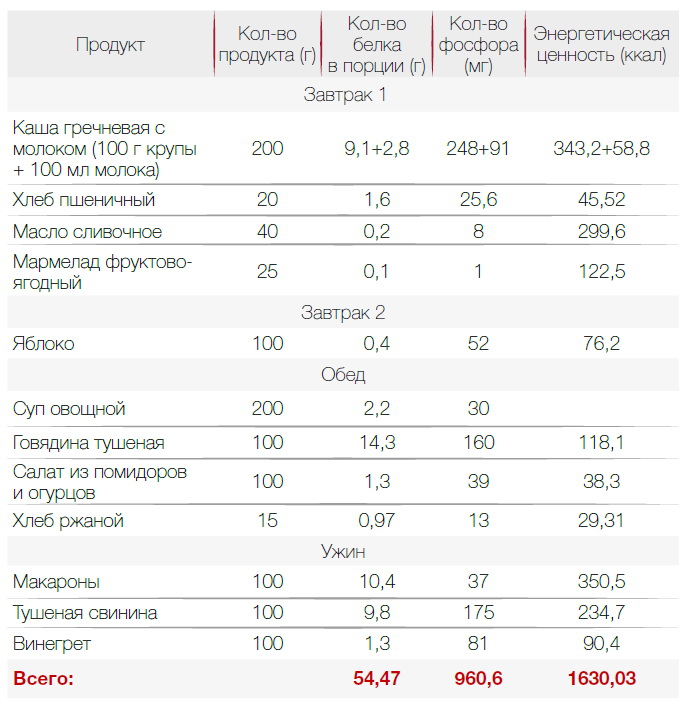
В диете при хронической почечной недостаточности важна калорийность. Она должна быть высокой — около 3000 ккал для восполнения всех витаминов и минералов. Диета назначается индивидуально, поэтому 3000 ккал — ориентировочное число. Пример меню с учетом требований приведен ниже.
Контролировать поступление микроэлементов и воды
Поскольку почки плохо работают, они не выводят калий, а от его избытка нарушается работа сердца. Поэтому количество калия, поступающего с пищей, нужно контролировать. Он содержится в картофеле и других овощах. Чтобы снизить количество калия, эти овощи перед приготовлением нужно порезать и замочить на 6-10 часов, причем как можно чаще воду менять.
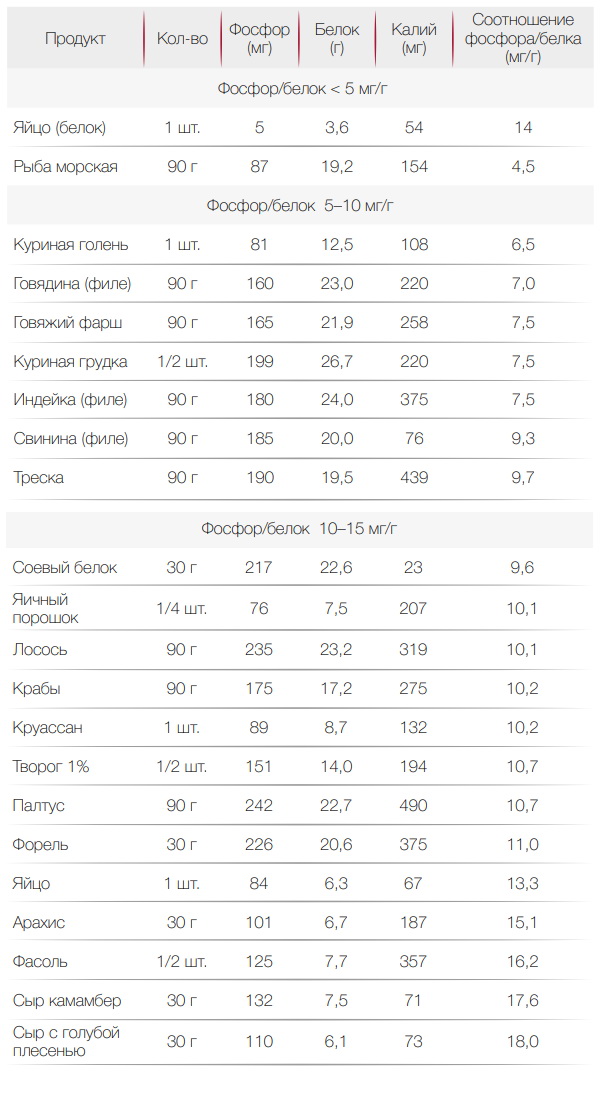
Еще необходимо ограничить поступление фосфора. При ХПН он может привести к поражению костей и сердца. Фосфор содержится в белковой пище. В растительной тоже есть, но из нее фосфор усваивается хуже. Также его количество снижается при термической обработке пищи. Выбирая продукты, стоит обращать внимание на те, что имеют низкий фосфорно-белковый индекс — ниже 20 мг/г. Примеры продуктов питания при почечной недостаточности с таким индексом приведены в таблице.
Другое важное правило питания при ХПН — следить за питьевым режимом. При выраженных отеках приходится уменьшить количество выпиваемой воды. В таком случае нужно ежедневно в одно время, после опорожнения мочевого пузыря и кишечника взвешиваться. Если вес резко увеличился — значит произошла задержка жидкости. При ограничениях количества воды можно рассасывать кусочек льда, а с сухостью во рту поможет справиться полоскание, жевательная резинка, леденцы или долька лимона.
Контролировать артериальное давление
Кровяное давление нужно контролировать, оно должны быть на уровне не выше 130/80, максимальные показатели — 140/90. Для этого на диете при ХПН количество соли в день ограничивается 2-3 г в сутки. При развитии выраженной гипертензии необходимо перейти на бессолевую диету.
Чтобы уменьшить количество соли в сутки, можно следовать таким советам:
Полезные советы для пациентов с ХПН
Образ жизни пациента с хронической почечной недостаточностью действительно полон ограничений, но это помогает долгое время поддерживать организм в нормальном состоянии. Специалисты рекомендуют вести дневник питания, внося в него все употребляемые продукты. Этот дневник в дальнейшем может быть полезен и для врача, который сможет скорректировать рацион, если состояние вдруг ухудшилось.
На кухне под рукой всегда стоит держать таблицы с содержанием в продуктах всех микро- и макроэлементов и их энергетической ценности. Для более точных расчетов рациона нужно иметь кухонные весы. Все это поможет предотвратить повышение креатинина и ухудшение работы почек.
Всегда нужно учитывать, что приведенные советы носят общий характер. Для получения точных рекомендаций необходимо обратиться к врачу. В Государственном центре урологии вы можете получить помощь по полису ОМС. Диагностика и лечение будут для вас бесплатными. Просто запишитесь на прием в онлайн-форме или по контактному номеру клиники.