Продолжительность жизни эритроцитов в сутках
Метод исследования продолжительности жизни эритроцитов заключается в следующем:
1) 20—30 мл. крови, стерильно отобранной на противосвертывающем веществе, маркируются радиоактивным хроматом натрия (Cr 51 ), используя 1,5—2,5 микрокюри изотопа на каждый килограмм веса тела;
2) после маркирования проба подвергается 30-минутной инкубации при 37°С; процесз маркировки пресекается 1 мл раствора аскорбиновой кислоты, затем, спустя 10 минут, повторно вводятся меченные эритроциты;
3) пробы крови отбираются со второго дня исследования через 2—3-дневные интервалы, в течение 14 дней. Из каждой пробы крови приготавливается гематокрит и сохраняются 2 мл цельной крови.
По истечении срока делается прочет проб, в тот же день, во избежание поправок, необходимых в связи с возможным физическим понижением изотопа.
Для производства расчета проводится кривая понижения радиоактивности по системе полулогарифмических координат и на основе процента к максимальной циркулирующей дозе, через сутки после введения изотопа.
Внешние измерения. Несмотря на то, что результаты внешнего измерения представляют лишь качественное значение и не дают сведений о механизме разрушения эритроцитов, все же они считаются полезными, поскольку указывают на место, где происходит разрушение меченных эритроцитов и тем самым способствуют разработке показаний к возможной спленэктомии.
Внешние измерения проводятся твердым сцинтилятором (кристаллом), который устанавливается над зонами кожной проэкции печени, селезенки и сердца. Эти измерения проводятся в одинаковые, с отбором проб крови, интервалы времени; установленная при этом радиоактивность (выражаемая числом импульсов) на уровне участков печени и селезенки относится к значениям, обнрауженным на уровне сердца. Отношения печень/сердце и селезенка/сердце делает возможным расчет показателей (печени и селезенки), которые, при нормальных условиях, не должны превышать 1,10.
Нормальная продолжительность жизни эритроцитов выражается либо в соответствии с периодом полураспада использованного изотопа, либо в зависимости от фактической продолжительности жизни. В первом случае показатель составляет 25—32 дня, во втором 120 ± 10 дней.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Продолжительность жизни эритроцитов в сутках
Эритроциты у человека функционируют в крови максимум 120 дней, в среднем 60—90 дней. Старение эритроцитов связано с уменьшением образования в эритроците количества АТФ в ходе метаболизма глюкозы в этой клетке крови. Уменьшенное образование АТФ, ее дефицит нарушает в эритроците процессы, обеспечиваемые ее энергией, — восстановление формы эритроцитов, транспорт катионов через его мембрану и защиту компонентов эритроцитов от окисления, их мембрана теряет сиаловые кислоты. Старение эритроцитов вызывает изменения мембраны эритроцитов: из дискоцитов они превращаются в эхиноциты, т. е. эритроциты, на поверхности мембраны которых образуются многочисленные выступы, выросты (рис. 7.3).
Причиной формирования эхиноцитов помимо уменьшения воспроизводства молекул АТФ в эритроците при старении клетки является усиленное образование лизолецитина в плазме крови, повышенное содержание в ней жирных кислот. Под влиянием перечисленных факторов изменяется соотношение поверхности внешнего и внутреннего слоев мембраны эритроцита за счет увеличения поверхности внешнего слоя, что и приводит к появлению выростов на мембране.
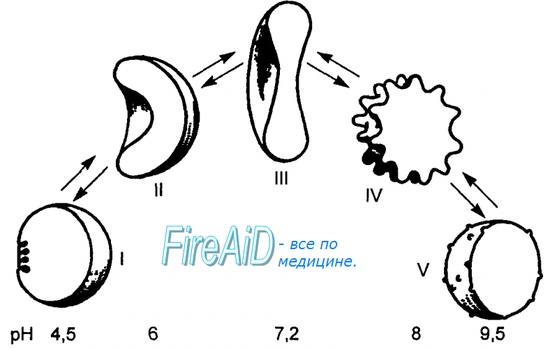
По степени выраженности изменений мембраны и формы эритроцитов различают эхиноциты I, И, III классов и сфероэхиноциты I и II классов. При старении эритроцит последовательно проходит этапы превращения в эхиноцит III класса, теряет способность изменять и восстанавливать дисковидную форму, превращается в сфероэхиноцит и разрушается. Устранение дефицита глюкозы в эритроците легко возвращает эхиноциты I—II классов к форме дискоцита. Эхиноциты начинают появляться, например, в консервированной крови, сохраняемой в течение нескольких недель при 4°С, или в течение 24 ч, но при температуре 37 °С. Это связано с уменьшением образования АТФ внутри клетки, с появлением в плазме крови лизолецитина, образующегося под влиянием лецитин-холестерол-ацетилтранс-ферразы, ускоряющих старение клетки. Отмывание эхиноцитов в свежей плазме от содержащегося в ней лизолецитина или активация в них гликолиза, восстанавливающей уровень АТФ в клетке, уже через несколько минут возвращает им форму дискоцитов.
Стареющие эритроциты становятся менее эластичными, вследствие чего разрушаются внутри сосудов (внутрисосудистый гемолиз) или же становятся добычей захватывающих и разрушающих их макрофагов в селезенке, купферовских клетках печени и в костном мозге (внесосудистый или внутриклеточный гемолиз). Внутриклеточным гемолизом в сутки разрушается 80—90 % старых эритроцитов, содержащих 6—7 г гемоглобина, из которых освобождается в макрофагах до 30 мг железа. После отщепления от гемоглобина гем превращается в желчный пигмент билирубин, который поступает с желчью в кишечник и под влиянием микрофлоры кишечника последовательно превращается в уробилиноген, а затем в стеркобилиноген. Оба соединения выводятся из организма с калом и мочой, под влиянием света и воздуха превращаясь в стеркобилин и уробилин. При метаболизме 1 г гемоглобина образуется 33 мг билирубина.
Внутрисосудистым гемолизом разрушается 10—20 % эритроцитов. При этом гемоглобин поступает в плазму, образует с плазменным гликопротеином гаптоглобином комплекс гемоглобин—гаптоглобин. В течение 10 мин 50 % комплекса поглощается из плазмы паренхиматозными клетками печени, что предупреждает поступление свободного гемоглобина в почки и тромбирование им их нефронов. У здорового человека в плазме содержится около 1 г/л плазмы гаптоглобина, что оставляет несвязанным с ним в плазме крови не более 3—10 мг гемоглобина. Молекулы гема, высвобождающиеся из связи с глобином при внутрисосудистом гемолизе, связываются белком плазмы — гемопексином, транспортируются им в печень и также поглощаются паренхиматозными клетками печени, где подвергаются ферментному разрушению до билирубина.
От чего «умирают» эритроциты? ( по материалам статьи Arias С., Arias С., 2017)
Потребление кислорода организмом сильно варьируется вследствие таких факторов, как циркадные метаболические ритмы, интенсивность физической активности или даже колебания температуры окружающей среды. Следовательно, гомеостатические механизмы должны постоянно регулировать баланс между продукцией и разрушением эритроцитов, чтобы поддерживать соответствующее количество эритроцитов. Контроль производства эритроцитов с помощью Epo хорошо описан в литературе. Напротив, многие вопросы об уничтожении RBC остаются в основном без ответа. В частности, пока нет общепризнанного объяснения механизмов, лежащих в основе изменений в продолжительности жизни эритроцитов. Популяция эритроцитов (RBCs) в организме должна оставаться в определенных пределах для того, чтобы обеспечить оксигенацию тканей организма и поддерживать адекватные значения давления крови и вязкости.
Эритрофагоцитоз
Исследователи предложили концептуальную модель, которая объясняет продолжительность жизни эритроцитов как следствие динамики этих молекул. В частности, PS и CD47 определяют молекулярный алгоритм, который устанавливает время фагоцитоза эритроцитов.
Значительные изменения в продолжительности жизни эритроцитов, описанные в литературе, могут быть объяснены как альтернативные результаты этого алгоритма, когда он выполняется в различных условиях доступности кислорода. Представленная здесь теоретическая модель обеспечивает единую структуру для понимания различных эмпирических наблюдений, касающихся биологии эритроцитов. Это достигается с помощью гомеостатических механизмов, которые контролируют соотношение между выработкой и разрушением клеток и компенсируют любой дисбаланс между подачей и потреблением кислорода путем увеличения или уменьшения количества циркулирующих эритроцитов.
Имеющиеся эмпирические данные, касающиеся динамики экспрессии PS и CD47 в мембране эритроцитов, можно обобщить следующим образом:
(E2) И наоборот, антифагоцитарная активность CD47 выше при рождении эритроцита. Постепенно более низкая экспрессия белка или конформационные изменения в его пространственной структуре снижают его активность в качестве ингибитора фагоцитоза с возрастом клетки.
(E4) Также было отмечено, что эритроциты с достаточно низким уровнем CD47 также фагоцитируются независимо от количества PS, присутствующего на их поверхности. В этом случае молодые эритроциты не разрушаются из-за антифагоцитарного эффекта CD47 (доказательство E2). Из-за прогрессирующей потери активности CD47 в стареющих эритроцитах сигналы «не ешь-меня» в конечном итоге падают ниже определенного уровня, что вызывает фагоцитоз клетки.
Условия, которые запускают фагоцитоз эритроцитов (точки E3 и E4), по-видимому, одновременно выполняются старением эритроцитов. Однако, поскольку любой конкретный эритроцит может быть фагоцитирован только один раз, оба условия фактически являются взаимоисключающими. Только первый из порогов, которые должны быть достигнуты, определяет срок службы эритроцитов. С другой стороны, оба условия, по-видимому, выполняют одну и ту же цель, поскольку способствуют фагоцитозу старых эритроцитов и выживанию молодых клеток. Это поднимает вопрос о том, почему существуют два явно избыточных пути удаления эритроцитов.
Эритропоэтин
Окислительный стресс
Неоцитолиз и эриптоз
Избыток кислорода также влечет за собой увеличение скорости разрушения клеток, вызванного неоцитолизом, гомеостатическим механизмом, который влечет за собой избирательное удаление эритроцитов только в возрасте 10 или 11 дней и способствует быстрому уменьшению количества клеток. Переход от 120 дней к 11 дням в зависимости от факторов окружающей среды указывает на то, что продолжительность жизни не является фиксированной внутренней характеристикой эритроцитов. Это подтверждается тем фактом, что эритроциты живут примерно на 40 дней меньше у новорожденных, чем у взрослых.
Исследователи предлагают, чтобы неоцитолиз и эритрофагоцитоз рассматривались не как независимые механизмы, а как альтернативные результаты алгоритма определения продолжительности жизни эритроцитов. Конкретно, оба процесса могут быть объяснены как вызванные различными паттернами экспрессии PS и CD47 в мембране вновь образованных эритроцитов. RBC с большей разницей между экспрессией PS и CD47 является первым, достигшим порога молчаливого фагоцитоза, даже если он рождается позже. Кроме того, эта клетка уничтожается после короткого срока службы, в то время как другая пощадится и будет удалена только после достижения обычной продолжительности жизни RBC. Именно эти особенности и определяют неоцитолиз. Следовательно, согласно этой модели, неоцитолиз происходит, если эритроциты, образованные при более низких уровнях Epo, рождаются с большим количеством PS или меньшим количеством CD47 в их наружной мембране. Эмпирические данные указывают на последнее, поскольку молодые эритроциты показывают более низкие уровни CD47 и сходные уровни PS (по сравнению со старшими клетками) у людей, спускающихся к уровню моря после акклиматизации на большой высоте. Этот результат свидетельствует о том, что переход от эритрофагоцитоза к неоцитолизу не требует переключения между альтернативными механизмами разрушения эритроцитов. Вместо этого продолжительность жизни эритроцитов может варьироваться в континууме, который варьируется от 10 дней во время неоцитолиза до 80 дней у новорожденных и 120 дней у взрослых людей, в зависимости от уровня PS и / или CD47 при рождении клеток. Чтобы проиллюстрировать основной смысл этой работы и ради простоты, стоит продолжить обсуждение, предполагая, что Epo влияет только на экспрессию CD47 во вновь образованных эритроцитах. Аналогичные аргументы можно привести, если Epo также определит начальные уровни PS.
Окислительный стресс не следует рассматривать в качестве ключевого детерминанта продолжительности жизни эритроцитов, даже если это вызывает разрушение фракции циркулирующих клеток, и, безусловно, устанавливает верхнюю границу потенциальной продолжительности эритроцитов в крови. Можно предположить, что продолжительность жизни устанавливается с помощью молекулярного алгоритма, который контролирует межклеточные взаимодействия между эритроцитами и макрофагами MPS. Такой алгоритм может позволить настроить параметры жизни эритроцитов различными способами, обеспечивая гибкую систему для адаптации количества клеток к потреблению кислорода в тканях.
Можно сказать, что мы еще далеки от полного представления о биологии эритроцитов, понимания таких процессов, как эритрофагоцитоз, неоцитолиз и кажущееся парадоксальным присутствие аутоантител против эритроцитов-хозяев в организме. Однако, возможно, что эти явления возникают как альтернативные результаты одних и тех же механизмов, работающих в разных условиях доступности кислорода.
Аутоиммунные реакции в гомеостазе организма
Литература
Fossati-Jimack L, da Silveira SA, Moll T, Kina T, Kuypers FA, Oldenborg P-A, Reininger L, Izui S. 2002 Selective increase of autoimmune epitope expression on aged erythrocytes in mice: implications in anti-erythrocyte autoimmune responses. J. Autoimmun.18, 17–2
Lang E, Qadri SM, Lang F. 2012Killing me softly—suicidal erythrocyte death. Int. J. Biochem. Cell Biol. 44, 1236–1243.
Jelkmann W. 2011 Regulation of erythropoietin production. J. Physiol.589, 1251–1258.
Wynn TA, Chawla A, Pollard JW. 2013Macrophage biology in development, homeostasis and disease. Nature 496, 445–455
Эритроциты в крови: норма по возрасту, причины повышенных и пониженных значений
Эритроциты – красные кровяные тельца, самые многочисленные клетки крови. Формально они не являются клетками, так как в процессе созревания теряют многие необходимые для клеток структуры. Например, в них отсутствуют ядра, и они не синтезируют никакие белковые молекулы, в отличие от остальных клеток организма. Так что название «клетка» в данном случае используется для удобства. Эритроциты образуются в костном мозге и постоянно циркулируют в организме, выполняя важнейшую функцию поддержания жизни – они переносят кислород из легких к тканям и органам и удаляют углекислый газ.
Кроме эритроцитов, кровь содержит плазму, тромбоциты, лейкоциты. Однако количество эритроцитов так велико, что всего пара капель крови содержит около одного миллиарда этих клеток. Они составляют около 40% всего объема крови. Собственно, именно эритроциты и придают нашей крови характерный красный цвет за счет содержания гемоглобина.
Эритроциты не вечны, со временем они изнашиваются и в конечном итоге умирают. Средний жизненный цикл эритроцита составляет примерно 120 дней – всего четыре месяца. Однако не стоит переживать, костный мозг постоянно производит новые клетки и поддерживает нужный уровень красных кровяных телец. Различные неблагоприятные обстоятельства могут сокращать или, наоборот, увеличивать их скорость воспроизводства и влиять на продолжительность их жизни – таким образом, нарушается баланс состава крови. Повышение или понижение красных кровяных телец связано с разными патологическими состояниями. Рассмотрим этот вопрос подробнее.
Эритроциты в крови в норме
Границы нормы различаются в зависимости от пола, возраста и других особенностей.
Так, для взрослого мужчины она составляет от 4,0 до 5,1×10¹² единиц на литр крови, а для женщин — 3,7 до 4,7×10¹² в 1 л.
У беременных женщин эритроциты могут снижаться до 3–3,5 х 10¹² в 1 л.
У детей до года концентрация красных кровяных телец постоянно меняется, поэтому для оценки состава их крови существует специальная таблица, которой руководствуются врачи при расшифровке анализов.
В детском возрасте после года еще существуют небольшие отклонения от «взрослой» нормы, но к подростковому возрасту уровень эритроцитов выравнивается.
Повышенные эритроциты
Эритроциты могут быть повышены из-за множества причин, начиная от банального обезвоживания и заканчивая эритремией – хроническим лейкозом. Поэтому при любых отклонениях в результатах анализов необходимо проконсультироваться со специалистом, чтобы определить причину.
Увеличение числа эритроцитов называют эритроцитозом, который бывает:
1. Первичный. Редкое наследственное заболевание, характеризующееся упадком сил, головокружением и более темным цветом слизистых оболочек.
2. Вторичный. Вызван другими заболеваниями или состояниями (например, курением или пребыванием в высокогорных районах) и связан с кислородным голоданием клеток.
Часто повышенный уровень эритроцитов объясняется обезвоживанием, жаркой погодой, сильным стрессом или чрезмерными физическими нагрузками. Патологическое повышение эритроцитов – достаточно редкая патология. Намного чаще пациенты сталкиваются с их пониженным уровнем.
Пониженные эритроциты
Есть много форм анемии, каждая из которых имеет свою причину. Анемия может быть временной или приобретенной; в зависимости от выраженности – от легкой до тяжелой степени. Согласно публикации журнала The Lancet от 2015 года, около одной трети населения мира страдает анемией.
Отклонение от нормы – не всегда болезнь
Если уровень эритроцитов при первом анализе несколько выходит за границы нормы, не стоит паниковать. Врач поможет интерпретировать результаты верным образом, учитывая ваши индивидуальные особенности и историю болезни. Единичный слегка повышенный или слегка пониженный результат может не иметь медицинского значения.
Анализы на эритроциты в крови
Подсчет красных кровяных телец и оценка их строения обычно производятся как часть общего анализа крови (ОАК). Общий анализ крови – самый частый анализ, информативный практически при любых патологических процессах. Этот тест также может использоваться для диагностики и/или мониторинга ряда заболеваний, которые влияют на выработку или продолжительность жизни эритроцитов.
Сдать общий анализ крови с определением 5 фракций лейкоцитов вы можете в любом медицинском центре Ситилаб.
Лейкоцитарная формула
Срок выполнения: 1 день
розничная : 150.00 руб.
Кроме того, лейкоциты различаются по степени зрелости. Большая часть клеток-предшественников зрелых форм лейкоцитов (юные, миелоциты, промиелоциты, бластные формы клеток), а также плазматические клетки, молодые ядерные клетки эритроидного ряда и др. в периферической крови появляются только в случае патологии.
Лейкоцитарная формула имеет возрастные особенности, поэтому ее сдвиги должны оцениваться с позиции возрастной нормы (это особенно важно при обследовании детей).
Для лейкоцитоза (лейкопении) нехарактерно пропорциональное увеличение (уменьшение) числа лейкоцитов всех видов; в большинстве случаев имеется увеличение (уменьшение) числа какого-либо одного типа клеток, поэтому применяют термины «нейтрофилез», «нейтропения», «лимфоцитоз», «лимфопения», «эозинофилия», «эозинопения» и т.д.
Основная функция нейтрофилов состоит в защите организма от инфекций, которая осуществляется главным образом с помощью фагоцитоза (поглощения и переваривания чужеродных микроорганизмов).
Повышение уровня нейтрофилов (нейтрофилез, нейтрофилия):
Острые бактериальные инфекции
— локализованные (абсцессы, остеомиелит, острый аппендицит, острый отит, пневмония, острый пиелонефрит, сальпингит, менингиты, ангины, острый холецистит и др.)
— генерализованные (сепсис, перитонит, эмпиема плевры, скарлатина, холера и пр.)
Воспалительные процессы и некроз тканей (инфаркт миокарда, обширные ожоги, ревматизм, ревматоидный артрит, панкреатит, дерматит, перитонит)
Состояние после оперативного вмешательства
Эндогенные интоксикации (сахарный диабет, уремия, эклампсия, некроз гепатоцитов)
Онкологические заболевания (опухоли различных органов)
Прием некоторых лекарственных препаратов, например, кортикостероидов, препаратов наперстянки, гепарина, ацетилхолина
Физическое напряжение и эмоциональная нагрузка и стрессовые ситуации: воздействие жары, холода, боли, при ожогах и родах, при беременности, при страхе, гневе, радости
Понижение уровня нейтрофилов (нейтропения):
Некоторые инфекции, вызванные бактериями (брюшной тиф и паратифы, бруцеллез), вирусами (грипп, корь, ветряная оспа, вирусный гепатит, краснуха), простейшими (малярия), риккетсиями (сыпной тиф), затяжные инфекции у пожилых и ослабленных людей
Болезни системы крови (гипо- и апластические, мегалобластные и железодефицитные анемии, пароксизмальная ночная гемоглобинурия, острый лейкоз)
Врожденные нейтропении (наследственный агранулоцитоз)
Спленомегалия различного происхождения
Воздействие цитостатиков, противоопухолевых препаратов
Лекарственные нейтропении, связанные с повышенной чувствительностью отдельных лиц к действию некоторых лекарственных средств (нестероидных противовоспалительных средств, антиконвульсантов, антигистаминных препаратов, антибиотиков, противовирусных средств, психотропных средств, препаратов, воздействующих на сердечно-сосудистую систему, мочегонных, антидиабетических препаратов)
Агранулоцитоз – резкое уменьшение числа гранулоцитов в периферической крови вплоть до полного их исчезновения, ведущее к снижению сопротивляемости организма к инфекции и развитию бактериальных осложнений. В зависимости от механизма возникновения различают миелотоксический (возникающий в результате действия цитостатических факторов) и иммунный агранулоцитоз.
Лимфоциты (Lymphocytes) – являются главными клеточными элементами иммунной системы. Образуются в костном мозге и активно функционируют в лимфоидной ткани. Относятся к агранулоцитам, т.е. не содержат гранул в цитоплазме.
Следует иметь в виду, что лейкоцитарная формула отражает относительное (процентное) содержание лейкоцитов различных видов, и увеличение или снижение процентного содержания лимфоцитов может не отражать истинный (абсолютный) лимфоцитоз или лимфопению, а быть следствием снижения или повышения абсолютного числа лейкоцитов других видов (обычно нейтрофилов).
Повышение уровня лимфоцитов (лимфоцитоз):
Инфекционные заболевания: инфекционный мононуклеоз, вирусный гепатит, цитомегаловирусная инфекция, коклюш, ОРВИ, токсоплазмоз, герпес, краснуха, ВИЧ-инфекция
Отравление тетрахлорэтаном, свинцом, мышьяком, дисульфидом углерода
Понижение уровня лимфоцитов (лимфопения):