Синдром Маршалла (PFAPA синдром)
Что такое синдром Маршалла, клиническая картина, симптомы, лечение.
3.33 (Проголосовало: 9)
Что это такое?
Заболевание проявляется в детском возрасте, чаще у мальчиков.
Характеризуется периодическими эпизодами лихорадки (38 – 41ºC) с регулярными интервалами от 2 до 8 недель и клиническими проявлениями афтозного стоматита, фарингита, шейного лимфаденита. Между эпизодами клинические проявления отсутствуют.
На сегодняшний день причина заболевания не известна, возможно, имеет генетический характер. Распространённость также не известна.
Клиническая картина
Периодическая лихорадка – главный признак, по которому можно заподозрить синдром Маршалла. На фоне полного здоровья у ребенка повышается температура до 38 – 41 ºC. И держится от 2 до 7 дней, иногда до 10 дней и исчезает самостоятельно. Как правило, ребенку назначают антибиотики и жаропонижающие препараты, на фоне которых нет эффекта.
Фарингит с экссудативным компонентом на миндалинах встречается у 65–100% пациентов.
Шейная лимфаденопатия (увеличение лимфоузлов) встречается 60–100% пациентов. Шейные лимфоузлы могут быть уплотнены, болезненны при пальпации.
Также могут встречаться и другие симптомы: боль в животе (40-65%), суставная боль (40%), рвота (18-41%) и головная боль (18-65%).
Диагностика
К сожалению, на данный момент специфической диагностики нет. Диагноз ставится на основании жалоб и эпизодов лихорадки.
В общем анализе крови могут быть незначительные изменения – увеличение СОЭ, нейтропения (уменьшение количества нейтрофилов). Посевы на микрофлору из горла часто не дают никаких результатов при данном заболевании.
Важными диагностическими критериями являются:
Лечение синдрома Маршалла
Для лечения в период обострения используют глюкокортикостероиды (преднизолон) с интервалом введения. Но фоне приема которых симптомы заболевания проходят после 1-2 инъекции.
Назначение жаропонижающих препаратов иногда приводит к снижению температуры.
Хирургическое лечение – тонзиллэктомия (удаление миндалин), назначается пациентам, которые не реагируют на терапию гормональными препаратами или у которых заболевание вызывает серьёзное ухудшение качества жизни. После тонзиллэктомии симптомы заболевания купируются, в том числе и лихорадка, кроме афтозного стоматита.
Прогноз благоприятный. С возрастом клиническая картина улучшается, периоды ремиссии становятся длиннее, а симптомы менее выраженными. У большинства пациентов проявления заболевания прекращаются к 10 годам.
Наиболее частые вопросы от родителей
Может ли ребенок посещать детский сад или школу?
— Да, может и должен, но не в момент обострения.
Можно ли водить ребенка в спортивную секцию?
— Единственное противопоказание – это период обострения.
Можно ли ребенку делать прививки?
— Да, ребенка можно и нужно вакцинировать. Врач-педиатр должен быть проинформирован о вашем заболевании. Доктор также может составить индивидуальный план прививок. Особое внимание нужно уделить, когда ребенку вводится живая или ослабленная вакцина.
PFAPA-синдром
, MD, Stony Brook University School of Medicine
Фебрильные эпизоды длятся 3–6 дней и повторяются примерно каждые 28 дней. Синдром вызывает усталость, озноб и иногда боль в животе и головную боль, а также лихорадку, фарингит, афтозные язвы и лимфаденопатию. Между эпизодами пациенты чувствуют себя здоровыми, рост является нормальным.
Общие справочные материалы
1. Rigante D, Vitale A, Natale MF, et al: A comprehensive comparison between pediatric and adult patients with periodic fever, aphthous stomatitis, pharyngitis, and cervical adenopathy (PFAPA) syndrome. Clin Rheumatol 36(2):463–468, 2017. doi: 10.1007/s10067-016-3317-7.
Диагностика
Диагноз синдрома PFAPA ставят на основании клинических данных, которые включают:
≥ 3 эпизодов лихорадки продолжительностью до 5 дней и возникающих регулярно;
фарингит и лимфаденопатию или афтозные язвы;
хорошее здоровье между эпизодами и нормальный рост
Лечение
Иногда глюкокортикоиды, циметидин и/или тонзиллэктомия
Терапия синдрома PFAPA является необязательной. Она может включать применение однократной дозы глюкокортикоидов, таких как преднизон (1–2 мг/кг перорально) или бетаметазон (0,1–0,2 мг/кг), которые при введении сразу после появления первых признаков эпизода на протяжении нескольких часов могут резко прекратить приступы лихорадки, а также циметидина (20–40 мг/кг перорально 1 раз в день) и, редко, тонзиллэктомии. С некоторым успехом в неподдающихся лечению случаях, были апробированы другие препараты, такие как анакинра. Этот синдром у пациентов, как правило, с возрастом проходит без осложнений.
Была ли страница полезной?
Также интересно
Компания MSD и Справочники MSD
Компания «Мерк энд Ко. Инкорпорейтед», Кенилворт, Нью-Джерси, США (известная под названием MSD за пределами США и Канады) является мировым лидером в области здравоохранения и работает над оздоровлением мира. От разработки новых терапевтических методов для лечения и профилактики заболеваний — до помощи нуждающимся людям, мы стремимся к улучшению здоровья и благосостояния во всем мире. Справочник был впервые опубликован в 1899 году в качестве общественной инициативы. Теперь этот ценный ресурс приносит пользу в качестве руководства MSD за пределами Северной Америки. Узнайте больше о наших обязательствах в рамках программы Глобальная база медицинских знаний.
PFAPA-синдром: современная парадигма и описание клинического случая
Полный текст:
Аннотация
В последние десятилетия научный и практический интерес у клиницистов вызывают наследственные аутовоспалительные синдромы / заболевания человека (АВС). Все известные АВС объединяют периодический характер лихорадки и системное воспаление в сочетании с другими клиническими синдромами, отличающимися определенным постоянством. Согласно современным данным, АВС отнесены к первичным иммунодефицитным состояниям, обусловленным генетическим нарушением взаимодействия регуляторов воспаления, и возникают в отсутствие патогена. Многие АВС, манифестируя в детском возрасте, имеют тяжелое течение и серьезный прогноз. Исключение составляет один из наиболее распространенных вариантов АВС у детей – PFAPA-синдром, или синдром Маршалла, так как отличается благоприятным исходом. Термин PFAPA-синдром представляет собой аббревиатуру основных клинических проявлений: периодической лихорадки (periodic fever), афтозного стоматита (aphtous stomatitis), фарингита (pharingitis) и шейного лимфаденита (adenitis). Учитывая ранний возраст дебюта синдрома, что совпадает со сроками социализации, больные PFAPA могут долгие годы ошибочно наблюдаться в группе часто болеющих детей, подвергаться высокой лекарственной нагрузке. Пусковым механизмом заболевания становится генетически предопределенная дисрегуляция врожденного иммунитета, ассоциированная с избыточной продукцией медиаторов воспаления (IL-1, TNFα, IL-6, IL-12p70 и др.). При этом у пациентов не определяются признаки аутоиммунной агрессии (аутоантитела, аутореактивные Т-лимфоциты). Не установлено специфических биологических маркеров PFAPA-синдрома, поэтому диагностика во многом базируется на знании основных клинических симптомов заболевания, подробно описанных G.S. Marshall (1987), и на оценке высокой эффективности глюкокортикостероидов. В статье приводится клиническое наблюдение ребенка 4 лет 3 месяцев, который с 1,5 лет страдал атаками PFAPA-синдрома, повторяющимися с постоянной периодичностью каждые 1,5–2 месяца. Первоначально все эпизоды PFAPA расценивались как проявления осложненной формы острой респираторной вирусной инфекции. Общепринятая терапия не имела эффекта. При обследовании родителей был диагностирован хронический тонзиллит у матери; последовала тонзиллэктомия, которая не повлияла на течение заболевания у ребенка. Только в возрасте 4 лет у мальчика был впервые заподозрен, а позже подтвержден синдром Маршалла. С диагностической и лечебной целью был назначен преднизолон в дозе 1,5 мг/кг массы тела, на его фоне быстро нормализовалась температура тела, улучшилось состояние. Осмотр пациента через 6 месяцев подтвердил правильность тактики – отмечено уменьшение эпизодов PFAPA и легкое их течение.
Заключение. Необходима достаточная осведомленность врачей об АВС и, в частности, PFAPA-синдроме, что будет способствовать своевременной диагностике и правильному лечению.
Ключевые слова
Об авторах
Кузнецова Марина Анатольевна – кандидат медицинских наук, ассистент кафедры педиатрии Института подготовки кадров высшей квалификации и дополнительного профессионального образования.
413100, Саратовская область, Энгельс, пл. Свободы, 23, тел.: +7 (987) 300 15 12
Зрячкин Николай Иванович – доктор медицинских наук, профессор, заведующий кафедрой педиатрии Института подготовки кадров высшей квалификации и дополнительного профессионального образования.
410012, Саратовская область, Саратов, ул. Большая Казачья, 112
Царева Юлия Александровна – кандидат медицинских наук, доцент кафедры педиатрии Института подготовки кадров высшей квалификации и дополнительного профессионального образования.
410012, Саратовская область, Саратов, ул. Большая Казачья, 112
Елизарова Татьяна Викторовна – кандидат медицинских наук, доцент кафедры педиатрии Института подготовки кадров высшей квалификации и дополнительного профессионального образования.
410012, Саратовская область, Саратов, ул. Большая Казачья, 112
Захарова Галина Рустьяновна – участковый врач-педиатр.
410010, Саратовская область, Саратов, ул. Безымянная, 6
Список литературы
1. Салугина СО, Кузьмина НН, Федоров ЕС. Аутовоспалительные синдромы – «новая» мультидисциплинарная проблема педиатрии и ревматологии. Педиатрия. 2012;91(5): 120–32.
2. Kastner DL, Aksentijevich I, Goldbach-Mansky R. Autoinflammatory disease reloaded: a clinical perspective. Cell. 2010;140(6): 784–90. doi: 10.1016/j.cell.2010.03.002.
3. Майданник ВГ. Современные аспекты синдрома периодической лихорадки с афтозным стоматитом, фарингитом и шейным лимфаденитом (Синдром Маршалла) у детей. Международный журнал педиатрии, акушерства и гинекологии. 2013;3(3): 63–74.
4. Marshall GS, Edwards KM, Butler J, Lawton AR. Syndrome of periodic fever, pharyngitis, and aphthous stomatitis. J Pediatr. 1987;110(1): 43–6. doi: 10.1016/S0022-3476(87)80285-8.
5. Кузьмина НН, Салугина СО, Федоров ЕС. Аутовоспалительные заболевания и синдромы у детей: учебно-методическое пособие. М.: ИМА-ПРЕСС; 2012. 104 с.
6. Feder HM, Salazar JC. A clinical review of 105 patients with PFAPA (a periodic fever syndrome). Acta Paediatr. 2010;99(2): 178–84. doi: 10.1111/j.1651-2227.2009.01554.x.
7. Førsvoll J, Kristoffersen EK, Øymar K. Incidence, clinical characteristics and outcome in Norwegian children with periodic fever, aphthous stomatitis, pharyngitis and cervical adenitis syndrome; a population-based study. Acta Paediatr. 2013;102(2): 187–92. doi: 10.1111/apa.12069.
8. Wurster VM, Carlucci JG, Feder HM Jr, Edwards KM. Long-term follow-up of children with periodic fever, aphthous stomatitis, pharyngitis, and cervical adenitis syndrome. J Pediatr. 2011;159(6): 958–64. doi: 10.1016/j.jpeds.2011.06.004.
9. Hofer M, Pillet P, Cochard MM, Berg S, Krol P, Kone-Paut I, Rigante D, Hentgen V, Anton J, Brik R, Neven B, Touitou I, Kaiser D, Duquesne A, Wouters C, Gattorno M. International periodic fever, aphthous stomatitis, pharyngitis, cervical adenitis syndrome cohort: description of distinct phenotypes in 301 patients. Rheumatology (Oxford). 2014;53(6): 1125–9. doi: 10.1093/rheumatology/ket460.
10. Adachi M, Watanabe A, Nishiyama A, Oyazato Y, Kamioka I, Murase M, Ishida A, Sakai H, Nishikomori R, Heike T. Familial cases of periodic fever with aphthous stomatitis, pharyngitis, and cervical adenitis syndrome. J Pediatr. 2011;158(1): 155–9. doi: 10.1016/j.jpeds.2010.09.054.
11. Antón-Martín P, Ortiz Movilla R, Guillén Martín S, Allende LM, Cuesta Rubio MT, López González MF, Ramos Amador JT. PFAPA syndrome in siblings. Is there a genetic background? Eur J Pediatr. 2011;170(12): 1563–8. doi: 10.1007/s00431-011-1479-5.
12. Cantarini L, Vitale A, Bartolomei B, Galeazzi M, Rigante D. Diagnosis of PFAPA syndrome applied to a cohort of 17 adults with unexplained recurrent fevers. Clin Exp Rheumatol. 2012;30(2): 269–71.
13. Dagan E, Gershoni-Baruch R, Khatib I, Mori A, Brik R. MEFV, TNF1rA, CARD15 and NLRP3 mutation analysis in PFAPA. Rheumatol Int. 2010;30(5): 633–6. doi: 10.1007/s00296-0091037-x.
14. Di Gioia SA, Bedoni N, von Scheven-Gête A, Vanoni F, Superti-Furga A, Hofer M, Rivolta C. Analysis of the genetic basis of periodic fever with aphthous stomatitis, pharyngitis, and cervical adenitis (PFAPA) syndrome. Sci Rep. 2015;5:10200. doi: 10.1038/srep10200.
15. Manthiram K, Nesbitt E, Morgan T, Edwards KM. Family History in Periodic Fever, Aphthous Stomatitis, Pharyngitis, Adenitis (PFAPA) Syndrome. Pediatrics. 2016;138(3). pii: e20154572. doi: 10.1542/peds.2015-4572.
16. Burton MJ, Pollard AJ, Ramsden JD, Chong LY, Venekamp RP. Tonsillectomy for periodic fever, aphthous stomatitis, pharyngitis and cervical adenitis syndrome (PFAPA). Cochrane Database Syst Rev. 2014;(9):CD008669. doi: 10.1002/14651858.CD008669.pub2.
17. Berkun Y, Levy R, Hurwitz A, Meir-Harel M, Lidar M, Livneh A, Padeh S. The familial Mediterranean fever gene as a modifier of periodic fever, aphthous stomatitis, pharyngitis, and adenopathy syndrome. Semin Arthritis Rheum. 2011;40(5): 467–72. doi: 10.1016/j.semarthrit.2010.06.009.
18. de Jesus AA, Canna SW, Liu Y, Goldbach-Mansky R. Molecular mechanisms in genetically defined autoinflammatory diseases: disorders of amplified danger signaling. Annu Rev Immunol. 2015;33:823–74. doi: 10.1146/annurev-immunol-032414-112227.
19. Masters SL, Simon A, Aksentijevich I, Kastner DL. Horror autoinflammaticus: the molecular pathophysiology of autoinflammatory disease. Annu Rev Immunol. 2009;27:621–68. doi: 10.1146/annurev.immunol.25.022106.141627.
20. Hoffman HM, Mueller JL, Broide DH, Wanderer AA, Kolodner RD. Mutation of a new gene encoding a putative pyrin-like protein causes familial cold autoinflammatory syndrome and Muckle-Wells syndrome. Nat Genet. 2001;29(3): 301–5. doi: 10.1038/ng756.
21. Stojanov S, Lapidus S, Chitkara P, Feder H, Salazar JC, Fleisher TA, Brown MR, Edwards KM, Ward MM, Colbert RA, Sun HW, Wood GM, Barham BK, Jones A, Aksentijevich I, Goldbach-Mansky R, Athreya B, Barron KS, Kastner DL. Periodic fever, aphthous stomatitis, pharyngitis, and adenitis (PFAPA) is a disorder of innate immunity and Th1 activation responsive to IL-1 blockade. Proc Natl Acad Sci U S A. 2011;108(17): 7148–53. doi: 10.1073/pnas.1103681108.
22. Manz MG, Boettcher S. Emergency granulopoiesis. Nat Rev Immunol. 2014;14(5): 302–14. doi: 10.1038/nri3660.
23. Sundqvist M, Wekell P, Osla V, Bylund J, Christenson K, Sävman K, Foell D, Cabral DA, Fasth A, Berg S, Brown KL, Karlsson A. Increased intracellular oxygen radical production in neutrophils during febrile episodes of periodic fever, aphthous stomatitis, pharyngitis, and cervical adenitis syndrome. Arthritis Rheum. 2013;65(11): 2971–83. doi: 10.1002/art.38134.
24. Peridis S, Koudoumnakis E, Theodoridis A, Stefanaki K, Helmis G, Houlakis M. Surgical outcomes and histology findings after tonsillectomy in children with periodic fever, aphthous stomatitis, pharyngitis, and cervical adenitis syndrome. Am J Otolaryngol. 2010;31(6): 472–5. doi: 10.1016/j.amjoto.2009.06.005.
25. Dytrych P, Krol P, Kotrova M, Kuzilkova D, Hubacek P, Krol L, Katra R, Hrusak O, Kabelka Z, Dolezalova P, Kalina T, Fronkova E. Polyclonal, newly derived T cells with low expression of inhibitory molecule PD-1 in tonsils define the phenotype of lymphocytes in children with Periodic Fever, Aphtous Stomatitis, Pharyngitis and Adenitis (PFAPA) syndrome. Mol Immunol. 2015;65(1): 139–47. doi: 10.1016/j.molimm.2015.01.004.
26. Valenzuela PM, Araya A, Pérez CI, Maul X, Serrano C, Beltrán C, Harris PR, Talesnik E. Profile of inflammatory mediators in tonsils of patients with periodic fever, aphthous stomatitis, pharyngitis, and cervical adenitis (PFAPA) syndrome. Clin Rheumatol. 2013;32(12): 1743–9. doi: 10.1007/s10067-013-2334-z.
27. Førsvoll J, Janssen EA, Møller I, Wathne N, Skaland I, Klos J, Kristoffersen EK, Øymar K. Reduced number of CD8+ cells in tonsillar germinal centres in children with the periodic fever, aphthous stomatitis, pharyngitis and cervical adenitis syndrome. Scand J Immunol. 2015;82(1): 76–83. doi: 10.1111/sji.12303.
28. Lachmann HJ, Sengül B, Yavuzşen TU, Booth DR, Booth SE, Bybee A, Gallimore JR, Soytürk M, Akar S, Tunca M, Hawkins PN. Clinical and subclinical inflammation in patients with familial Mediterranean fever and in heterozygous carriers of MEFV mutations. Rheumatology (Oxford). 2006;45(6): 746–50. doi: 10.1093/rheumatology/kei279.
29. Yüksel S, Ekim M, Ozçakar ZB, Yalçınkaya F, Acar B, Oztuna D, Akar N. The value of procalcitonin measurements in children with familial Mediterranean fever. Rheumatol Int. 2012;32(11): 3443–7. doi: 10.1007/s00296-0112206-2.
30. Ter Haar N, Lachmann H, Özen S, Woo P, Uziel Y, Modesto C, Koné-Paut I, Cantarini L, Insalaco A, Neven B, Hofer M, Rigante D, Al-Mayouf S, Touitou I, Gallizzi R, Papadopoulou-Alataki E, Martino S, Kuemmerle-Deschner J, Obici L, Iagaru N, Simon A, Nielsen S, Martini A, Ruperto N, Gattorno M, Frenkel J; Paediatric Rheumatology International Trials Organisation (PRINTO) and the Eurofever/Eurotraps Projects. Treatment of autoinflammatory diseases: results from the Eurofever Registry and a literature review. Ann Rheum Dis. 2013;72(5): 678–85. doi: 10.1136/ annrheumdis-2011-201268.
31. ter Haar NM, Oswald M, Jeyaratnam J, Anton J, Barron KS, Brogan PA, Cantarini L, Galeotti C, Grateau G, Hentgen V, Hofer M, Kallinich T, Kone-Paut I, Lachmann HJ, Ozdogan H, Ozen S, Russo R, Simon A, Uziel Y, Wouters C, Feldman BM, Vastert SJ, Wulffraat NM, Benseler SM, Frenkel J, Gattorno M, Kuemmerle-Deschner JB. Recommendations for the management of autoinflammatory diseases. Ann Rheum Dis. 2015;74(9): 1636–44. doi: 10.1136/annrheumdis-2015-207546.
32. Tasher D, Stein M, Dalal I, Somekh E. Colchicine prophylaxis for frequent periodic fever, aphthous stomatitis, pharyngitis and adenitis episodes. Acta Paediatr. 2008;97(8): 1090–2. doi: 10.1111/j.1651-2227.2008.00837.x.
Синдром Маршалла (PFAPA синдром)
Что такое синдром Маршалла, клиническая картина, симптомы, лечение.
Васильев Алексей Николаевич
Что это такое?
Заболевание проявляется в детском возрасте, чаще у мальчиков.
Характеризуется периодическими эпизодами лихорадки (38 – 41ºC) с регулярными интервалами от 2 до 8 недель и клиническими проявлениями афтозного стоматита, фарингита, шейного лимфаденита. Между эпизодами клинические проявления отсутствуют.
На сегодняшний день причина заболевания не известна, возможно, имеет генетический характер. Распространённость также не известна.
Клиническая картина
Периодическая лихорадка – главный признак, по которому можно заподозрить синдром Маршалла. На фоне полного здоровья у ребенка повышается температура до 38 – 41 ºC. И держится от 2 до 7 дней, иногда до 10 дней и исчезает самостоятельно. Как правило, ребенку назначают антибиотики и жаропонижающие препараты, на фоне которых нет эффекта.
Фарингит с экссудативным компонентом на миндалинах встречается у 65–100% пациентов.
Шейная лимфаденопатия (увеличение лимфоузлов) встречается 60–100% пациентов. Шейные лимфоузлы могут быть уплотнены, болезненны при пальпации.
Также могут встречаться и другие симптомы: боль в животе (40-65%), суставная боль (40%), рвота (18-41%) и головная боль (18-65%).
Диагностика
К сожалению, на данный момент специфической диагностики нет. Диагноз ставится на основании жалоб и эпизодов лихорадки.
В общем анализе крови могут быть незначительные изменения – увеличение СОЭ, нейтропения (уменьшение количества нейтрофилов). Посевы на микрофлору из горла часто не дают никаких результатов при данном заболевании.
Важными диагностическими критериями являются:
Лечение синдрома Маршалла
Для лечения в период обострения используют глюкокортикостероиды (преднизолон) с интервалом введения. Но фоне приема которых симптомы заболевания проходят после 1-2 инъекции.
Назначение жаропонижающих препаратов иногда приводит к снижению температуры.
Хирургическое лечение – тонзиллэктомия (удаление миндалин), назначается пациентам, которые не реагируют на терапию гормональными препаратами или у которых заболевание вызывает серьёзное ухудшение качества жизни. После тонзиллэктомии симптомы заболевания купируются, в том числе и лихорадка, кроме афтозного стоматита.
Прогноз благоприятный. С возрастом клиническая картина улучшается, периоды ремиссии становятся длиннее, а симптомы менее выраженными. У большинства пациентов проявления заболевания прекращаются к 10 годам.
Наиболее частые вопросы от родителей
Может ли ребенок посещать детский сад или школу?
— Да, может и должен, но не в момент обострения.
Можно ли водить ребенка в спортивную секцию?
— Единственное противопоказание – это период обострения.
Можно ли ребенку делать прививки?
— Да, ребенка можно и нужно вакцинировать. Врач-педиатр должен быть проинформирован о вашем заболевании. Доктор также может составить индивидуальный план прививок. Особое внимание нужно уделить, когда ребенку вводится живая или ослабленная вакцина.
Дебют синдрома Маршалла во взрослом возрасте
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
Синдром Маршалла, или PFAPA-синдром, ‒ периодическая лихорадка, афтозный стоматит, фарингит, лимфаденит. Заболевание носит цикличный характер, в большинстве случаев эпизоды повторяются в течение 4–8 лет с интервалами между приступами от 2 до 12 нед. Этиология синдрома Маршалла неизвестна. Дебют обычно приходится на 5-летний возраст, однако в редких случаях заболевание начинается в возрасте 40–50 лет. Наследственная предрасположенность синдрома Маршалла не доказана, поэтому он не входит в группу периодических синдромов, но чаще всего рассматривается в этой группе заболеваний.
В статье приводится клинический случай развития синдрома Маршалла у пациентки в возрасте 50 лет с жалобами на боли в горле, суставах, приступы лихорадки, сопровождавшиеся ознобами. В связи с выявлением высоких титров АСЛ-О и анамнезом перенесенного рожистого воспаления обсуждалась роль стрептококковой инфекции в развитии заболевания.
В статье подробно разобраны критерии диагноза PFAPA-синдрома, а также возможные пути медикаментозной терапии. На клиническом примере продемонстрировано проведение дифференциального диагноза между синдромом Маршалла и болезнью Стилла.
Ключевые слова: синдром Маршалла, PFAPA-синдром, периодические синдромы, лихорадка, стрептококковая инфекция.
Для цитирования: Лыткина К.А., Ильина Е.Ю. Дебют синдрома Маршалла во взрослом возрасте. РМЖ. 2017;7:485-487.
Marshall syndrome onset in adults: case report
Lytkina K.A., Il’ina E.Yu.
City Clinical Hospital No. 4, Moscow
Marshall syndrome (PFAPA syndrome) is characterized by periodic fevers with aphthous stomatitis, pharyngitis, and adenitis. In most patients, the episodes of the disease recur for 4 to 8 years with the intervals between the recurrences of 2 to 12 weeks. The etiology of Marshall syndrome is still elusive. The disease usually manifests at age 5. However, in rare cases, the onset of this disorder occurs at age 40-50. Hereditary predisposition to Marshall syndrome is not evident, therefore, this disease is not included into the group of periodic syndromes. Nevertheless, PFAPA syndrome is regarded as a periodic syndrome.
The paper discusses Marshall syndrome in 50-year woman with complaints of sore throat, joint pain, and episodes of fever and shivering. Considering high titers of ASO and prior erysipelas inflammation, possible role of streptococcal infection was discussed.
The paper describes in detail diagnostic criteria for PFAPA syndrome and potential approaches to medical therapy. Case report illustrates differential diagnosis between Marshall syndrome and Still disease.
Key words: Marshall syndrome, PFAPA syndrome, periodic syndromes, fever, streptococcal infection.
For citation: Lytkina K.A., Il’ina E.Yu. Marshall syndrome onset in adults: case report // RMJ. 2017. № 7. P. 485–487.
Представлен клинический случай дебюта синдрома Маршалла во взрослом возрасте
Клинический случай
В ревматологическое отделение ГКБ № 4 в июле 2015 г. поступила пациентка Б., 56 лет, с жалобами на боли в мышцах, периодические боли и першение в горле, покашливание, слабость, утомляемость, периодическое повышение температуры до фебрильных цифр с ознобом, продолжающиеся в течение 1–7 дней, проходящие самостоятельно, эпизоды стоматита, появление фиолетового пятна на правой голени.
Из анамнеза известно, что впервые повышение температуры до фебрильных цифр, сопровождающееся лимфаденопатией, болями в горле, наблюдалось в 1996 г. и было расценено как проявление стрептококковой инфекции (возможно, ревматизма).
В 2009 г. (в возрасте 50 лет) перенесла эпизод болей в горле, увеличение шейных и подчелюстных лимфоузлов, лихорадку до 40° С, сопровождавшуюся ознобом, явления стоматита. Приступ длился около суток, пациентка получала антибактериальную терапию. Через несколько месяцев повторился эпизод фебрильной лихорадки, вновь назначалась антибактериальная терапия. В дальнейшем отмечала периодические ознобы.
В июне 2014 г. вновь возникли боли в горле, фебрильная лихорадка в течение суток, температура нормализовалась самостоятельно. С этого времени у пациентки каждые 2–3 мес. отмечались эпизоды лихорадки, сопровождавшиеся слабостью, миалгиями, болями в горле, сухостью во рту, заложенностью носа. Длительность приступов ‒ около 3–6 дней с дальнейшей нормализацией температуры. Последний лихорадочный эпизод наблюдался в мае 2015 г.
В сентябре 2014 г. у пациентки появилось гиперемированное пятно на передней поверхности левой голени, расцененное как рожистое воспаление. Через несколько дней появилось аналогичное пятно на задней поверхности правой голени с отслойкой эпителия, амбулаторно было проведено вскрытие образовавшегося пузыря с эвакуацией серозной жидкости. С этого времени динамики пятна не наблюдалось (рис. 1). 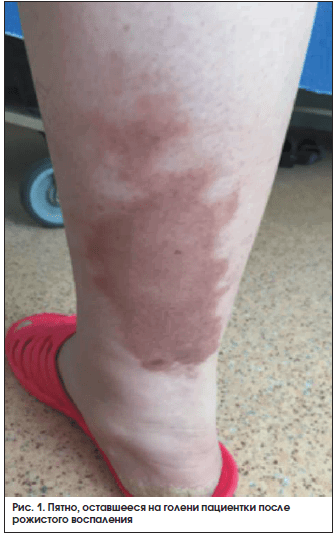
Пациентка неоднократно обследовалась по поводу лихорадки в инфекционных стационарах, данных за инфекционные заболевания не получено, проводилась антибактериальная терапия. В июле 2015 г. обследована в кардиологическом отделении с подозрением на инфекционный эндокардит, однако данных за эндокардит также не получено, при биопсии поврежденного участка на голени выявлены неспецифические изменения, расцененные как гиперпигментация. В анализах мочи выявлена лейкоцитурия, по поводу чего пациентка получала антибактериальную терапию. В анализе крови было выявлено повышение титра АСЛ-О до 1223 МЕ/мл, назначена бициллинотерапия (4 инъекции бициллина-5 1,5 млн ЕД в/м).
Сопутствующие заболевания: врожденный порок сердца – дефект межжелудочковой перегородки; стеноз легочной артерии – диагностирован в детстве. В 2010 г. ‒ травма головы, с этого времени отмечается повышение артериального давления.
В ревматологическом отделении ГКБ № 4 для уточнения генеза лихорадочных приступов проведено обследование. ЭГДС: выявлен антральный эрозивный гастрит; колоноскопия: атрофический колит, хронический внутренний геморрой в стадии ремиссии; УЗИ брюшной полости и почек: гепатомегалия, диффузные изменения печени по типу жирового гепатоза, состояние после холецистэктомии, диффузные изменения поджелудочной железы, киста левой почки; УЗИ щитовидной железы: диффузные изменения щитовидной железы, увеличение яремных лимфоузлов; Эхо-КГ: подтвержден врожденный порок сердца (дефект межжелудочковой перегородки со сбросом крови слева направо, стеноз легочной артерии, легочная гипертензия с градиентом давления на легочной артерии 38 мм рт. ст.). Проведена компьютерная томография грудной клетки: КТ-картина единичных мелких плевропульмональных спаек на фоне эмфизематозных вздутий в средней доле правого легкого. Лимфатические узлы средостения в пределах нормальных величин. КТ органов брюшной полости: киста левой почки, жировой гепатоз. При МРТ головного мозга патологии не выявлено.
В клиническом анализе крови, анализах мочи (в т. ч. по Нечипоренко) патологии не выявлено. Посев крови и мочи: роста нет. В биохимическом анализе крови: уровень СРБ ‒ 0,42 мг/л, ферритин ‒ 171,2 мкг/л. Обращал внимание сохраняющийся высокий уровень АСЛ-О (1000 МЕ/мл). Анализы крови на другие инфекции (малярия, вирус герпеса, йерсинии, боррелии, бруцеллы, сальмонеллы) отрицательны. Иммунологический анализ крови без патологии.
Пациентке было также проведено иммунохимическое исследование белков сыворотки и мочи (показатели в пределах нормы, моноклональной секреции не выявлено) и исследование костного мозга (пунктат костного мозга гиперклеточный, состав полиморфный, гранулоцитопоэз в пределах нормы. Эритропоэз нормобластический, слегка активизирован). Иммунофенотипическая характеристика клеток костного мозга: лимфоциты аберрантного иммунофенотипа не выявлены; снижен процент субпопуляций Т- и NK-лимфоцитов.
Таким образом, основные симптомы, имевшиеся у пациентки, – это боли в горле, суставах, приступы лихорадки, сопровождавшиеся ознобами. В сочетании с высокими титрами АСЛ-О и перенесенным рожистым воспалением данные симптомы могли указывать на стрептококковую инфекцию. Однако периодичность приступов лихорадки (до мая 2015 г.), отсутствие эффекта от антибактериальной терапии, лимфаденопатия и эпизоды стоматита дали основание заподозрить один из периодических синдромов – синдром Маршалла, или PFAPA-синдром.
Симптомы, имевшие место у пациентки, соответствовали большинству критериев синдрома Маршалла (кроме второго и последнего критериев, применимых только для детей). Сомнение вызывало лишь то, что с мая 2015 г. приступов фебрильной лихорадки не наблюдалось.
Была выбрана следующая тактика лечения. Возобновление бициллинотерапии (с учетом возможного объяснения лихорадки стрептококковой инфекцией, а также этиологическим фактором PFAPA-синдрома). В случае урежения или прекращения приступов продолжить бициллинотерапию. В случае неэффективности – назначить блокатор Н2-гистаминовых рецепторов циметидин (в литературе описан возможный положительный эффект данного препарата при синдроме Маршалла [6]) и попытаться купировать приступ большими дозами ГКС (по литературным данным, применение больших доз ГКС при синдроме Маршалла может оказать положительный эффект и улучшить прогноз, а именно – сделать приступы более редкими и препятствовать их возникновению [7]).
С августа 2015 г. больная получает бициллин-5 1,5 млн ЕД в/м 1 р./нед. Приступы лихорадки не рецидивируют уже в течение 13 мес. Самочувствие удовлетворительное. Заболевание длилось около 7 лет. Возможно, мы можем говорить о выздоровлении пациентки, в таком случае проводимая бициллинотерапия у пациентки взрослого возраста явилась аналогом тонзиллэктомии у детей и привела к прекращению лихорадочных приступов. Интересно, что у больной остается повышенный титр АСЛ-О, поэтому лечение бициллином-5 продолжается.
Продемонстрированный клинический случай подтверждает, что, несмотря на крайне редкое возникновение PFAPA-синдрома во взрослом возрасте, болезнь Стилла не должна выпадать из дифференциально-диагностического поиска врача.












