Острый лейкоз у пожилых людей прогноз для жизни
Как уже отмечалось ранее, острый миелоидный лейкоз (ОМЛ) — болезнь пожилых людей: медиана возраста больных острым миелоидным лейкозом составляет 64 года. Острый миелоидный лейкоз (ОМЛ) у лиц старше 60 лет имеет особенности, обусловленные как их возрастом, так и биологическими характеристиками опухолевого процесса.
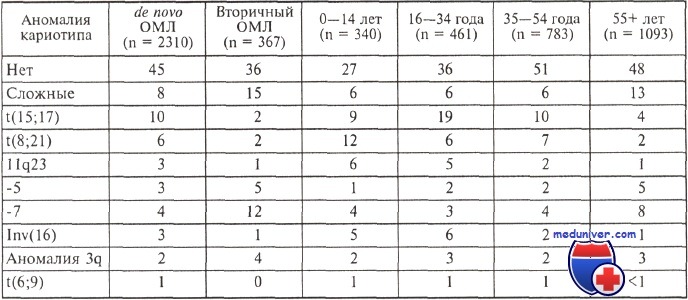
Прежде всего рассмотрим некоторые особенности острых нелимфобластных лейкозов у лиц старше 60 лет. Предполагают, что злокачественная трансформация кроветворной клетки, котороя становится источником опухоли, происходит на ранних этапах миелоидной дифференцировки, на что указывает и значительно более частое обнаружение экспрессии антигена CD34. Это, как известно, относится к неблагоприятным факторам прогноза. У пожилых людей практически в 3 раза чаще определяется предшествующая миелодисплазия, что однозначно связывают с плохим прогнозом заболевания.
Помимо особенностей лейкемического процесса, у пожилых больных следует учитывать неизбежные функциональные изменения в организме, которые связаны со старением и которые обусловливают худшую переносимость лечения и как следствие этого его более низкую эффективность, поскольку приходится уменьшать дозы лекарственных препаратов и увеличивать интервалы между их введением.
Частота (в процентах) отдельных хромосомных аномалий при ОМЛ в разных возрастных труппах
Одними из наиболее значимых являются нарушения деятельности сердечно-сосудистой системы, которые выражаются в дистрофии миокарда вследствие атеросклеротического процесса и соответственно изменения метаболизма мышцы сердца, а в терапии острого миелоидного лейкоза (ОМЛ) базисными препаратами являются антрациклиновые антибиотики (даунорубицин, идарубицин), оказывающие кардиотоксическое действие. В процессе старения также отмечается прогрессирующее снижение функции почек. Величина эффективного почечного кровотока у практически здоровых пожилых людей снижается более чем в 2 раза и составляет в среднем 42 % от его величины у людей молодого возраста.
К глубокой старости (80 лет) более чем в 3 раза снижается азотвыделительная функция почек. В связи с этим может изменяться клиренс лекарственных препаратов, в результате чего может увеличиваться их токсическое действие. Кроме того, многие лекарственные препараты, используемые в программах химиотерапии и вспомогательного лечения (цитостатические, антибактериальные, противогрибковые, противовирусные), характеризуются выраженной нефротоксичностью. Главной проблемой при проведении вспомогательной терапии становится сочетанная токсичность применяемых препаратов, оказывающих повреждающее действие на ткань почек.
Рассматривая метаболизм и клиренс цитостатических и других лекарственных препаратов у пожилых пациентов, следует упомянуть о структурных и функциональных изменениях печени, в основе которых лежит процесс возрастной атрофии клеток ее паренхимы. Значительно изменяется кровоснабжение печени, снижаются ее белковосинтетическая и антитоксическая функции, существенно снижается активность эндоплазматического ретикулума гепатоцитов.
Возрастные изменения в деятельности желудочно-кишечного тракта характеризуются нарушением эвакуаторной функции желудка, изменениями кровоснабжения кишечника, уменьшением всасывания, что также может оказывать влияние на эффективность лечения лейкоза у пожилых больных. Таким образом, изменения, происходящие в органнизме при старении, несомненно, отражаются на эффективности терапии, обусловливая ее более высокую токсичность и худшую переносимость у пожилых больных.
При оценке эффективности терапии острого миелоидного лейкоза исключение из группы анализируемых пациентов старше 70 лет способствует повышению показателей достижения ремиссии на 15—20 %. Отмечено, что лиц пожилого возраста реже включают в какиелибо исследования, которые предполагают жесткое выполнение цитостатического протокола и терапии выхаживания. Соответственно шансов на достижение длительной безрецидивной выживаемости у них значительно меньше.
Тем не менее следует подчеркнуть, что при отсутствии явных соматических заболеваний больные любого возраста удовлетворительно переносят программы терапии, предусмотренные для соответствующего типа острого лейкоза, и у них удается достичь полные ремиссии достаточной продолжительности.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Острый лейкоз (острая лейкемия)
Острым лейкозом называют онкозаболевание крови и кроветворного органа — красного костного мозга, при котором нормальные лейкоциты постепенно вытесняются незрелыми (бластными) клетками, неспособными выполнять свою функцию. В результате у больного развиваются воспаления и кровотечения внутренних органов, которые существенно ухудшают его состояние, резко снижается иммунитет, поражается нервная система. При отсутствии квалифицированной медицинской помощи неизбежно наступает неблагоприятный исход. Заболевание характеризуется высокой агрессивностью: мутировавшие клетки быстро распространяются по организму, а их число растёт с высокой скоростью.
Виды заболевания
Онкогематологи, в зависимости от характера патологии клеток, выделяют две основные разновидности острого лейкоза крови.
Полная классификация острых лейкозов включает множество подвидов, которые различаются по морфологическим, генетическим и другим признакам, требующих специфического лечения.
Симптомы
Первые признаки, по которым можно заподозрить начало заболевания, одинаковы для всех его форм.
По мере роста злокачественных клеток в крови появляются более выраженные симптомы острого лейкоза.
Клинические признаки не дифференцируются в соответствии с классификацией острого лейкоза, поэтому определить форму болезни можно только при помощи лабораторных исследований.
Причины и факторы риска
До сих пор точно не установлены этиологические факторы, которые неизбежно становятся «спусковым крючком» для злокачественной мутации клеток. Однако риски развития острого лейкоза существенно повышаются при:
Стадии
Онкогематологи выделяют следующие стадии острого лейкоза.
Диагностика
Пациенту с симптомами, напоминающими острый лейкоз, назначают:
Лечение
Поскольку в перечень наиболее агрессивных злокачественных онкозаболеваний входит острый лейкоз, лечение должно начаться сразу после постановки диагноза. Пациента помещают в онкогематологический стационар в палату со специальной вентиляцией для удаления патогенной микрофлоры. Основным методом, как правило, является химиотерапия, которая подкрепляется переливанием компонентов крови, дезинтоксикационной терапией, профилактикой инфекций. Схема лечения состоит из основных этапов:
При определённых формах заболевания хороший эффект даёт трансплантация стволовых клеток костного мозга, выполняемая после уничтожения бластов с помощью химиопрепаратов и лучевой терапии.
Первый этап лечения занимает от 4 до 6 недель, в это время пациент получает массированную терапию. На этапе консолидации проводится два или три курса лечения, после чего в течение нескольких лет продолжаются поддерживающие мероприятия, которые необходимы, чтобы исключить рецидивы. Полная ремиссия достигается при уничтожении клона патологических клеток и восстановлении нормального кроветворного процесса.
Прогнозы
Современные методы лечения позволяют перевести в фазу длительной ремиссии до 80% больных, из них до 30% случаев составляет полное выздоровление. Чем раньше обнаружено заболевание, тем более благоприятен прогноз. Тем не менее, даже для пациентов, у которых рак крови диагностирован в терминальной стадии, остаются шансы на излечение.
Профилактика
Чтобы снизить вероятность мутации кроветворных клеток, необходимо придерживаться здорового образа жизни, исключить курение табака, избегать стрессов и депрессивных состояний. Людям с отягощённой наследственностью, подвергавшимся облучению или часто контактирующим с опасными химическими соединениями, в целях профилактики острого лейкоза следует тщательно следить за здоровьем и регулярно консультироваться с онкологом для своевременного обнаружения болезни.
Реабилитация
В перечень клинических рекомендаций при остром лейкозе в период реабилитации входят:
В период восстановления важно выполнять все назначения лечащего врача-онколога, вовремя и полностью проходить рекомендованные лечебные курсы.
Диагностика и лечение острого лейкоза в Москве
Клиника Института ядерной медицины выполняет качественную диагностику острого лейкоза с использованием современных медицинских приборов и оборудования. При подтверждении диагноза квалифицированные онкогематологи проводят надлежащее лечение, отвечающее самым высоким стандартам, принятым в современной мировой практике.
Вопросы и ответы
Острый лейкоз крови: сколько живут с этим заболеванием?
Шансы прожить пять лет и более для детей существенно выше, чем для взрослых и составляют 75-80%. У взрослых этот показатель достигает 30%, но в некоторых клиниках превышает 50%. Длительность жизни зависит от формы заболевания: при остром лимфобластном лейкозе она составляет 2-3 года, а с миелоидной формой пациенты живут, в среднем, около 6 лет.
Как проявляется лейкоз?
Коварство этого заболевания заключается в отсутствии выраженной симптоматики. Пациент ощущает ухудшение своего состояния, однако считает, что причина заключается в усталости, сезонной простуде и т. д. Обнаружить и диагностировать острый лейкоз на ранней стадии болезни могут только онкологи-гематологи, которые используют специфические методики и оборудование.
Можно ли вылечить острый лейкоз?
Как и при любом онкозаболевании, наиболее благоприятны прогнозы при максимально раннем обнаружении острого лейкоза и незамедлительном начале лечения. Возможность выздоровления существует для каждого пациента, независимо от стадии и формы болезни, поэтому необходимо не опускать руки, а обращаться в клинику ИЯМ, где вам окажут квалифицированную помощь на самом высоком современном уровне.
Острый лейкоз (лейкемия)
Острый лейкоз – тяжелая патология кроветворной системы, при которой в крови появляется большое количество бластных (незрелых) лейкоцитов. Злокачественная мутация стволовой клетки в костном мозге приводит к развитию опухоли. Видоизменившийся кроветворный орган производит бластные клетки, которые с течением времени все больше вытесняют нормальные клетки. У пациента снижается иммунитет, результатом становятся воспалительные процессы, инфекции, кровотечения, состояние больного быстро ухудшается. Острый лейкоз крови никогда не переходит в хроническую фазу. Заболевание характеризуется стремительным течением и высокой агрессивностью злокачественных клеток.
Согласно общепринятой классификации, острые лейкозы подразделяют на лимфобластные, нелимфобластные и недифференцированные, в зависимости от типа патологически измененных клеток.
Эти формы наиболее часто развиваются у детей и у людей старшего возраста. Среди детских онкозаболеваний острые лейкозы занимают первое место по частоте.
Нелимфобластные острые лейкозы:
Симптомы
У всех видов острых лейкозов симптомы практически одинаковы и на начальном этапе выражены довольно слабо. Специфических признаков нет, заболевание может разворачиваться постепенно или, напротив, внезапно и бурно. Наиболее типичными проявлениями становятся:
На начальной стадии заболевание легко принять за грипп или простуду. Если недомогание не прекращается в течение двух или более недель, обязательно следует посетить онколога.
Причины и факторы риска
Единственной причиной развития острого лейкоза является злокачественное изменение гена стволовой клетки костного мозга, запускающей кроветворный процесс. Бесконтрольное размножение мутировавших опухолевых клеток приводит к нарушению кроветворения и постепенному вытеснению здоровых клеток злокачественными. Среди факторов, оказывающих негативное влияние на костный мозг и кроветворную систему, наиболее значительными являются:
Перечисленные факторы характеризуются недостаточной активностью иммунной системы, которая не успевает распознать и уничтожить злокачественные клетки сразу после их появления.
Стадии
Классификация острого лейкоза разделяет течение болезни на три стадии:
Заболевание обнаруживают во время дебюта развернутой стадии острого лейкоза, когда костный мозг начинает активно продуцировать бластные клетки. Активные усилия онкологов-гематологов приводят к снижению их количества в крови больного до 5% или ниже. Если это состояние сохраняется в течение пяти лет, то ремиссия считается полной, а пациент – вылеченным. При неполной ремиссии количество бластных клеток в крови через некоторое время вновь возрастает более 5%.
Диагностика
Для постановки диагноза и определения типа заболевания требуются лабораторные исследования.

Общий анализ крови с подсчетом лейкоцитарной формулы для первичной диагностики патологии.
Биохимический анализ крови, чтобы выявить ухудшения в работе печени и почек.
Биопсия костного мозга для последующего изучения (обычно берется из подвздошной кости).
Гистологическое исследование биоптата. Необходимо для выявления злокачественных клеток.
Цитохимический анализ биоптата. Определяются специфические ферменты, характерные для тех или иных бластов.
Иммунофенотипический анализ. Определение поверхностных антигенов позволяет точно установить вид острого лейкоза.
Цитогенетический анализ. Выявляет повреждения хромосом, что позволяет точно определить разновидность заболевания.
Молекулярно-генетический анализ. Проводится в случаях, когда другие методы не дают однозначного результата.
УЗИ органов брюшины. Подтверждение увеличения размеров печени и селезенки, выявление метастазов в лимфоузлах и других внутренних органах.
Рентген грудной клетки. Выявление увеличенных лимфоузлов, воспалительного процесса в легких.
В дальнейшем могут понадобиться другие диагностические исследования для уточнения диагноза и для наблюдения за изменением состояния пациента.
Вы можете бесплатно получить медицинскую помощь в АО «Медицина» (клиника академика Ройтберга) по программе по программе Государственных гарантий ОМС (Обязательного медицинского страхования) и ВМП (высокотехнологичной медицинской помощи).
Лечение
В настоящее время существует множество способов лечения острого лейкоза.
Химиотерапия – основной метод, который заключается в применении специфических медикаментов, уничтожающих злокачественные клетки. Как правило, онкологи-химиотерапевты применяют многокомпонентные схемы, подбирая препараты в зависимости от типа лейкозных клеток и индивидуальных особенностей организма. Схема терапии состоит из четырех основных этапов: индукции – основного ударного воздействия, консолидации – закрепления результата, реиндукции – повторной индукции для уничтожения «спящих» лейкозных очагов, и в качестве завершающего этапа – поддерживающей терапии с невысокими дозами цитостатиков.
Лучевая терапия, как правило, назначается перед пересадкой костного мозга для максимального уничтожения лейкозных клеток.
В перечне клинических рекомендаций при остром лейкозе важнейшее место занимает исключение любых инфекций во время лечения. Перед началом курса пациент должен избавиться от кариозных зубов, пролечить инфекции дыхательных путей и т.д. Во время лечения он находится в стационаре, в котором поддерживается жесткий асептический режим, исключающий случайное инфицирование.
Прогнозы
Несколько десятилетий назад диагностированный острый лейкоз, по сути, являлся приговором. В настоящее время ситуация существенно улучшилась, применение новых, эффективных препаратов позволяет добиваться излечения более чем половины пациентов. При своевременно начатом лечении полная ремиссия наступает у 45-80% больных. Лучшие показатели – у детей до 10 лет, среди которых полностью выздоравливают до 86% пациентов, худшие – у пожилых людей, пятилетняя выживаемость которых не превышает 30%.
Профилактика
Специальных мер по профилактике острого лейкоза в настоящее время не существует. Чтобы снизить риски заболевания, необходимо придерживаться здорового образа жизни, отказаться от курения, соблюдать требования безопасности при работе на вредном производстве.
Реабилитация
Восстановление после тяжелого химиотерапевтического воздействия направлено на снижение риска осложнений острого лейкоза, и в первую очередь – на восстановление функций иммунной системы при помощи:
Диагностика и лечение острого лейкоза в Москве
Если у вас обнаружены симптомы острого лейкоза, обратитесь в клинику «Медицина». Мы предлагаем своим пациентам;
Позвоните нам, чтобы записаться на первичную консультацию к одному из лучших онкологов Москвы.
Вопросы и ответы
Сколько живут с острым лейкозом крови?
При отсутствии лечения летальный исход наступает в течение 1-2 лет после диагностирования острого лейкоза. Современные методы и эффективные препараты позволяют добиваться полной ремиссии у 80% больных, в зависимости от их возраста, текущего состояния, стадии процесса и других факторов. Более половины пациентов по окончании лечения проживают свыше 10 лет.
Как проявляется лейкоз?
Внешние проявления заболевания на начальной стадии напоминают симптомы обычной простуды, поэтому на них часто не обращают внимания. Если в течение двух недель не снижается повышенная температура, не проходит слабость, недомогание, потливость и другие «простудные» ощущения – необходимо как можно скорее обратиться к онкологу для обследования.
Можно ли вылечить острый лейкоз?
При остром лейкозе своевременное начало лечения во много раз повышает шансы больного на выздоровление. Поэтому при обнаружении беспокоящих признаков следует посетить онколога, ведь они могут оказаться симптомами тяжелой и опасной, стремительно развивающейся болезни. В этом случае нельзя терять время, ведь каждый день снижает шансы на успех лечения.
Острый лейкоз у пожилых людей прогноз для жизни
Острый миелоидный лейкоз (ОМЛ) — болезнь пожилых людей. Значительное большинство (60—70 %) таких больных вообще не включают в клинические исследования, поэтому ни о каких объективных результатах лечения у них говорить не приходится. Даже в рамках уже идущих исследований процент зарегистрированных пожилых больных, но не рандомизированных составляет около 30.
Несомненно, лечить пожилых больных надо, но однозначных рекомендаций, как их лечить, нет. Все рекомендации очень субъективны и обусловлены множеством дополнительных факторов, зависящих чаще всего от соматического статуса пациента в возрасте старше 60 лет. В таблице представлен анализ результатов европейских исследовательских групп по лечению пожилых больных.
Очевидно, что ни увеличение дозы даунорубицина с 30 до 60 мг/м2, ни применение цитарабина в малых дозах, идарубицина и новантрона вместо даунорубицина (правда, в сниженных на 1/3 дозах) не изменило общей выживаемости пациентов ни в одном исследовании. Следует, однако, выделить показатели, полученные в немецком исследовании: 24 и 25 % всех пожилых больных острым миелоидным лейкозом (ОМЛ) переживают 5-летний рубеж по сравнению с 6—11 % в других исследованиях.
По-видимому, имеет значение общий подход, используемый учеными в AMLCG, — интенсивная индукция (принцип двойной индукции) и длительная трехлетняя поддерживающая терапия. Интересно, что для больных старше 65 лет немецкие исследователи установили значимые различия по безрецидивной выживаемости: 22 % больных пережили без рецидива 5-летний рубеж при использовании 60 мг/м2 даунорубицина и только 5 % больных, получавших препарат в дозе 30 мг/м2.
Результаты лечения больных старше 60 лет
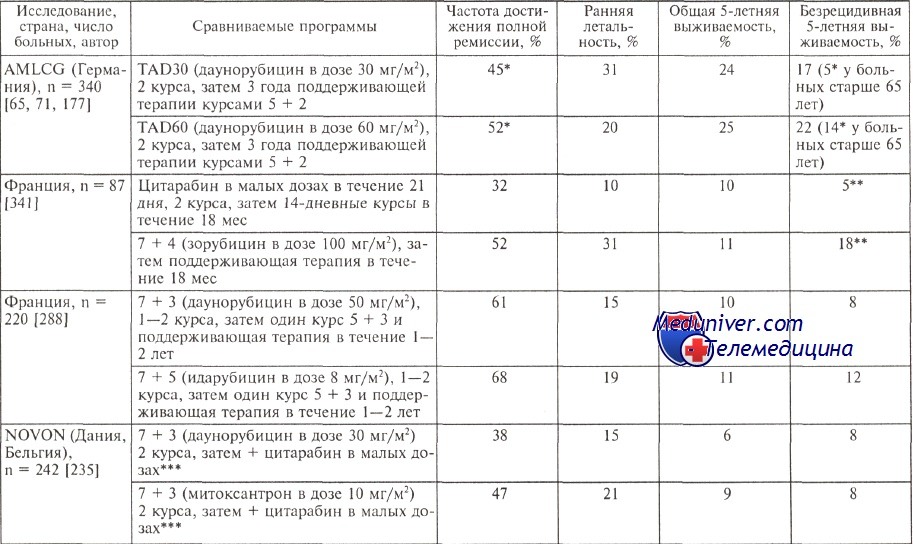
** Цифры не безрецидивной выживаемости, а продолжительности полной ремиссии в течение 3 лет; доза 100 мг зорубицина соответствуют 50 мг даунорубицина.
*** У больных, которым проводили поддерживающую терапию цитарабином в малых дозах (6 курсов по 14 дней), существенно выше безрецидивная выживаемость — 14 — 5 % соответственно.
Все остальные подходы, как видно из представленных в таблице данных, позволяют добиться 5—8 % безрецидивной выживаемости.
По-видимому, у пожилых больных целесообразно проводить индукцию по стандартной программе 7 + 3 с дозой даунорубицина 45 мг/м2. Следует помнить, что больным пожилого возраста программы интенсификации с помощью высокодозного цитарабина не показаны в период индукции ремиссии. Рекомендуется после проведения одного стандартного курса индукции 2 курса консолидации по той же схеме, только дозу даунорубицина снижают до 30 мг/м2.
Необходимо отметить, что роль очень интенсивной консолидации у пожилых больных острым миелоидным лейкозом сомнительна. По данным все той же немецкой группы по изучению острого миелоидного лейкоза (AMLSG), результаты применения короткой высокодозной консолидации (программа НАМ) после двойной индукции у пожилых пациентов значительно хуже, чем длительной поддерживающей терапии обычными малоинтенсивными ротирующими курсами.
Таким образом, после завершения 3 курсов индукции и консолидации по программе 7+3 пожилым больным проводят поддерживающее лечение по следующей схеме: цитарабин 5 дней в дозе 100 мг/м2 суммарно в день подкожно в сочетании либо с даунорубицином по 30 мг/м2 в день в течение 2 дней (до общей дозы 650 мг/м2, затем эти курсы не проводят), либо с циклофосфаном — 600 мг/м2 1 день, либо с 6-тиогуанином по 50 мг/м2 (или 6-меркаптопурином) 2 раза в день в течение 5 дней. Интервал между курсами составляет 1 мес. Общая длительность лечения 3 года.
Если после двух курсов 7 + 3 полная ремиссия не достигнута, больных переводят на программу лечения цитарабином в малых дозах (10 мг/м2 2 раза в день подкожно в течение 3— 4 нед). При отсутствии эффекта после 2—3 курсов цитарабина в малых дозах назначают паллиативную терапию (гидроксимочевина, 6-меркаптопурин, трансфузии компонентов крови). Больным старше 60 лет с тяжелой сопутствующей патологией, а также практически всем больным старше 70 лет можно рекомендовать курсы цитарабина в малых дозах как первую линию терапии. Курсы проводят в течение 3 лет с интервалом 4—5 нед.
При отсутствии эффекта после двух курсов цитарабина в малых дозах и при сохранном соматическом статусе больного можно рекомендовать стандартный курс 7+3, а в ряде случаев программу НАМ, доза цитарабина в которой составляет 1 г/м2. Особые проблемы возникают, если больные старше 80 лет. В этих случаях до сих порпродолжает обсуждаться вопрос о необходимости химиотерапии вообще.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Рак крови – прогноз выживаемости
Распространённость рака крови
Рак крови не относится к особо распространённым онкологическим заболеваниям. Согласно данным американских гематологов, им заболевает в год всего лишь 25 из 100000 человек. Более часто заболевают дети в возрасте 3-4 года и люди пожилого возраста (от 60 до 70 лет).
В группу злокачественных заболеваний кроветворной ткани входит несколько заболеваний. Статистическое управление США приводит следующие данные заболеваемости на рак крови, прогноз при котором зависит от формы заболевания:
лейкоз определён у 327500 человек;
761600 человек страдают лимфомой Ходжкина или неходжкинскими лимфомами;
миелодиспластический синдром диагностирован у 1 51000 пациентов;
96000 человек выставлен диагноз «миелома».
Раком крови болеют разные группы населения, у которых он проявляется с разной частотой. Так, дети страдают в основном от острой миелической лейкемии, а проявления лейкоза чаще всего можно выявить у лиц старше 60 лет. Лейкемия составляет 2-3% онкологических диагнозов. Она в разной пропорции поражает мужское и женское население. Так, в Германии ежегодно выявляют 8 случаев лейкемии на 10000 женщин, в то же время, как у мужчин диагностируют 12,5 случаев на 100000 населения.
Специалисты выделяют такие формы рака крови:
лейкозы (лимфоцитарный и миелобластный);
лимфомы (лимфома Ходжкина и неходжкинские лимфомы);
Прогноз выживаемости при лейкозах
Известны четыре причины лейкозов:
1. Инфекционно-вирусная. В 30% случаев мутация клеток крови происходит под воздействием вирусов и бактерий.
2. Наследственность. Наличие в анамнезе родственников, болеющих лейкозом, в 2 раза повышает риск заболеваемости. Наследственные хромосомные аберрации в 28% случаев могут спровоцировать лейкоз.
3. Химические вещества и цитостатики. Линолеум, ковровые покрытия и синтетические моющие средства в 2 раза повышают риск заболеть лейкозом. Не контролированное введение в организм цефалоспоринов и антибиотиков пенициллинового ряда в 2,5 раза повышает риск развития гемобластозов.
4. Лучевое воздействие. Острый лейкоз развивается у 100% лиц, которые были подвергнуты облучению.
Прогноз заболеваемости лейкозом одинаков во всех возрастных группах. Наибольшая степень риска заболеваемости этим заболеванием у следующих групп населения:
1) работников атомных станций;
2) рентгенологов и врачей радиологов;
3) населения, которое проживает возле атомных станций.
На прогноз заболеваемости лейкозом влияет несколько факторов:
гистологической структуры опухоли;
варианта течения злокачественного процесса;
В международном классификаторе болезней выделены две формы лейкоза: острая и хроническая. При острой форме лейкоза в периферической крови находят до 90% бластных клеток. Патологический процесс протекает слишком стремительно и прогноз неутешительный – двухлетняя выживаемость составляет около 20%, пятилетняя выживаемость равна 0-1%. Если лечение начато вовремя и проведено в полном объёме, то положительный прогноз наблюдается в диапазоне от 45% до 86% пациентов.
Прогноз жизни пациентов, страдающих раком крови, улучшается при хронической форме заболевания. В этом случае в периферической крови находят приблизительно по 50% зрелых и незрелых форм лейкоцитов. Пятилетняя выживаемость от 85 до 90%.
Однако не стоит забывать, что хронический лейкоз протекает относительно благополучно до развития бластного криза, когда заболевания приобретает черты острого процесса. После проведения соответствующего химиотерапевтического лечения пятилетняя выживаемость этой категории больных хроническим лейкозом достаточно высока и составляет 45-48%. Только 25% пациентов после полуторагодичной ремиссии умирает.
Во многом прогноз зависит от возраста человека. Процент пятилетней выживаемости детей, страдающих лейкозом, колеблется от 60% до 80%. Шансы на излечение имеет 50% людей среднего возраста, однако, в 10-15% случаев у них наблюдается рецидив опухоли. Пятилетняя выживаемость лиц старше шестидесяти лет значительно ниже. Она находится в пределах от 25% до 30%.
Рак крови имеет особенность: нет очага новообразования, раковые клетки как бы разбросаны по всему организму. Однако в его течении выделяют несколько стадий, которые позволяют определить прогноз жизни. Только для хронического гемобластоза характерны три стадии развития патологического процесса. С ними связан прогноз выживаемости. Это можно увидеть на таблице №1.
Таблица №1. Прогноз выживаемости при хроническом гемобластозе.
Как видим из таблицы №1, наиболее неблагоприятный прогноз при раке крови на последней, «С» стадии заболевания. Её считают наиболее тяжёлой, так как метастазы опухоли находят в костях и многих органах. Она эквивалентна четвёртой стадии развития рака внутренних органов.
Для того чтобы определиться с методом лечения заболевания, необходимо выполнить некоторые обследования, которые помогут установить диагноз. Это общий и биохимический анализ крови, пункция костного мозга и трепанационная биопсия.
Далее назначают противоопухолевые препараты и кортикостероиды. При остром процессе проводится противовоспалительная и дезинтоксикационная терапия, выполняются гемотрансфузии и переливание компонентов крови. Далее выполняется пересадка донорского костного мозга. Она необходима из-за того, что в процессе лечения лейкоза используют высокие дозы химиотерапевтических препаратов, от которых погибают не только атипичные, но и здоровые стволовые клетки.
Пересадку костного мозга выполняют при таких видах рака крови:
a) острый миелобластный лейкоз;
b) острый лимфобластный лейкоз;
c) миелодиспластические синдромы;
d) хронический миелолейкоз;
e) заболевания плазматических клеток;
f) ювенильная миеломоноцитарная лейкемия;
g) лимфома Ходжкина;
h) неходжкинские лимфомы.
Конечно же, что более благоприятный прогноз выживаемости после трансплантации костного мозга у пациентов с неонкологическими заболеваниями: он составляет от 70% до 90% в том случае, когда донором был родственник пациента или он сам, и от 36% до 65%, когда в качестве донора выступал не родственник. При пересадке костного мозга пациентам, страдающим лейкемией в стадии ремиссии, прогноз выживаемости составляет от 55% до 68% в случае забора трансплантанта от донора-родственника, и от 26% до 50% тогда, когда донор не был родственником.
К тому же, на прогноз выживаемости после пересадки костного мозга влияют такие факторы:
I. Степень выраженности совпадения между реципиентом и донором костного мозга по системе HLA.
II. Состояние пациента накануне пересадки костного мозга: если болезнь до трансплантации имела либо стабильное течение, либо же находилась в стадии ремиссии, то в этом случае прогноз улучшается на 52%.
III. Возраст. Чем меньше возраст пациента, перенесшего пересадку стволовых клеток, тем выше его шансы на выживание.
IV. Инфекционные заболевания, вызванные цитомегаловирусом у донора или же у реципиента, на 79% ухудшают прогноз.
V. Доза пересаженных стволовых клеток: чем она выше, тем больше шансов на выживание. Однако слишком большое количество костномозговых клеток на 26% увеличивает риск отторжения трансплантата.
Прогноз при миеломе
Множественная миелома также относится к заболеваниям, которые называют раком крови. Она развивается из плазматических клеток, являющихся своего рода белыми кровяными клетками, которые помогают организму бороться с инфекцией. При множественной миеломе раковые клетки растут в красном костном мозге. Они продуцируют аномальные белки, которые повреждают почки. При множественной миеломе поражается несколько участков тела.
Конечно же, большинство пациентов не обращаются за медицинской помощью до тех пор, пока не разовьются признаки заболевания. В 90% пациентов вначале появляется боль и ломкость костей. 95% людей обращают внимание на участившиеся инфекционные заболевания и приступы лихорадки. У 100% лиц, обратившихся за медицинской помощью, имеет место жажда и частое мочеиспускание. Потеря веса, тошнота и запоры беспокоят 98% пациентов с миеломой.
Лечение заболевания включает химиотерапию, радиационное лечение и плазмофорез. Шансом излечения 70% пациентов является трансплантация костного мозга или же стволовых клеток. Невзирая на успехи онкологической гематологии, а также трансплантологии, прогноз при этой форме рака крови неблагоприятный.
Известны 14 вариантов миеломы, но в 90% случаев регистрируется лейкемия и лимфома. Прогноз выживаемости зависит от многих факторов, однако, не следует забывать, что прогноз основывается лишь на статистических данных. Чем раньше поставлен диагноз и начато лечение, тем лучше прогноз.
Выделяют 4 стадии множественной миеломы. При ранней стадии заболевания в 100% пациентов не удаётся обнаружить каких-либо патогномоничных симптомов. Не определяются и повреждения костной ткани. На первой стадии встречается незначительное количество миеломных клеток, а в 97% пациентов находят незначительные повреждения костной ткани.
Появление умеренного количества миеломных клеток трактуется как 2 стадия заболевания. На третьем этапе развития миеломной болезни в 100% случаях находят большое количество атипичных клеток и многочисленные повреждения костной ткани. На прогноз выживаемости при таком виде рака крови, как миелома, является возраст пациента. Лица молодого возраста в 2 раза лучше поддаются лечению, чем пожилые пациенты.
В 10% случаев множественная миелома протекает бессимптомно и прогрессирует медленно. Прогноз ухудшается в 100% лиц с нарушением функции почек. Однако, прогноз выздоровления на 30% лучше у тех пациентов, которые реагируют на проводимую терапию в начальной стадии заболевания.
После проведенного лечения 100% пациентов нуждается в регулярном наблюдении и обследовании. Этим людям рекомендуется употреблять большое количество жидкости для того чтобы улучшить функцию почек. Из-за ослабления иммунитета они вынуждены более тщательно предохраняться от инфекционных заболеваний.
Какова же ожидаемая продолжительность жизни и прогнозируемая выживаемость пациентов, страдающих миеломой? В исследованиях представлен анализ выживаемости пациентов с миеломой по сравнению с их сверстниками, которые не болеют данным заболеванием.
Таблица №2. Средняя продолжительность жизни пациентов с миеломой по данным ACS (Американского онкологического общества).
Средняя продолжительность жизни (в месяцах)