Подагра у мужчин: признаки, причины и лечение
Что такое подагра
Подагра, известная человечеству с давних времен, за свою историю неоднократно претерпевало изменение отношения общества. В древности ее считали «болезнью порока», в эпоху просвещения – «болезнью королей», в начале XX века – «болезнью гениев».
Не утратив с веками свою актуальность, этот недуг продолжает волновать сильный пол: «подагра – что за болезнь у мужчин, чем проводить лечение?», «что такое подагра у мужчин на ногах?», «каковы причины подагры у мужчин на ногах?», «какие бывают признаки подагры на ногах у мужчин?», «какое лечение подагры на ногах у мужчин самое эффективное?». Вот лишь немногие вопросы из тех, с которыми пациенты приходят к врачу.
В нашей статье пойдет речь о причинах подагры, ее признаках и лечении именно у мужчин, поскольку еще Гиппократом было отмечено, что недуг этот не поражает молодых женщин и евнухов. Связана подобная «гендерная несправедливость» с тем, что вырабатывающиеся в женском организме эстрогены способствуют удалению мочевой кислоты из организма, не позволяя ей накапливаться в избытке. Соответственно, проявления подагры у мужчин, не защищенных этими гормонами, отмечаются в среднем в 9 раз чаще, чем у женщин.
Безусловно, особенности гормонального статуса являются не единственной причиной возникновения подагры, но многие факторы способны спровоцировать это заболевание с одинаковой частотой как у мужчин, так и у женщин. О них мы поговорим ниже.
Что такое подагра у мужчин
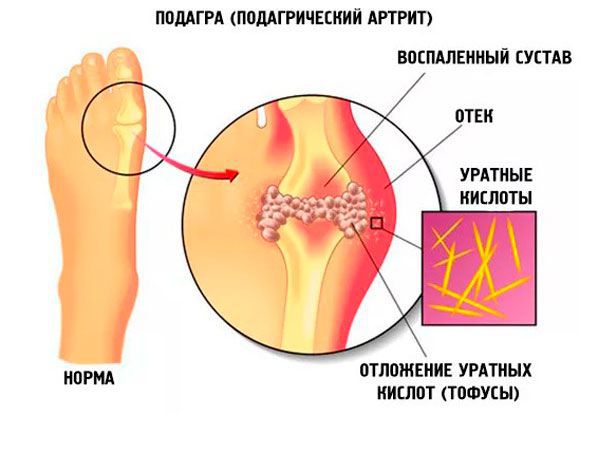
Подагра – это метаболическое заболевание, при котором на фоне повышенного образования мочевой кислоты или снижения её выделения возникает гиперурикемия (повышенный уровень мочевой кислоты в крови) с последующим «оседанием» кристаллов моноурата натрия (так называемых «солей») в различных тканях организма (чаще в околосуставных структурах и внутрисуставной жидкости). Также происходит формирование уратных конкрементов (камней) в органах мочевыделения (мочевом пузыре, мочеточниках, почках).

Как проявляется
От чего появляется подагра у мужчин
К гиперурикемии может приводить избыточное поступление в организм пуриновых оснований, продуктом распада которых она является. А поступают они преимущественно с пищей: красными сортами мяса и рыбы, кофе, какао и шоколадом, сырами, колбасами, копчёностями, алкогольными напитками. Несдержанность в употреблении этих продуктов неизбежно ведет к отложению уратов в тканях. В давние времена позволить себе злоупотребление таких продуктов мог далеко не каждый, поэтому подагра и называлась «болезнью аристократов», ведь ее наличие свидетельствовало об определенном уровне благосостояния. Взаимосвязь развития подагры, выраженности ее признаков и объемов лечения у мужчин с питанием, вернее его дисбалансом и нерациональностью очевидна. С ростом уровня жизни населения увеличилась и заболеваемость данным недугом – подагра поистине явилась бедой переедающего человечества, тогда как в странах третьего мира она встречается достаточно редко.
С другой стороны, концентрация мочевой кислоты в крови растет и при нарушениях ее выделения с мочой. Такое случается при различных патологиях почек и прочих состояниях, связанных с развитием их функции.
На ранних стадиях этот метаболический дисбаланс никак себя не проявляет – лабораторное обследование может выявить повышение концентрации мочевой кислоты в крови или кристаллы уратов в осадке мочи, но прочие симптомы болезни отсутствуют.
Реже гиперурикемия развивается при опухолевых заболеваниях, патологически высоких физических нагрузках, сепсисе (воспалении крови) – это так называемая реактивная подагра.
Как проявляется подагра у мужчин
Первые признаки подагры у мужчин обычно появляются внезапно: на фоне относительного благополучия, нередко после погрешностей в диете и употребления алкоголя возникает острый приступ подагрического артрита (воспаления сустава). Артрит этот способен затрагивать плечевые, локтевые, лучезапястные и прочие суставы, но самым характерные первые признаки подагры проявляются на ногах – у мужчин, также как и у женщин «атакуются» первый плюснефаланговый сустав (большой палец стопы) и суставы свода стопы. Не случайно «подагра» при переводе дословно обозначает «нога в капкане». Симптомы подагры при воспалении суставов на ногах у мужчин следующие: внезапно возникают острые, невыносимые, жгучие боли в суставе (пациенты часто называют их «грызущими»), сустав резко увеличивается в размере, краснеет, припухает, движения в нем становятся невозможными. Это – так называемая подагрическая атака. Процесс, как правило, носит односторонний характер.
Когда острые симптомы артрита (на фоне приема медикаментов, физиопроцедур или прочих народных средства лечения подагры) у мужчин стихают, болезнь переходит в следующую фазу – межприступный период. Это период относительного благополучия, в который человека может ничего не беспокоить.
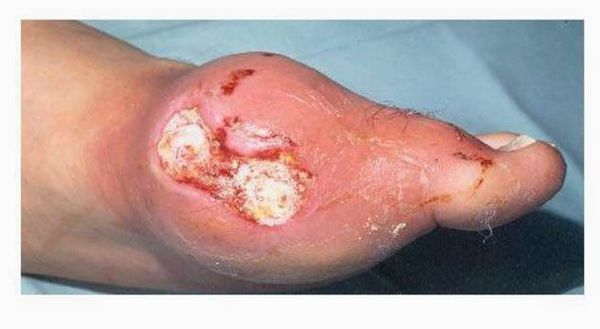
Но если провоцирующие факторы не исключены, образ жизни не изменен, и профилактика обострений не проводится – подагрическая атака возникнет снова. При волнообразном чередовании межприступных периодов и обострений болезнь переходит в хроническую тофусную форму. В этой фазе помимо суставных симптомов подагры у мужчин появляются тофусы – отложения солей уратов. Тофусы могут быть наружными, образуясь в пределах мягких тканей, чаще в проекции пораженных суставов (имеют вид беловато-желтых округлых плотных бляшек), и внутренними, когда соли откладываются непосредственно в полости сустава.
К другим нередким признаком подагры у мужчин относят вторичное поражение мочевыводящих органов: повышенное содержание уратов в моче ведет к их отложению в мочевом пузыре, мочеточниках, но чаще всего в лоханках почек в виде уратных камней. Развивается мочекаменная болезнь, зачастую сопровождающаяся вторичным воспалением пораженной почки – пиелонефритом.
Чем опасна подагра
Последствием подагры у мужчин нередко может стать инвалидизация, ведь при постоянно рецидивирующем воспалении в пораженном суставе формируются необратимые изменения, развивается вторичный дегенеративный артроз, что в итоге ведет к стойким нарушениям движений в нем. Тофусы также влекут за собой не только косметический дефект, но и серьезные осложнения: они могут спонтанно вскрываться, нагнаиваться, повышая риск гнойного воспаления в близлежащем суставе.
Поражение почек опасно развитием такого острого состояния, как почечная колика. Нередко ураты формируют крупный «коралловидный» камень, который может полностью перекрывать просвет лоханки, затрудняя отток мочи и провоцируя развитие гидронефротической трансформации (почка утрачивает функцию, превращаясь в «мешок с мочой») с исходом в хроническую почечную недостаточность.
Обследование и постановка диагноза

С учетом ярких и специфических симптомов заболевания заподозрить подагру достаточно легко. Если у терапевта или врача общей практики возникают такие подозрения, он направляет пациента на специальное обследование, а именно:
Когда результаты проведенного обследования подтверждают подозрения цехового врача и наличие подагры не вызывает сомнений, пациент направляется к специалисту ревматологу. В случае, если у человека возникает некупирующаяся подагрическая атака, он подлежит экстренной госпитализации в специализированное лечебное учреждение.
Как лечится
Если нарушение рационального питания ведет к развитию признаков подагры, то и лечение у мужчин – диета, а именно стол № 6. В её основе лежит пищевой рацион с ограничением пуринсодержащих продуктов и употреблением «ощелачивающих» продуктов, нейтрализующих мочевую кислоту.
К списку продуктов, употребление которых следует исключить, относят:
Если на фоне соблюдения диеты симптомы подагры у мужчин сохраняются – требуется лечение медикаментами.
В фазу острого воспаления, при возникновении подагрической атаки используют нестероидные противовоспалительные препараты (НПВП), глюкокортикостероиды (ГКС) и средства, влияющие на метаболизм мочевой кислоты.
НПВП являются «золотым стандартом» в лечении активного подагрического артрита и широко применяются при лечении подагры на всех континентах планеты. Они быстро блокируют воспаление в суставе и суставной синдром, позволяя восстановить подвижность сустава и возвращая человека к нормальной жизни. Однако минус их применения заключается в том, что при регулярном длительном приеме они способны спровоцировать развитие язвенно-эрозивных изменений слизистой желудочно-кишечного тракта, а также увеличивать риск возникновения печеночной и почечной недостаточности. Поэтому пациенты, в течение долгого времени принимающие НПВП, нуждаются в назначении гастропротекторов (дословно – «защищающих желудок») и динамическом врачебном контроле.
ГКС – это противовоспалительные гормоны с высокой терапевтической эффективностью при лечении подагры. Они применяются как внутрь, так и около- и внутрисуставно. В ряде случаев они могут вызвать ряд нежелательных явлений, например системный и локальный остеопороз.
В случае если при подагрической атаке НПВП, ГКС не помогают, дополнительно назначаются препараты, блокирующие метаболизм мочевой кислоты за счет снижения активности ряда ферментов или замедляющих обратное всасывание мочевой кислоты в почечных канальцах и усиливающих ее выведение из организма.
Лечение подагры у мужчин в межприступный период заключается в назначении специфической терапии с целью профилактики образования и расщепления уже имеющихся кристаллов моноурата натрия. Назначают такое лечение при частых рецидивах острых артритов, образовании тофусов, развитии мочекаменной болезни.
К препаратам, обладающим подобным действием относят Аллопуринол, который снижает образование мочевой кислоты в организме за счет блокады определенных ферментов, и Пробенецид, нарушающий обратное всасывание мочевой кислоты в почечных канальцах и усиливающий ее выведение из организма с мочой. Последний не рекомендуется принимать при уже имеющихся камнях в почках.
Но как лечить подагру у мужчин, если диета не принесла ожидаемого эффекта, и симптомы болезни сохраняются?
Прекрасным методом комплексного лечения подагры, позволяющим усилить действие лекарственных препаратов, при этом снизив продолжительность их приема и дозировки, на протяжении многих лет остается физиотерапия, включенная в стандарт оказания медицинской помощи лечения данного заболевания.
К самым эффективным методом физиолечения при подагре можно отнести магнитотерапию, криотерапию и фонофорез. К плюсам магнитотерапии относят ее сильный противовоспалительный эффект, достаточно «мягкое» воздействие, практически не сопровождающееся развитием побочных явлений, возможность ее проведения в домашних условиях. Современная медицина позволяет пациенту без каких-либо затруднений проводить процедуру дома, применяя компактные магнитотерапевтические аппараты для домашнего использования.
Криотерапия, т.е. воздействие холодом, оказывает прекрасное противовоспалительное и снимающее боль действие при острых приступах подагрического артрита. Как и магнитотерапию, криотерапию можно проводить самостоятельно дома, без помощи медицинских специалистов. Наличие такого прибора дома поможет пациенту справиться с подагрической атакой, если она возникла в то время, когда получить незамедлительно медицинскую помощь невозможно.
Фонофорез – местное введение лекарственных препаратов при помощи ультразвука. Позволяет достичь высокой концентрации препарата в точке введения при минимальных системных эффектах. Кроме этого, само воздействие ультразвуком также обладает хорошим противовоспалительным эффектом за счёт улучшения кровообращения.
Рассмотрев основные симптомы подагры, методы ее лечения и особенности диеты у мужчин, хочется в очередной раз подчеркнуть, что основным залогом успешной профилактики и победы над любым недугом в первую очередь является здоровый образ жизни.
Что такое подагра? Причины возникновения, диагностику и методы лечения разберем в статье доктора Шестернина А. С., ревматолога со стажем в 11 лет.
Определение болезни. Причины заболевания
Подагра — системное заболевание, которое развивается в связи с воспалительным процессом, возникшим в месте отложения кристаллов моноурата натрия у людей с повышенным уровнем мочевой кислоты в сыворотке крови (более 360 мкмоль/л). Гиперурикемия возникает под воздействием как внешнесредовых, так и генетических факторов.
Роль мочевой кислоты в развитии подагры
Подагра — заболевание, вызванное повышением уровня мочевой кислоты в крови, или гиперурикемией. Чем длительнее и тяжелее протекает гиперурикемия, тем вероятнее развитие подагры. Чаще всего гиперурикемия возникает при нарушенном выведении почками мочевой кислоты.
Эпидемиология
Особенности заболевания у мужчин и женщин
Факторы риска
Причинами подагры могут быть:
Особенности современного течения подагры:
Распространенность подагры растет, и это можно связать с ростом уровня жизни населения. Бессимптомная гиперурикемия встречается часто, однако далеко не всегда при этом развивается подагра.
Симптомы подагры
Боли при подагре. Заболевание сопровождается нестерпимой, быстронарастающей и быстропроходящей за несколько часов или суток суставной болью, кожа над суставом краснеет, сам он увеличивается в объеме.
Из других симптомов — повышенная температура тела, слабость, потливость.
Тофусы. При переходе в хроническую форму заболевания вокруг поражённых суставов образуются тофусы, суставы деформируются. Тофусы — это единичные или множественные узелки белого и жёлтого цвета. Чаще всего возникают на пальцах, кистях, стопах, локтях. Тофусы также могут развиться под кожей на ушах, в почках или других органах.
Локальное повышение температуры. При остром подагрическом артрите локальная температура сустава повышается до 38-40 ºС.
Боли в пояснице, кровь в моче. В почках образуются уратные камни, провоцируя тянущие боли в пояснице и периодическое появление крови в моче, никтурию (больше мочи выделяется ночью). [2] [3]
Воспаление околосуставных тканей. При воспалении околосуставных тканей пациент испытывает выраженную боль. Сустав отёчный, кожа над ним приобретает багрово-синюшный оттенок. Местные симптомы сопровождаются общим недомоганием и лихорадкой.
Ограничение подвижности в суставе. При остром подагрическом артрите возникает ограничение подвижности в суставе длительностью 5-14 дней, затем функции полностью восстанавливаются.
Патогенез подагры
Поскольку образование уратов растет и нарушается выведение их почками, образуется избыток мочевой кислоты в крови, и происходит накопление уратов в тканях организма. Когда происходит отложение кристаллов моноурата в полости сустава, возникает воспалительный процесс из-за активации различных провоспалительных цитокинов. Кроме того, эти кристаллы откладываются в почечной ткани, приводя к развитию нефропатии и уратного нефролитиаза. [7]
Классификация и стадии развития подагры
Выделяют пять клинических форм подагры: бессимптомную гиперурикемию, острый подагрический артрит, межприступную подагру, хронический подагрический артрит, хроническую тофусную подагру.
Клинические формы подагры
Бессимптомная гиперурикемия — повышение уровня мочевой кислоты в крови без клинических проявлений подагры.
Межприступная (интервальная) подагра. Без лечения у 62 % пациентов повторный приступ развивается в течение первого года, в течение двух лет – у 78 %. Продолжительность бессимптомного периода со временем сокращается, приступы становятся всё тяжелее, затрагивая новые суставы.
Хронический подагрический артрит. Дальнейшее отложение кристаллов моноурата натрия приводит к развитию хронического болевого синдрома, значительным деформациям суставам и нарушениям их функций, особенно суставов стоп и кистей.
Хроническая тофусная подагра. Характеризуется появлением тофусов — очаговых скоплений кристаллов мочевой кислоты в тканях в виде узлов. Обычно они располагаются подкожно, но иногда образуются в костях и других органах. Тофусы, как правило, безболезненны, кожа над ними может изъязвляться и инфицироваться.
От первой «атаки» болезни до развития хронической подагры проходит в среднем 11,6 лет, темпы развития заболевания зависят от выраженности гиперурикемии.
Течение. Симптомы в зависимости от стадии развития подагры
Впервые подагрический приступ настигает пациента без предвестников, как правило, в возрасте от 40 до 50 лет, хотя известны случаи заболевания и в гораздо более молодом возрасте. Острая суставная боль, чаще в плюснефаланговом суставе большого пальца стопы (классический вариант начала), застает человека во второй половине ночи или в ранние утренние часы. Любое движение в суставе или прикосновение вызывает сильнейшую боль.
Нарушение диеты, застолья с алкогольными напитками (алкоголь блокирует почку к выделению мочевой кислоты), хирургические вмешательства, инфекционные заболевания, повышенные нагрузки и травматизация сустава предшествуют возникновению приступа. Пациенты жалуются на покраснение пораженной области, ее припухание, сильную боль, общую слабость и недомогание, повышение температуры тела, потливость, разбитость, подавленность. Также характерными являются острые бурситы (препателлярный или локтевой сумки). [6]
В течение нескольких дней (около недели) приступ самостоятельно проходит. Именно из-за этого подагра часто создаёт видимость доброкачественности: всё проходит (особенно в начале) самостоятельно, и проблема забывается до следующего обострения. На самом деле подагра при таком подходе может привести к разрушению и деформации суставов, хронической болезни почек.
Далее при отсутствии адекватного контроля над заболеванием приступы учащаются, перестают проходить самостоятельно, проходят за больший промежуток времени. Позже человек вообще перестает чувствовать себя здоровым, а находится в состоянии затянувшегося приступа. В результате этого над областью пораженных суставов образуются безболезненные подкожные узелки с крошковидным, творожистым содержимым – тофусы (соли мочевой кислоты беловатого или желтоватого цвета). Излюбленное место расположения тофусов – область суставов кистей и стоп, ахиллово сухожилие, ушные раковины, голеностопные и локтевые суставы. При хронической тофусной подагре происходит разрушение хряща, что грозит деформацией, полным разрушением сустава и его анкилозом (полное заращение и отсутствие движений). Иногда тофусы могут самостоятельно вскрываться, а из них выделяется густое содержимое. [9] [17]
Осложнения подагры
Возможные осложнения:
Чем опасна подагра
К серьёзным осложнениям подагры относятся повышение артериального давления и ишемическая болезнь сердца. Гиперурикемия связана с повышенным риском смерти от болезней сердечно-сосудистой системы.
Диагностика подагры
Сбор анамнеза
При подозрении на подагру врач выяснит, что предшествовало приступу. К возможным причинам обострения относятся застолье с употреблением мяса и алкогольных напитков, интенсивная физическая нагрузка или голодание, перенесённое простудное заболевание.
Оценка клинической картины течения болезни
При подагре врач осматривает суставы — для подагрического артрита характерно поражение большого пальца стопы. В этом случае доктор обращает внимание на увеличение объёма сустава, изменение цвета кожи, отсутствие движений в суставе из-за выраженных болей, наличие или отсутствие тофусов.
Острый артрит, болевые ощущения при котором нарастают лавинообразно, появляется отек и покраснение пораженного сустава, является веским поводом подумать о подагре.
Диагностические критерии подагры
Диагностические критерии подагры Wallace (предложены ААР в 1975 году, одобрены ВОЗ в 2002 году):
Исследование синовиальной жидкости
При пункции врач получает синовиальную жидкость, в которой под микроскопом обнаруживаются кристаллы моноурата натрия. Они могут обнаруживаться и в тофусе. Диагноз при этом можно установить со стопроцентной вероятностью.
Микроскопическое исследование кристаллов в суставах
Ураты под микроскопом выглядят как иглообразные кристаллы с одним утонченным концом. В отсутствие поляризационного микроскопа диагноз основывается в основном на типичных клинических проявлениях подагры.
Уровень уратов в сыворотке
Визуализация
Рентгенологическое исследование суставов на ранней стадии болезни малоинформативно. Изменения выявляются на поздней стадии. В частности, симптом «пробойника» (субкортикальные кисты) — типичный рентгенологический признак подагры — полезен для диагностики ее тофусных форм. Также при рентгенографии при подагре отсутствует околосуставной остеопороз, редко видим сужение суставной щели, часто выявляется остеолиз. [11]
Диагностика хронического подагрического артрита
Дифференциальная диагностика:
Стоит обратить внимание на то, что во время приступа уровень содержания мочевой кислоты в крови может быть нормальным, так как она в этот момент усиленно выводится почками. На ее уровень в крови не следует ориентироваться при постановке диагноза.
Лечение подагры
Можно ли вылечить подагру навсегда
Вылечиться от подагры полностью нельзя, но можно контролировать её развитие и предотвратить обострения.
Нелекарственные методы
Диета при подагре является довольно строгой, но выполнение диетических рекомендаций является залогом успешного лечения. Продукты, которые богаты пуринами, подлежат исключению или минимизации. Обильное щелочное питье помогает почкам избавиться от избытка мочевой кислоты в крови (почки — единственный орган, выводящий мочевую кислоту).
Начнем с главного источника пуринов — птицы и мяса. Курица — один из самых вредных видов птицы. Курице немного уступают (содержат меньше пуринов) утка и гусь. Индейка замыкает список, обладая самым низким содержанием пуринов среди птицы. Говядина — лидер среди мясных продуктов по содержанию пуринов, далее идут телятина и свинина, баранина.
Объем употребляемой за сутки жидкости — 2-2,5 литра. Рекомендовано щелочное питье: щелочная минеральная вода, вода с добавлением лимона, соки.
Теперь о бедных пуринами продуктах — как раз о тех, которые необходимо есть. Ими являются: молоко и молочные, молочнокислые продукты, многие овощи (капуста белокочанная, картофель, огурцы, помидоры, морковь, лук), орехи, фрукты, мучные изделия, крупы, мед, масло сливочное. Отварное мясо и рыбу рекомендуется есть 2-3 раза в неделю. Можно есть сало, так как жир почти не содержит пуринов. Некоторые исследования свидетельствуют, что 1,5 литра кофе в день приравнивается к 100 мг аллопуринола, а таккже известно, что вишня и черешня обладают гипоурикемическим действием. [4] [15]
Лекарственные методы
Лечение подагры противоотечными и обезболивающими препаратами поможет уменьшить симптомы заболевания. Анальгетики при подагре неэффективны.
Как лечить подагру в период обострения:
Лечение хроничекого подагрического артрита
Чтобы успешно лечить хроническую подагру, нужно предупредить образование и растворить уже имеющиеся кристаллы моноурата натрия, а для этого необходимо поддерживать уровень мочевой кислоты ниже 360 мкмоль/л.
Пациенты подлежат диспансерному наблюдению у врача-ревматолога. Врач определяет периодичность контроля анализов, меняет (увеличивает или уменьшает) дозы получаемых препаратов, занимается лечением приступа. Противоподагрические средства принимаются длительное время. Также к лечению сопутствующей патологии могут быть подключены смежные специалисты (кардиолог, эндокринолог, уролог, нефролог). Пациент может быть госпитализирован в ревматологическое отделение при длительном по времени приступе, неэффективном лечении на амбулаторном этапе, а также для подбора постоянной терапии.
Прогноз. Профилактика
Прогноз зависит от своевременности и успешности начатого лечения, приверженности пациента к лечению, соблюдения диетических рекомендаций. По большей части прогноз благоприятный, но он ухудшается при развитии поражения почек, которое может стать даже причиной смерти пациента.
Как предупредить приступы подагры
Строгое соблюдение диеты является основным моментом в профилактике приступов подагры. Необходимо ограничить употребление алкоголя, не принимать некоторые лекарства (мочегонные препараты из группы тиазидов и петлевые мочегонные, неселективные бета-блокаторы, аспирин, никотиновую кислоту, леводопу). Если пациент худеет, то следует опасаться быстрой потери веса. Нужно стараться избегать обезвоживания и тяжелых физических нагрузок, воздействия низких температур. В профилактических целях аллопуринол может быть назначен только пациентам, страдающим онкологическими заболеваниями и получающим химиотерапию. [14]
За дополнение статьи благодарим Ирину Семизарову — ревматолога, научного редактора портала «ПроБолезни».