Мы привыкли считать холестерин врагом номер один. Но всё оказалось не так просто — жизнь без холестерина невозможна, да и он бывает не только «плохим», но и «хорошим».
Для того, чтобы определить риск развития атеросклероза сосудов, достаточно сдать анализ на общий холестерин. Если показатель в норме, можно не волноваться. Правда, в случае, если вас ничего не беспокоит, а за плечами хорошая наследственность по сердечно-сосудистым заболеваниям. Если нет, или показатель повышен, важно сдать полноценный липидный профиль и выяснить «баланс сил» между различными фракциями холестерина и своевременно проконсультироваться со специалистом.
Анализ на холестерин: основные показатели
Триглицериды (TG). Норма – 0,41−1,8 ммоль/л
Триглицериды – основное депо жиров в нашем организме, они образуются в печени. В большинстве случаев повышенный уровень триглицеридов (так называемый хилёз крови) является следствием неправильного питания с избытком жирной пищи и углеводов, поэтому сдавать анализ нужно не ранее, чем через 9 часов после последнего приёма пищи. Причиной повышения могут быть первичные (наследственные) гиперлипидемии, и, намного чаще, вторичные гиперлипидемии, среди которых – неправильное питание, ожирение, нарушение толерантности к глюкозе и сахарный диабет, гипотиреоз, подагра, заболевания печени, поджелудочной железы и почек. Также причиной повышения могут быть стресс, злоупотребление алкоголем, и прием некоторых лекарств (бета-блокаторы, кортикостероиды, диуретики и некоторые другие). Снижение значений фиксируют при недостаточном питании, гипертиреозе, нарушении всасывания, длительном приеме витамина С.
Общий холестерин (CHOL). Норма – 3,2−5,6 ммоль/л
Важнейший липид, являющийся структурным компонентом всех клеточных мембран, предшественником половых гормонов, кортикостероидов, желчных кислот и витамина D. До 80% холестерина синтезируется в печени, остальной поступает в наш организм с пищей. Содержание холестерина в крови в значительной степени зависит от возраста, так для младенца верхняя граница нормы 5,25 ммоль/л, а для мужчины за 70 – 6,86 ммоль/л. Холестерин переносится с помощью курьеров, называемых липопротеинами, которых существует три основных вида — высокой плотности, низкой плотности и очень низкой плотности. Повышение общего холестерина, как и триглицеридов встречается при первичных и вторичных гиперлипидемиях.
Несмотря на то, что в скрининговых исследования приняты усредненные границы общего холестерина (5,6 ммоль/л) и его составляющих, в настоящее время врачи используют таблицы норм в соответствии с полом и возрастом. Поэтому при отклонении показателей, для расшифровки анализа обратитесь к врачу.
Холестерин-ЛПВП (HDL). Норма – не менее 0,9 ммоль/л
Эта фракция холестерина участвует в транспорте холестерина из периферических тканей в печень. Это означает, что они забирают холестерин с поверхности сосудов, в том числе ног, сердца, головного мозга, и несут его в печень. Значит, ЛПВП играет важную антиатерогенную роль, препятствуя образованию холестериновых бляшек и развитию атеросклероза. И если уровень общего холестерина повышен за счёт холестерина ЛПВП, это считается хорошим прогностическим фактором, и снижать холестерин не следует. При этом снижение уровня «хорошего» холестерина ниже 0,90 ммоль/л для мужчин и 1,15 ммоль/л для женщин считается фактором риска атеросклероза.
Холестерин-ЛПНП (LDL). Норма – 1,71−3,5 ммоль/л
Липопротеиды низкой плотности — основной переносчик холестерина в нашем организме. Именно он разносит синтезированный в печени жир к органам и тканям. Считается, что уровень холестерина в ЛПНП значительно больше влияет на развитие атеросклероза, чем уровень общего холестерина. Именно поэтому его стали называть «плохим» холестерином. В условиях, когда сосудистая стенка скомпрометирована факторами риска (никотином, высокой концентрацией глюкозы, гомоцистеина, повышением артериального давления), холестерин из ЛПНП откладывается в ней, формируя атеросклеротическую бляшку. Для людей с факторами риска атеросклероза (возраст – более 45 лет для мужчин и 55 лет для женщин, случаи ранней смерти от сердечно-сосудистых заболеваний среди родственников, курение, сахарный диабет, гипертоническая болезнь, ожирение) уровень холестерина ЛПНП не должен превышать 3,37 ммоль/л, значения от 3,37 до 4,12 ммоль/л расценивают как средний фактор риска развития атеросклероза, а выше 4,14 ммоль/л – как высокий.
Холестерин-ЛПОНП (VLDL). Норма – 0,26−1,04 ммоль/л
Эти липопротеиды синтезируются в печени и тонком кишечнике и служат предшественниками ЛПНП, то есть также относятся к переносчикам «плохого» холестерина.
Индекс (коэффициент) атерогенности
Это показатель, который можно рассчитать, исходя из результатов липидного профиля.
Нормальным считается показатель в диапазоне от 2,0 до 2,5 единиц. Максимальными значениями нормы являются 3,2 для женщин и 3,5 для мужчин. Всё, что выше, говорит о значительном риске развития атеросклероза и требует мер по его снижению, которые могут быть как немедикаментозными (изменение режима питания, похудение, отказ от курения, борьба с гиподинамией, прием различным БАДов), так и медикаментозными (прием лекарств из различных групп, главным образом статинов). При необходимости врач индивидуально подберет Вам лекарственный препарат
Читайте также по теме
Онлайн консультации врачей
в мобильном приложении Доктис
Дежурный терапевт и педиатр консультируют бесплатно
Холестерин не ЛПВП | Что такое не-HDL-C | Почему это важно?
В последнее время холестерин не-ЛПВП (не-ЛПВП-Х) стал широко используемым маркером липидной картины крови, связанной с повышенным риском сердечных заболеваний.
Но почему не-HDL-C такая полезная мера будущего риска?

Стандартный липидный профиль измеряет общий холестерин, триглицериды и HDL-C.
Ограничения холестерина ЛПНП
По историческим причинам ЛПНП стал основной целью терапии в профилактике сердечно-сосудистых заболеваний. Рекомендации относительно диеты и медикаментозной терапии для снижения уровня холестерина чаще всего основаны на количестве ХС-ЛПНП.
Однако ЛПНП не единственный липопротеин, участвующий в атеросклеротической болезни сердца. Богатый триглицеридами липопротеин очень низкой плотности (ЛПОНП) и так называемые остатки липопротеинов также являются атерогенными.
Что такое холестерин не-ЛПВП и почему это важно?
Частицы ЛПВП и ЛПНП, по-видимому, играют очень разные роли в патогенезе атеросклероза. Следовательно, измерение количества холестерина в этих частицах говорит о двух разных историях.
В то время как высокие уровни LDL-C связаны с повышенным риском сердечно-сосудистых заболеваний, повышенные уровни HDL-C связаны с более низким риском. Частицы ЛПВП, по-видимому, участвуют в очищении и удалении холестерина из артерий и атеросклеротических бляшек, тогда как частицы ЛПНП, по-видимому, непосредственно участвуют в самом атеросклеротическом процессе.
По этой причине холестерин, переносимый частицами ЛПВП (HDL-C), часто называют «хорошим холестерином», а холестерин, переносимый частицами LDL (LDL-C), называется «плохим холестерином». Конечно, это тот же холестерин; Разница заключается в липопротеинах, которые его несут.
Измерение общего холестерина предоставляет ограниченную информацию о риске, потому что в число входят как HDL-C, так и LDL-C.
Однако, если мы вычтем HDL-C из общего холестерина, у нас будет мера количества холестерина, переносимого всеми липопротеинами, кроме HDL. Выполнение этой простой математики даст нам количество холестерина, содержащегося во всех атерогенных липопротеинах. Другими словами; мера холестерина, содержащаяся во всех «плохих» липопротеинах, но не в «хороших» (то есть только ЛПВП). Эта мера называется холестерином не-HDL (не-HDL-C).
Использование только LDL-C может вводить в заблуждение. Например, люди с абдоминальным ожирением, метаболическим синдромом или диабетическими липидными расстройствами часто имеют повышенные триглицериды, низкий уровень ХС-ЛПВП и относительно нормальный рассчитанный уровень ХС-ЛПНП. Несмотря на свой нормальный уровень ЛПНП, эти пациенты вырабатывают высокоатерогенные липопротеины, такие как ЛПОНП и ЛПНП (липопротеины средней плотности), а также небольшие плотные частицы ЛПНП.
Пациент с низким ХС-ЛПНП и высоким уровнем Х-ЛПВП является примером пациента с повышенным риском, который может проскользнуть через трещины, потому что мы смотрим только на ХС-ЛПНП. Эти пациенты также могут иметь высокий Количество частиц ЛПНП (LDL-P) а также высокий ApoB уровни.
Недавние доказательства предполагает, что non-HDL-C показывает лучшую корреляцию с маленькими плотными частицами LDL, чем другие параметры липидов, включая LDL-C. Клинические исследования убедительно предположить, что преобладание небольших плотных ЛПНП-Х связано с повышенным риском ишемической болезни сердца.
Номера HDL-C был показан быть лучшим маркером риска в первичных и вторичных профилактических исследованиях. анализ По данным 68 исследований, не-ЛПВП-C был лучшим предиктором риска для всех показателей холестерина, как для событий CAD, так и для инсультов.
Как рассчитать холестерин не-ЛПВП
Преимущество использования не-HDL-C заключается в том, что вам не нужен анализ крови натощак.
Таким образом, если ваш общий холестерин составляет 220 мг / дл (5,7 ммоль / л), а уровень холестерина ЛПВП составляет 50 мг / дл (1,3 ммоль / л);
Холестерин без ЛПВП составляет 170 мг / дл (4,4 ммоль / л)
Если вы знаете эту простую формулу, ваши знания превосходят 44% медицинских работников в США. опрос показали, что 44 процента провайдеров на практике не могли рассчитать не-HDL-C, когда предоставили стандартный профиль липидов. Интересно, что кардиологи так же, как и врачи первичной медицинской помощи, не понимали расчет.
Что такое желательный уровень холестерина не-ЛПВП?
Как снизить уровень холестерина не-ЛПВП
Снижение не-HDL-C всегда начинается с терапии образа жизни, обычно направленной на снижение триглицеридов. Традиционно рекомендуется снижение общего количества калорий, особенно насыщенных и трансжирных кислот, в сочетании с физическими упражнениями. Однако снижение потребления сахара и углеводов часто очень эффективно для снижения уровня триглицеридов и не-ЛПВП, особенно у пациентов с абдоминальным ожирением или метаболическим синдромом.
Продукты с высоким содержанием омега-3 жирные кислоты также может быть полезным. Жирная рыба, такая как лосось, сардины, скумбрия и сельдь богата омега-3. Капсулы, содержащие жирные кислоты омега-3 или рыбий жир представляют собой разумную альтернативу.
Умеренная физическая активность может помочь повысить уровень Х-ЛПВП и снизить уровень Х-ЛПВП.
Отказ от курения улучшит ваш уровень ЛПВП и снизит уровень холестерина. Несколько исследований показали, что курящие мужчины и женщины имеют значительно более низкие уровни HDL-C, чем некурящие.
Тем не менее, существует очень мало клинических конечных исследований, оценивающих потенциальную выгоду от сочетания каждого из этих способов снижения уровня триглицеридов со статином по сравнению со статином, что делает очень трудным рекомендовать такую комбинированную терапию.
Холестерин не-ЛПВП (non-HDL, включает определение общего холестерина и ЛПВП)
Расчётный показатель, отражающий уровень атерогенных липопротеинов (ЛПНП, ЛПОНП, триглицериды), запускающих развитие атеросклероза и сердечно-сосудистых событий.
Общая информация
Холестерин в норме является компонентом клеточных мембран и предшественником стероидных и половых гормонов; в основном синтезируется в печени, около 20% поступает с пищей. Общий холестерин состоит из нескольких фракций. Липопротеины высокой плотности (ЛПВП) относятся к «хорошей» фракции холестерина, они собирают лишний свободный холестерин в сосудистом русле и транспортируют обратно в печень. Все остальные фракции переносят соединения холестерина в разной концентрации и косвенно отражают способность липидов откладываться в стенках сосудов и в тканях. Эти фракции называют атерогенными и объединили названием «не-ЛПВП». Нарушения липидного обмена проявляются в нарушении соотношения фракций: даже при нормальном уровне общего холестерина повышение не-ЛПВП свидетельствует о развитии атеросклероза, повышает риск ишемической болезни сердца и цереброваскулярной болезни.
Холестерин не-ЛПВП является расчетным показателем, вычисляется разницей между общим холестерином и ЛПВП, следовательно, данные показатели также входят в состав теста.
С какой целью проводится исследование на холестерин-неЛПВП?
Как надежный скрининговый тест, оценивающий риск развития атеросклероза – при первичных обследованиях
Прогностический маркер и тест для наблюдения пациентов в динамике при наличии факторов риска развития сердечно-сосудистых заболеваний и их осложнений – вторичная профилактика:
Как трактовать результат исследования?
Согласно клиническим рекомендациям Евразийской Ассоциации Кардиологов (ЕАК)/Национального общества по изучению атеросклероза (НОА, Россия) по диагностике и коррекции нарушений липидного обмена с целью профилактики и лечения атеросклероза, 2020 г., целевые уровни для людей с риском сердечно- сосудистых заболеваний (ССЗ):
Результат интерпретируется специалистом совместно с другими исследованиями.
Как правильно подготовиться к исследованию?
Для получения достоверного результата рекомендовано воздержаться от пищи в течение 10-12 часов, воду пить в обычном режиме. Исключить пищевые перегрузки и приём алкоголя накануне исследования.
LDL и HDL холестерин
В организме холестерин транспортируется при помощи липопротеидных комплексов. Задача липопротеинов низкой плотности – транспортировать холестерин в ткани, задача липопротеинов высокой плотности – удалять холестерин из клеток.
Холестерин нерастворим в воде. В крови он образует комплексы с белковыми структурами.
Показатели общего холестерина не всегда достаточно информативны. Липидограмма предполагает определение не только общего холестерина, но и триглицеридов, липопротеинов высокой плотности, липопротеинов низкой плотности, то есть дает информацию о запасе фракций липидов в организме. Коэффициент атерогенности говорит о степени риска развития атеросклероза: учитывается общий холестерин и холестерин высокой плотности.
Результаты исследования могут потребоваться при необходимости оценить риск развития сердечно-сосудистых заболеваний, для оценки эффективности медикаментозного лечения и назначенной диеты, для наблюдения в динамике за состоянием больных с ИБС и другими заболеваниями. С возрастом риск развития атеросклероза повышается, поэтому после 35 лет желательно периодически проводить тесты.
Липопротеины низкой плотности
Липоротеинами низкой плотности (также краткое название ЛПНП, low-density lipoprotein cholesterol, LDL холестерин, лдл) называют класс липопротеинов крови. Измеряются в ммоль/л. Иногда называют «плохим» холестерином в связи с тем, что он является наиболее атерогенным, в отличие от липопротеинов высокой плотности, о которых речь пойдет далее. Образуется путем гидролиза липопротеидов очень низкой плотности при помощи липопротеин-липазы и печеночной липазы. Атерогенность – это показатель риска развития атеросклероза.
Характерно, что относительное содержание триацилглицеридов снижается, а уровень липопротеинов низкой плотности повышается. Т.о. ЛПНП – окончательный этап метаболизма синтезированных в печени липидов. Их задача – переносить холестерин, триацилглицериды, токоферолы, каротиноиды т.п.
Что касается строения, то частица включает аполипопротеин, стабилизирующий структуру липопротеина низкой плотности.
LDL и заболевания
Как было отмечено выше, задача LDL – доставка холестерина к тканям. Высокий уровень ЛПНП приводит к атеросклерозу. Появляются отложения на стенках крупных и средних артерий, нарушаются функции эндотелия сосудов. Прослеживается корреляция между уровнем LDL и повышенной вероятностью развития заболеваний, связанных с системным поражением сосудов, накоплением липидов, нарушением функции эндотелия сосудистой стенки. Это приводит к местным и системным гемодинамическим нарушениям, приводящим к инфаркту миокарда, инсульту. Характерно, что мелкие липопротеиды низкой плотности отличаются большей атерогенностью.
Что касается наследственных форм, то выделяют наследственные гиперхолистеринемии.
При отклонении от рекомендованных значений говорят о возможной опасности развития атеросклероза и ИБС.
Вероятные причины повышения
Причинами могут становиться:
Причинами пониженной концентрации липопротеинов низкой плотности, кроме семейной гипохолестеролемии, становится хроническая обструктивная болезнь легких, некоторые виды анемии, острые инфекционные заболевания, тиреотоксикоз (гиперфункция щитовидной железы), воспалительные заболевания суставов, заболевания печени.
Уточнения
Лучше осуществлять исследование через 3–4 недели после инфаркта миокарда, различных острых состояний, хирургических операций. Как правило, рассчитывается концентрация с учетом иных показателей, которые входят в липидограмму. Так, учитывается общий холестерин, липопротеины высокой плотности, триглицериды.
Повышается уровень липопротеинов низкой плотности не только при беременности. Повышение концентрации может быть вызвано продолжительным голоданием, приемом глюкокортикоидов и иными факторами.
Снижение может быть связано с приемом соответствующих препаратов, в первую очередь статинов, эстрогенов и др. Также при подключении диеты с минимумом насыщенных жирных кислот и увеличением доли полиненасыщенных ЖК. Спровоцировать снижение уровня концентрации могут тяжелые физические нагрузки.
Нормализация уровня ЛПНП
Комплексная терапия, предполагающая понижение концентрации липопротеинов низкой плотности, кроме медикаментозного лечения, требует соблюдения соответствующего режима питания, здорового образа жизни в целом.
Немедикаментозные методы снижения ЛПНП
Контроль за питанием должен осуществляться постоянно. Показано снижение калорийности меню, однако ни в коем случае не голодание. Напротив, должна быть удовлетворена потребность во всех необходимых нутриентах. Желательно отказаться от легко усваиваемых, так называемых простых углеводов, а также снизить количество потребляемых животных жиров. Допускается жирная красная рыба 1–2 раза в неделю, различные растительные масла (кунжутное, например). Эти продукты содержат полиненасыщенные жирные кислоты, которые так необходимы при высоком уровне липопротеинов низкой плотности в крови.
Желательно расширять рацион за счет растительной пищи (добавлять бобовые, орехи, масла), постных сортов мяса. Следует помнить, что диета не требует жестких ограничений и голода – она требует рацион, соответствующий потребностям организма. Также следует контролировать массу тела, не забывать о посильных физических нагрузках.
Медикаментозные методы снижения ЛПНП
Применяют статины, фибраты, ниацин.
Медикаментозное лечение показано при отсутствии значимого эффекта немедикаментозной терапии, которая была описана выше. Следует помнить, что прием препаратов, снижающих уровень холестерина, не отменяет соблюдения диеты. Напротив, без рационального питания нет рационального лечения, и сбалансированный рацион является фоном, на котором осуществляется медикаментозная терапия.
Липопротеины высокой плотности
Липопротеинами высокой плотности (также HDL холестерин, highdensity lipoproteins, ЛПВП) называют класс соединений, отличающихся от ранее рассмотренных ЛПНП противоположными свойствами – антиатерогенными. Иногда их именуют «хорошим холестерином» в связи с тем, что снижают риск заболеваний, связанных с отложением липидов на стенках артерий и вызванных этим гемодинамических нарушений.
Среди всех липопротеинов липопротеины высокой плотности имеют наибольший уровень белка относительно липидной части, и частицы этих соединений наиболее маленькие.
Итак, задача липопротеинов высокой плотности – транспортировать холестерин не в клетку, а из клетки в печень. Далее холестерин претерпевает преобразование в холиевые кислоты, а после удаляется.
Назначают исследования с целью оценить риск развития атеросклероза и ИБС, диагностировать нарушения жирового обмена, а также для контроля результатов осуществляемого лечения.
Синтез липопротеинов высокой плотности осуществляется в печени. Незрелые называют дисками из-за соответствующей формы. Они образуются из аполипопротеинов A1 и A2, связанных с фосфатидами. Для созревших характерна сферическая форма.
Повышение и снижение концентрации липопротеинов высокой плотности
Повышение, как правило, связывают с хроническими интоксикациями, алкоголизмом.
В основе лечения должно лежать грамотно составленное рациональное питание. Следует отдавать предпочтение в большей степени не животным, а растительным жирам. То есть полностью ограничивать любую жирную пищу не следует. Напротив, полезно добавлять в меню хотя бы несколько раз в неделю растительные масла – льняное, облепиховое и др., а также жирную красную рыбу.
Таким образом, не все виды липопротеинов являются «опасными», и не всегда повышенный уровень холестерина говорит о патологических процессах в организме. Более информативны результаты липидограммы. После 35–40 лет необходим периодический контроль липидных показателей.
Холестерин. О нормах и интерпретации результатов
Что такое холестерин?
Алкоголь и болезни сердца. Риск и польза.
Алкоголь и сердечнососудистые заболевания. Алкоголь и ишем.
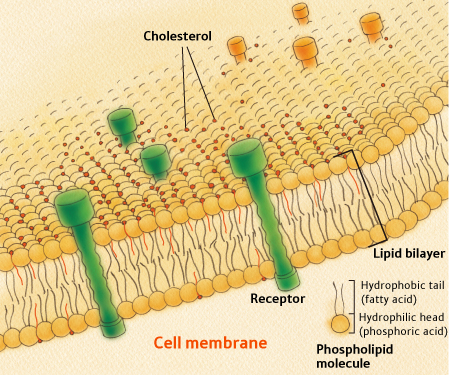
На рисунке показан холестерин в клеточной мембране (в стенке клетки)
Т.о. холестерин можно представить как строительный материал, используемый в жизнедеятельности организма.
Химическая формула холестерина
С пищей поступает только 20% холестерина, 80% синтезируется в самом организме.
И это ответ на один из самых частых вопросов: я не ем жирного (как вариант, я вегетарианец или веган), но у меня высокий холестерин.
Аспирин и сердечно-сосудистые заболевания. Информация для пациентов.
Как и зачем применять аспирин при заболеваниях сердца, как.
Модель молекулы холестерина
Виды холестерина
Когда мы говорим о холестерине, то следует знать, что имеются следующие его виды:
ЛПНП также известен как плохой холестерин
ЛПВП, соответственно, хороший холестерин
Упоминая о холестерине, нельзя не сказать о триглицеридах. Триглицериды это липиды, но не холестерин.
В беседе с врачом и в литературе можно встретить показатель, который условно назовем “не_хорошим холестерином” (в отличии от плохого), в англоязычной литературе (Non-HDL cholesterol или НЕ-НПВП холестерин).
Нормы холестерина
Норма холестерина (нормальное содержание холестерина в крови) отличается от большинства норм содержания чего-либо в организме.
На графике показано соотношение уровня холестерина в плазме крови и риска сердечно-сосудистых событий.
Коронарография в вопросах и ответах. Информация для пациентов
Что такое коронарография (КАГ, коронарная ангиография)? К.
Другим важным аспектом является то, как врачи интерпретируют показатель содержания холестерина в крови. Уровень холестерина в крови используется в различных моделях для оценки риска сердечно-сосудистых заболеваний и исхода в качестве одного из факторов. Другими факторами, влияющими на решения врача являются
Таким образом, имея информацию только об уровне холестерина, далеко не всегда можно дать оценку того, нормальный он или высокий; разве что при очень высоких показателях можно дать ту или иную рекомендацию без дополнительной информации, но и в этом случае эта рекомендация не будет полной.
Итак, уровень общего холестерина, при котором риск сердечно-сосудистых заболеваний и событий у здорового человека без дополнительных факторов риска будем минимальным, составляет
Повторим: указаны уровни холестерина для здоровых людей без дополнительных факторов риска.
На графике показана частота сердечно-сосудистых заболеваний в зависимости от количества факторов риска
Нормы холестерина липопротеидов низкой плотности (ЛПНП)
Так же как и общий холестерин, уровни плохого холестерина (ЛПНП) градуируются в зависимости от факторов риска и наличия или отсутствия сердечно-сосудистых заболеваний.
Уровень плохого холестерина (ЛПНП)
Целевой уровень для пациентов с сердечно-сосудистыми заболеваниями и сахарным диабетом с высоким риском сердечно-сосудистых исходов (инфаркт, инсульт или сердечно-сосудистая смерть)
Целевой уровень для пациентов с сердечно-сосудистыми заболеваниями или сахарным диабетом
Целевой уровень для пациентов с высоким риском по сердечно-сосудистым заболеваниям
Нормальный диапазон для здоровых людей без дополнительных факторов риска
Субоптимальный показатель для здоровых людей без дополнительных факторов риска
Высокий уровень для здоровых людей
Таким образом, для интерпретации результатов липидограммы, кроме собственно показателя уровня плохого холестерина, необходимо соотнести пациента с соответствующей целевой группой, и только это позволит оценить, нормальный ли уровень холестерина для данного конкретного человека или нет.
Нормы холестерина липопротеидов высокой плотности (ЛПВП)
В рисковых моделях используется и т.н. хороший холестерин (ЛПВП). Для него приняты следующие нормы
Уровень хорошего холестерина (ЛПВП)
Ниже 1 ммоль/л для мужчин
Ниже 1,3 ммоль/л для женщин
1-1,5 ммоль/л для мужчин
1,3-1,5 ммоль/л для женщин
Норма для триглицеридов
Очень высокий уровень
Коротко остановимся на липопротеидах очень низкой плотности (ЛПОНП). Верхняя граница нормы для них составляет 0,77 ммоль/л.
ВАЖНОЕ ПРИМЕЧАНИЕ: вышеуказанные нормы приведены из рекомендаций американских профессиональных сообществ. Нормы, принятые в Европе и, например, в Канаде, могут отличаться, но отличия эти несущественны
Как сдать анализ на холестерин
Ключевой вопрос: сдавать ли анализ на содержание холестерина в крови натощак или нет? Ответ на этот вопрос зависит от того, что именно из липидного профиля Вам рекомендовал исследовать врач. Напомним, что полный липидный профиль состоит из:
Секс и болезни сердца
Если Вам рекомендовано исследовать только уровни общего холестерина и/или ЛПВП, то анализ можно сдать и после еды. В ином случае, рекомендовано сдать анализы после 8-12 часового голодания.
Следует знать, что чаще всего прямому измерению подлежат уровни общего холестерина, ЛПВП и триглицеридов. Остальные показатели расчетные.
Если Вы знаете свои уровни общего холестерина, ЛПВП и триглицеридов, то для расчета полного липидного профиля можете воспользоваться нашим калькулятором.
Скрининг гиперхолестеринемии
Статины. Препараты для снижения холестерина.
Все, что Вы хотели знать о статинах, но не знали где спросит.
Оценка результатов анализа уровня холестерина в крови
Приведем несколько примеров (моделей) людей с разным уровнем рисков сердечно-сосудистых заболеваний и событий (от минимального риска к максимальному, возраст и пол в расчет не берем):
Стенокардия (ишемия миокарда, стенокардия напряжения) в вопросах и ответах
Что такое ишемия (стенокардия)? Как проявляется стенокарди.
Минимальные риски:
Не оптимальные факторы риска:
Повышенные факторы риска
Высокий риск
У врачей есть несколько моделей, по которым оценивается риск сердечно-сосудистых заболеваний. Как и было сказано выше, по результатам оценки риска предлагается последующий план действий, например, если риск низкий, как его сохранить или сделать еще ниже. Если риск высокий, как его снизить.
Стентирование сосудов сердца
Коронарное стентирование. Показания. Описание операции. Ос.
Обычно низкий риск подразумевает коррекцию (модификацию) образа жизни, чтобы не перейти в более высокую группу риска.
Средний риск может предполагать как модификацию образа жизни, так и начало медикаментозного лечения.
Высокий риск предполагает немедленную модификацию образа жизни и начало медикаментозной терапии.
О том как правильно изменить образ жизни, и какие варианты медикаментозного лечения существуют, мы поговорим в будущих статьях.