Микобактерии
Mycobacterium Lehmann & Neumann, 1896
Микобакте́рии (Mycobacteriaceae) — семейство актиномицетов. Единственный род — Mycobacterium. Некоторые представители рода Mycobacterium (напр. M. tuberculosis, M. leprae) патогенны для млекопитающих [1] (см. туберкулёз, микобактериоз, лепра).
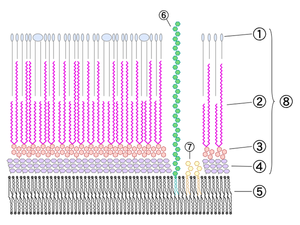
Латинский префикс «myco-» означает как гриб, так и воск; в данном случае понятие отражает «воскоподобные» компоненты, составляющие часть клеточной стенки микобактериальных клеток.
Содержание
Биологическое описание
Микобактерии туберкулёза нечувствительны к рассеянному солнечному свету и могут более года существовать во внешней среде без потери жизнеспособности. Коротковолновое ультрафиолетовое излучение оказывает универсальное бактерицидное действие на все микроорганизмы. Однако в реальных условиях, когда микобактерии туберкулёза находятся во взвешенном состоянии в виде клеточных агломератов с пылевыми частицами, их устойчивость к ультрафиолетовому излучению возрастает. [4]
Уникальность и ключевая роль миколовых кислот в структурной организации и физиологии микобактерий делают их отличной мишенью для этиотропной терапии. [5]
Пигментация
Согласно классификации Раньона нетуберкулёзных микобактерий на основе культуральных различий от 1959 г., по продукции пигмента колониями выделяют 4 группы микобактерий:
Патогенные виды
Патогенные виды вызывают болезни человека (туберкулёз, лепру, микобактериозы) и животных. Всего известно 74 вида таких микобактерий. Они широко распространены в почве, воде и среди людей.
Туберкулёз у человека вызывают Mycobacterium tuberculosis typus (человеческий вид), Mycobacterium bovis (бычий вид) и Mycobacterium africanum (промежуточный вид). Эти виды способны проникать, жить и размножаться внутри человека.
Представители рода микобактерий
В старой системе, микобактерии классифицировались, в зависимости от их свойств и скорости роста на питательных средах. Однако более новая номенклатура базируется на кладистике.
Медленно растущие
Микобактерии туберкулёзного комплекса (MTBC)
Микобактерии avium-комплекса (MAC)
Gordonae-ветвь
Kansasii-ветвь
Нехромогенные/terrae-ветвь
Mycolactone-producing mycobacteria
Simiae-ветвь
Некатегоризированные
Со средним временем роста
Быстро растущие
Сhelonae-ветвь
Fortuitum-ветвь
Parafortuitum-ветвь
Vaccae-ветвь
CF-ветвь
Некатегоризированные
Некатегоризированные
Литература
Примечания
Полезное
Смотреть что такое «Микобактерии» в других словарях:
микобактерии — (Mycobacteriaceae) – семейство бактерий актиномицетной линии. Клетки палочковидные, часто искривленные и ветвящиеся, некоторые виды образуют легко распадающийся мицелий. Грамположительные, характеризуются высоким содержанием восков, что… … Словарь микробиологии
МИКОБАКТЕРИИ — (от греч. mykes гриб и бактерии) семейства актиномицетов. Палочки, часто слегка искривленные и ветвящиеся. Грамположительны. Неподвижны. Широко распространены в почве. Участвуют в минерализации органических остатков, окисляют углеводороды нефти.… … Большой Энциклопедический словарь
МИКОБАКТЕРИИ — (Mycobacteriaceae), семейство актиномицетов. Единств, род (Mycobacterium). Палочки (0,2 0,6 1,0 10 мкм), часто слегка искривлённые и ветвящиеся, с включениями в виде чёток и гранул. Нек рые виды образуют гифы, быстро распадающиеся на палочки и… … Биологический энциклопедический словарь
МИКОБАКТЕРИИ — [μυκης (μикэс) гриб] гр. бактерий, родственных актиномицетам; в цикле развития образуют палочковидные, ветвящиеся и шарообразные формы. Колонии их часто интенсивно пигментированы. Многие М. хорошо развиваются за счет … Геологическая энциклопедия
микобактерии — (от греч. mýkēs гриб и бактерии), семейство актиномицетов. Палочки, часто слегка искривлённые и ветвящиеся. Грамположительны. Неподвижны. Широко распространены в почве. Участвуют в минерализации органических остатков, окисляют углеводороды нефти … Энциклопедический словарь
микобактерии — gleiviabakterės statusas T sritis ekologija ir aplinkotyra apibrėžtis Aerobinių bakterijų eilė (Mycococcales) – vaisiakūnius sudarančios slystančios bakterijos, atsparios išdžiūvimui. Slysdamos paviršiumi palieka gleivių takus. Gana didelės (nuo… … Ekologijos terminų aiškinamasis žodynas
микобактерии — (Mycobacterium, Ber; мико + бактерии) род бактерий сем. Mycobacteriaceae, объединяющий неподвижные грамположительные кислото и щелочеустойчивые палочки, способные к образованию нитчатых форм; отдельные виды патогенны для человека и животных … Большой медицинский словарь
Микобактерии — (Mycobacterium) (от греч. mýkes гриб и Бактерии), род бактерий, родственных актиномицетам (См. Актиномицеты); по ряду признаков отличаются от истинных бактерий. Молодые вегетативные клетки палочковидны (0,5 0,8×2,2 мк), способны ветвиться … Большая советская энциклопедия
микобактерии — микроорганизмы, являющиеся возбудителями туберкулеза, проказы (лепры). Источник: Медицинская Популярная Энциклопедия … Медицинские термины
МИКОБАКТЕРИИ — (от греч. mykes гриб и бактерии), сем. актиномицетов. Палочки, часто слегка искривлённые и ветвящиеся. Грамположительны. Неподвижны. Широко распространены в почве. Участвуют в минерализации органич. остатков, окисляют углеводороды нефти. Нек рые… … Естествознание. Энциклопедический словарь
Mycobacterium (микобактерии, род бактерий)
Микобактерии (Mycobacterium) — род аэробных грамположительных медленнорастущих кислотоустойчивых палочкообразных бактерий, содержащий большое количество сапрофитных и болезнетворных видов.
 |
| Кирпично-красные палочки — возбудители лепры (проказы) Mycobacterium leprae. Взяты из поражённой лепрой кожи |
Наиболее важные патогенные микобактерии и вызываемые ими болезни
Микобактериальные инфекции в гастроэнтерологии
Микобактерии могут являться возбудителями инфекционных заболеваний желудочно-кишечного тракта, в частности, туберкулёза различных отделов кишечника, инфекционных гастрита и дуоденита.
Микобактерии выявлены у больных язвенным колитом (Карпеева Ю.С. и др.).
 |
| Микобактерии Mycobacterium tuberculosis (палочка Коха) — возбудитель туберкулёза человека |
Туберкулёз кишечника
Примечание. В МКБ-10 крестиком † помечены главные коды основной болезни, которые должны использоваться обязательно. Звёздочкой * помечены факультативные дополнительные коды, относящиеся к проявлению болезни в отдельном органе или области тела, представляющей собой самостоятельную клиническую проблему.
Туберкулёз кишечника — хроническая инфекционная болезнь, вызываемая микобактериями Mycobacterium tuberculosis. Обычно является вторичным процессом, возникающим на фоне туберкулёза лёгких. Проявляется образованием специфических гранулём в различных отделах кишечника, чаще в илеоцекальной области.
Туберкулёзный илеотифлит (бугорчатка слепой кишки) — туберкулёзное поражение илеоцекального отдела.
Желудок обладает высокой резистентностью к туберкулёзной инфекции. Поэтому даже систематическое заглатывание большого числа вирулентных бактерий при туберкулёзе лёгких далеко не всегда приводит к вторичному поражению желудка и кишечника.
Патологический процесс локализуется в основном в дистальном отделе тонкой кишки и местах сосредоточения пейеровых бляшек или в слепой кишке. Но могут поражаться и другие отделы тонкой кишки, включая двенадцатиперстную. Реже язвенно-деструктивные поражения образуются в восходящей и поперечной частях ободочной кишки. Очень редко встречается туберкулёз прямой кишки и аноректальной зоны.
Прогноз при туберкулёзе кишечника серьёзный и в значительной степени зависит от своевременности диагностики и лечения (Парфёнов А.И.)
Туберкулёз желудка
Туберкулёз желудка встречается очень редко, обычно в терминальной фазе лёгочного туберкулёза. В последнее время, однако, у больных туберкулёзом лёгких в результате длительного лечения противотуберкулезными препаратами обнаруживаются «лекарственные гастриты». Заболевание может протекать бессимптомно или же сопровождаться болью в эпигастральной области, отрыжкой, рвотой, резким снижением аппетита; как правило, наблюдаются общее истощение, лихорадка, повышенная потливость (Трухан Д.И., Тарасова Л.В.).
Поражение желудка чаще наблюдается при вторичном туберкулезе, что обусловлено заглатыванием больным мокроты, содержащей микобактерии. Кроме того, поражение слизистой оболочки желудка может быть следствием распространения инфекции по лимфатическим сосудам из пораженных мезентериальных лимфоузлов.
Распознавание гастроинтестинального туберкулеза является достаточно сложной задачей. Диагноз верифицируется преимущественно на основании результатов бактериологического или гистологического исследования. Помимо сбора анамнеза, направленного на выявление связи заболевания с туберкулезной инфекцией, необходимо использовать все существующие на сегодня методы диагностики: осмотр, перкуссию, пальпацию больного, выявление микобактерии туберкулеза в содержимом желудка и кишечника, туберкулинодиагностику, полимеразную цепную реакцию для идентификации специфического возбудителя, выявление в крови антигенов микобактерий и антител иммунологическими методами (иммуноферментный анализ), рентгенологические, инструментальные методы, гистологическое и бактериологическое исследования биопсийного материала, сонографию (Фролова-Романюк Э.Ю.).
Гастриты и дуодениты обусловленные микобактериями в перспективных классификациях
В МКБ-10 нет упомянутых в явном виде заболеваний желудка и двенадцатиперстной кишки, вызываемых микобактериями. В проекте МКБ-11ß (от 20.01.2015) микобактериальным гастритам и дуоденитам посвящено несколько строк (Sugano K. et al., перевод по Маев И.В. и др.):
Микобактерии в современной* систематике бактерий
Род микобактерии (лат. Mycobacterium) относится к семейству Mycobacteriaceae, порядку Corynebacteriales, классу Actinobacteria, типу Actinobacteria, Terrabacteria group, царству Бактерии.
Род микобактерий включает в свой состав большое число видов (ниже перечислены только виды, имеющие имена собственные, виды обозначаемые буквенно-цифровым кодом, опущены). Часть из них объединены в комплексы и группы:
Mycobacterium avium complex (МАС), включает виды: M. arosiense, M. avium, M. bouchedurhonense, M. chimaera, M. colombiense, M. indicus pranii, M. intracellulare, M. mantenii, M. marseillense, M. paraintracellulare, M. timonense, M. vulneris, M. yongonense.
Mycobacterium terrae complex, включает виды: M. algericum, M. arupense, M. hiberniae, M. kumamotonense, M. nonchromogenicum, M. paraterrae, M. senuense, M. terrae, M. virginiense.
Mycobacterium tuberculosis complex (MTBC), включает виды: M. africanum, M. bovis, M. canettii, M. caprae, M. microti, M. mungi, M. orygis, M. pinnipedii, M. tuberculosis, M. tuberculosis complex bacterium.
Виды микобактерий, не включённые в комплексы и группы: M. acapulcensis, M. aemonae, M. agri, M. aichiense, M. album, M. alsense, M. alvei, M. angelicum, M. anthracenicum, M. anyangense, M. aquaticum, M. aquiterrae, M. arabiense, M. arcueilense, M. aromaticivorans, M. asiaticum, M. aubagnense, M. aurum, M. austroafricanum, M. bacteremicum, M. barrassiae, M. bohemicum, M. botniense, M. bourgelatii, M. branderi, M. brasiliensis, M. brumae, M. buckleii, M. canariasense, M. celatum, M. celeriflavum, M. chesapeaki, M. chitae, M. chlorophenolicum, M. chubuense, M. coloregonium, M. columbarii, M. conceptionense, M. confluentis, M. conspicuum, M. cookii, M. cosmeticum, M. crocinum, M. diernhoferi, M. dioxanotrophicus, M. doricum, M. duvalii, M. eburneum, M. elephantis, M. engbaekii, M. europaeum, M. fallax, M. farcinogenes, M. flavescens, M. florentinum, M. fluoranthenivorans, M. fragae, M. frederiksbergense, M. fuerthensis, M. gadium, M. gallinarum, M. gastri, M. genavense, M. gilvum, M. goodii, M. gordonae, M. hackensackense, M. haemophilum, M. hassiacum, M. heckeshornense, M. heidelbergense, M. helvum, M. heraklionense, M. hippocampi, M. hodleri, M. holsaticum, M. icosiumassiliensis, M. insubricum, M. interjectum, M. intermedium, M. iranicum, M. isoniacini, M. jacuzzii, M. kansasii, M. komanii, M. komossense, M. koreense, M. kubicae, M. kuopiense, M. kyorinense, M. lacticola, M. lactis, M. lacus, M. lentiflavum, M. leprae, M. lepraemurium, M. lepromatosis, M. liflandii, M. litorale, M. llatzerense, M. longobardum, M. lufu, M. lutetiense, M. madagascariense, M. mageritense, M. malmesburyense, M. malmoense, M. manitobense, M. marinum, M. minnesotense, M. monacense, M. montefiorense, M. montmartrense, M. moriokaense, M. mucogenicum, M. murale, M. nebraskense, M. neglectum, M. neoaurum, M. noviomagense, M. novocastrense, M. obuense, M. pallens, M. palustre, M. paraense, M. paraffinicum, M. parafortuitum, M. paragordonae, M. parakoreense, M. parascrofulaceum, M. paraseoulense, M. parmense, M. peregrinum, M. persicum, M. petroleophilum, M. phlei, M. phocaicum, M. piscinum, M. porcinum, M. poriferae, M. pseudoshottsii, M. psychrotolerans, M. pulveris, M. pyrenivorans, M. rhodesiae, M. riyadhense, M. rufum, M. rutilum, M. sacrum, M. salmoniphilum, M. sarraceniae, M. saskatchewanense, M. savoniae, M. scrofulaceum, M. sediminis, M. senegalense, M. seoulense, M. septicum, M. setense, M. sherrisii, M. shigaense, M. shimoidei, M. shinjukuense, M. shottsii, M. siernhoferi, M. simiae, M. simulans, M. sinense, M. smegmatis, M. sphagni, M. stomatepiae, M. suricattae, M. sydneyiensis, M. szulgai, M. talmoniae, M. thermoresistibile, M. tilburgii, M. tokaiense, M. triplex, M. triviale, M. tusciae, M. ulcerans, M. vaccae, M. vanbaalenii, M. visibile, M. wolinskyi, M. xenopi, M. yunnanensis.
*Обсуждение различных подходов в систематике бактерий выходят за рамки тематики сайта «Функциональная гастроэнтерология». Исходя из соображений определённости и удобства пользования мы ориентируемся на систематику Национального центра биотехнологической информации США (National Center for Biotechnology Information), не утверждая, что она чем-то лучше или хуже других.
Эффективная профилактика туберкулеза и многих других ВБИ возможна только при применение дезсредств, объективно тестированых на активность в отношении штамма Терра (M. Terrae)
Эффективная профилактика туберкулеза и многих других ВБИ возможна только при применение дезсредств, объективно тестированых на активность в отношении штамма Терра (M. Terrae).
Высокая заболеваемость туберкулезом в РФ является одной из серьезных медико-социальных проблем [1,2]. Она усугубляется еще и высоким уровнем распространения возбудителя туберкулеза с множественной лекарственной устойчивостью (МЛУ) и его неуклонным нарастанием [1,3,4]. Специалисты связывают это с двумя основными факторами:
1) широким распространением и неограниченным применением антибактериальных препаратов, что приводит к образованию бактерий с повышенной устойчивостью к антибиотикам;
2) недостаточной эффективностью проводимой в ЛПО дезинфекции поверхностей, инструментов и других объектов, которые могут быть факторами передачи инфекции.
Свою лепту в недостаточную эффективность дезсредств вносят необъективно заниженные концентрации их целевых рабочих растворов, которые недобросовестные производители через такие же ИЛЦ прописывают в инструкциях для обеспечения выгодных экономических показателей применения средства. Кроме того, экспериментально было показано, что туберкулоцидные режимы применения зарегистрированных и разрешенных к применению в РФ дезсредств, особенно на основе ЧАС, в большинстве случаев не обеспечивают гибели возбудителей туберкулеза и микобактериозов, по причине отработки их на тест-микобактерии В-5, которая, как оказалось, недостаточно адекватно моделирует по устойчивости к дезинфектантам возбудителя туберкулеза [6], одного из наиболее резистентного к дезинфектантам микроба среди вегетативных видов микроорганизмов. Как свидетельствуют экспериментальные данные [6], для обеспечения гибели возбудителя туберкулеза, например, за 60 минут, туберкулоцидную концентрацию рабочего раствора, рекомендуемую для этой экспозиции в инструкции на средство, аттестованное на культуре микобактерии В-5, требовалось увеличить в 2-5 раз, особенно для средств на основе ЧАС ( в ряде случаев на порядок и более).
Методические причины данной проблемы были устранены введением в действие нового нормативно-методического документа: Р.4.2.2643-10 «Методы лабораторных исследований и испытаний дезинфекционных средств для оценки их эффективности и безопасности». Одним из нововведений указанного документа стало введение в испытательскую практику агаровой культуры Mycobacterium terrae (микобактерии Терра) в качестве тест-микобактерии и требование обязательного тестирования активности и отработки режимов применения на ней любого химического дезсредства, у которого заявлена туберкулоцидная активность (п. 5.2.1.1 “Тест-микроорганизмы для изучения туберкулоцидной активности дезинфицирующих средств и их субстанций. Требования к тест-микроорганизмам”). Микобактерии Терра обладают такой же высокой устойчивостью к действию химических веществ и европейскими стандартами по испытанию туберкулоцидных режимов дезсредств рекомендованы в качестве тест-микобактерий. Поэтому режимы применения дезинфектантов, эффективные в отношении Mycobacterium terrae, эффективны не только для уничтожения микобактерии туберкулеза (включая устойчивые к лекарствам), но и других микроорганизмов, вызывающих ВБИ.
Вместе с тем необходимо отметить и иметь в виду, что сегодня имеет место ситуация, когда не все зарегистрированные дезсредства, из имеющихся на рынке и предлагаемых для применения в ЛПО, обладают активностью и режимами, достаточными для уничтожения возбудителя туберкулеза. Анализ данных, опубликованных на сайте «www. *****» по зарегистрированным в РФ дезсредствам, дает основание говорить о том, что лишь порядка 10 средств имеют реально эффективные туберкулоцидные режимы применения, поскольку объективно испытаны и отработаны в НИИД с использованием тест-микобактерий Терра и в полном соответствии с требованиями 4.2.2643-10. Роспотребнадзор не отзывает туберкулоцидные режимы ранее зарегистрированных дезсредств на переаттестацию, а производители не спешат (или и не собираются) этого делать. Более того, некоторые производители ищут и находят организации, которые, вопреки научным данным, логике и заповеди «не навреди» просто автоматически подтверждают туберкулоцидные режимы, ранее полученные (да и то с нереально низкими концентрационными и временными параметрами) с использованием микобактерии В-5. Это наглядно подтверждают данные таблицы, взятые нами из инструкций и научных отчетов, опубликованных на сайте «www. *****»
Состав зарегистриро-ванного дезсредства,
указанный в инструкции
Где испытано средство и разработана инструкция (Год и № инструкции)
Рекомендуемые режимы применения (концентрация и экспозиция) для:
дезинфекции поверхностей при туберкулезе (тестировано
Микобактериоз легких: клинико-бактериологические критерии диагностики
Опубликовано в журнале:
Большой Целевой Журнал о туберкулезе »» №5 1999 Вниманию специалистов Т.Ф. Оттен Санкт-Петербургский НИИ Фтизиопульмонологии Минздрава РФ
После открытия Р. Кохом возбудителя туберкулеза человека были предприняты активные бактериологические исследования предметов окружающей среды, животных, продуктов питания, воды и почвы с целью поиска единого источника микобактерий (МБ). Исследования завершились открытием большого числа различных видов кислотоупорных микробов, отличных от микобактерий туберкулеза (МВТ), но с медицинской точки зрения их рассматривали как курьезные находки. Только в 1954 г. Timpe и Runyon, собрав значительную коллекцию МБ, других, чем МВТ, выделенных из патологического материала от больных, сделали эпохальное научное открытие о важной этиологической роли нетуберкулезных микобактерий (НТМБ) в заболевании человека и животных. Эта работа послужила толчком к интенсивному изучению НТМБ и заболеваний, которые они вызывают, микробиологами, клиницистами и эпидемиологами.
Среди отечественных ученых, которые с энтузиазмом взялись за изучение НТМБ, необходимо отметить сотрудницу ЦНИИТ (Москва) Н.М. Макаревич, которая защитила в 1973 г. докторскую диссертацию на тему «Атипичные микобактерии: методы идентификации, источники выделения и значение в клинике туберкулеза». Профессор М.П. Зыков (Ленинград) в своей докторской диссертации «Микробиологические аспекты туберкулеза в странах тропической Африки» (1967 г.) также проводил исследования по идентификации и определению лекарственной чувствительности НТМБ. Основателем бактериологических исследований НТМБ в нашем институте является к.б.н. Т.Б. Ильина. Вот уже более 30 лет СПбНИИФ ведет работу по изучению НТМБ, разработке методов их идентификации, диагностике микобактериозов, обучению врачей-бактериологов ПТД методам идентификации МБ. За истекший период в лаборатории института идентифицировано более 3500 культур НТМБ, под наблюдением в клиниках института и городских стационарах находилось 269 больных микобактериозом легких. В последние годы институтом выпущен в свет ряд методических рекомендаций: «Бактериологическая и биохимическая идентификация микобактерий» (1994 г.), «Лечение туберкулеза и микобактериоза легких с применением беталактамных антибиотиков» (1995 г.), «Диагностика и прогнозирование клинического течения микобактериоза легких» (1997 г.).
Термин «нетуберкулезные микобактерий» объединяет сапрофитные и потенциально-патогенные МБ и наиболее точно, с нашей точки зрения, характеризует ту разнообразную группу МБ, которые необходимо отделять от микобактерий туберкулезного комплекса. Заболевания человека, вызванные НТМБ, называются микобактериозами. Международная классификация болезней (десятый пересмотр) включает инфекции, вызванные НТМБ, в рубрику А 31.
В настоящее время повсеместно отмечается нарастание заболеваний микобактериозом, что, вероятно, связано с увеличением числа больных с поражением иммунной системы с хроническими неспецифическими заболеваниями легких, а также с возросшим числом исследований на НТМБ и улучшением их диагностики. Немаловажную роль в увеличении микобактериоза играет ухудшение экологической обстановки в отдельных регионах.
Фтизиатрическая служба, где лечатся и состоят на учете больные микобактериозом, уже хорошо знакома с этим заболеванием, однако врачи практического здравоохранения, как и население в целом, мало информированы об этом заболевании. В то же время трудности диагностики, высокая естественная резистентность НТМБ к антибактериальным препаратам приводит к развитию хронических деструктивных поражений легких или диссеменированным процессам. Заболевание имеет неблагоприятный прогноз, с частыми обострениями, постоянным бактериовыделением и высоким процентом летальных исходов.
НТМБ вызывают заболевания легких, лимфатических узлов, кожи, мягких и костных тканей. У нас в стране наиболее часто встречаются микобактериозы легких. Они наблюдаются главным образом у лиц старше 50 лет, имеющих предшествующие деструктивные или обструктивные поражения легких: хронические бронхиты, эмфиземы, бронхоэктазы, пневмоконеозы, силикозы, у больных, излеченных от хронических инфекций, таких как туберкулез и микоз. Лимфангоиты встречаются исключительно в детском возрасте от 1,5 до 10 лет. Поражаются подчелюстные и околоушные лимфатические узлы. Быстрорастущие микобактерии часто становятся причиной раневой инфекции, послеоперационных осложнений при трансплантации органов, перитональном диализе. В последнее время отмечается течение микобактериоза в виде диссеминированной инфекции. Заболевание развивается на фоне иммунодефицитного состояния организма, связанного с предшествующими заболеванием или применением лекарственных препаратов (иммунодепрессантов). Диссеминированные процессы развиваются также как позднее осложнение у больных с синдромом иммунодефицита.
Выделение НТМБ из патологического материала не свидетельствует о безусловной этиологической значимости данного микроба, как это бывает в случае выявления МВТ. Выделение культуры НТМБ может происходить вследствие ряда причин:
1. Случайное загрязнение материала НТМБ из окружающей среды.
2. Носительство НТМБ, которые могут заселять (колонизировать) отдельные органы и системы человека (респираторный, желудочно-кишечный тракт, мочевыделительные пути), жить там и размножаться, не вызывая клинических проявлений.
3. Заболевание микобактериозом. Следовательно, выделение НТМБ требует от врача тщательного клинического разбора больного для определения этиологического значения выделенной культуры. НТМБ вызывают заболевания, по клиническим, рентгенологическим и патологическим признакам сходные с туберкулезом, поэтому главным критерием при постановке диагноза микобактериоза является бактериологическое исследование больного с выделением культуры микобактерии и их идентификацией.
Первую оценку этиологической значимости выделенной культуры НТМБ лечащий врач делает при получении результатов идентификации МБ, которая складывается из исследуемого патологического материала и вида выделенных НТМБ. Установлено, что для каждого патологического материала характерен свой видовой состав МБ, что дает возможность сделать предварительную оценку выделенных микроорганизмов и определить тактику ведения больного.
В 90% случаен из мочи выделяются сапрофитные МБ, что указывает на возможность значительного загрязнения (контаминации) материала при сборе анализов. В то же время наблюдаются случаи многократного (до 10 культур) выделения M. fortuitum из мочи, сопровождающегося массивным ростом культуры. У этих больных, как правило, отмечаются патологические изменения в почках, подтвержденные клинико-лабораторными исследованиями. Но ни в одном из клинических наблюдений диагноз микобактериоза мочевыделительной системы не был поставлен. У всех больных многократное выделение НТМБ из мочи было расценено как носительство. В операционном материале в 100% случаев выделяются потенциально патогенные МБ, что служит неоспоримым критерием для постановки диагноза микобактериоза. В некоторых случаях имеет место выделение НТМБ только в резецированной легочной ткани, что также указывает на большие трудности выделения этих видов МБ из патологического материала больных с заболеваниями легких.
Таблица. Группировка микобактерий по степени патогенности для человека (наиболее часто встречающиеся НТМБ в нашем регионе)
| Патогенные | M. tuberculosis, M. bovis, M. leprae |
| Потенциально патогенные | M. avium, M.intracellulare, M. kanssasii, M. malmoense, M. xenopi, M. fortuitum, M. chelonai |
| Сапрофиты | M. gordonae, M. terrae, M. triviale, M. phlei, M. flavescens, M. gastri |
Для постановки диагноза микобактериоза легких общепринятым критерием является многократное выделение одного и того же вида НТМБ с учетом соответствующей клинико-рентгенологической картины заболевания при условии отсутствия у больного МВТ. Безусловным диагностическим признаком считается выделение НТМБ из закрытого очага, из которого проба получена в стерильных условиях (абсцесс, биопсия, операционный материал). Однако, учитывая несовершенство бактериологических методов исследования, так же как и неудовлетворительное обследование больных, выделение НТМБ из патологического материала встречается крайне редко.
Детальный анализ историй болезни больных микобактериозом позволил сделать вывод о том, что в ряде случаев диагноз можно ставить и по однократному выделению НТМБ. За основу клинико-бактериологического критерия диагностики микобактериоза взята ОДНОВРЕМЕННОСТЬ появления клинико-рентгенолабораторных признаков заболевания, характерных для туберкулезного процесса, и выделение культуры НТМБ.
В 70% случаев заболевания микобактериозом легких выявляются в период профилактических осмотров или диспансерного наблюдения. В этих условиях симптоматика заболевания может быть стертой, но данные рентгенологического или флюорографического обследования свидетельствуют о появлении специфического процесса в легких или его активизации (свежие очаговые изменения, инфильтрат с распадом, зона деструкции и др.). Такой больной направляется для дообследования и лечения в противотуберкулезный диспансер, где он проходит первичное бактериологическое обследование методом бактериоскопии и посева на МБ. Если в диагностическом материале выделены потенциально патогенные микобактерии, то заболевание следует расценивать как микобактериоз, так как имеется тесная временная связь между выделением культуры НТМБ и наличием рентгено-флюорографических данных о патологическом процессе в легких. У 60% больных микобактериозом выделение НТМБ наблюдается в первые два месяца после обнаружения специфической патологии в легких и дает возможность правильно верифицировать заболевание.
В 30% случаев патологические изменения в легких диагностируются при обращении за медицинской помощью. Основным поводом для обращения к врачу является симптоматика острого респираторного заболевания или обострения хронического неспецифического процесса в легких, в некоторых случаях первым проявлением заболевания бывает кровохарканье. В связи с подобной патологией больных, как правило, направляют на бактериологическое обследование с посевом материала на МБ. В 64% наблюдений дата обращения за медицинской помощью и дата выделения первичной культуры НТМБ у больных микобактериозом укладывается в двухмесячный срок. Следовательно, одновременное появление клинико-рентгенолабораторных признаков заболевания и выделение культуры НТМБ является научно обоснованным критерием для постановки диагноза микобактериоза легких.
Таким образом, если появление выраженной клинико-лабораторной симптоматики (кашель с мокротой, одышка, катаральные явления в легких, повышение температуры, ускорение СОЭ) и рентгенологическое выявление картины специфического процесса в легких совпадают с датой выделения НТМБ из диагностического материала, диагноз микобактериоза легких впервые выявленным больным ставится по однократному (первичному) выделению НТМБ. Аналогичное сопоставление даты активизации процесса и даты выявления культуры НТМБ может иметь место и у больных, ранее перенесших туберкулез, которые в момент клинического прогрессирования процесса в легких на фоне интенсивной противотуберкулезной терапии выделяют культуру НТМБ. В этих случаях диагноз микобактериоза также можно ставить по однократному выделению НТМБ.
Следует еще раз подчеркнуть, что НТМБ вызывают у человека заболевания, сходные с туберкулезом, и для постановки диагноза необходимо пользоваться «Клинической классификацией туберкулеза» (приложение N8 к приказу МЗ РФ от 22.11.95 г. N324), заменив термин «туберкулез» на «микобактериоз», вместо «МБТ+» указывать вид НТМБ, выделенных у больного, как-то: M. avium, M. xenopi и др.
Во всех случаях выделения НТМБ одновременно с МБТ приоритет отдается классическим МВТ. Выделение НТМБ признается простым носительством и не требует специальной терапии в редких случаях, когда больные микобактериозом заражаются туберкулезом как вторичной инфекцией и выделяют два вида МБ, и туберкулезные и нетуберкулезные микобактерии оцениваются как этиологически значимые микроорганизмы.