Менструальный цикл
Менструальный цикл принято делить на 3 фазы, которые характеризуются определенными морфологическими и функциональными изменениями в органах репродуктивной системы, хотя четкая граница перехода из одной фазы в другую не всегда может быть определена.
Фазы менструального цикла:
1. Фолликулярная (менструальная) фаза;
2. Овуляторная (пролиферативная) фаза;
3. Лютеиновая (секреторная) фаза.
На протяжении всего менструального цикла, женский организм находится под четким контролем и управлением гормонов, которые синтезируются в разных частях тела.
Гормоны:
1. Гонадотропин рилизинг – фактор (гонадолиберин) – гормон полипептидной природы, синтезируемый в гипофизе, который участвует в синтезе гонадотропных гормонов передней доли гипофиза.
2. Гонадотропные гормоны – гормоны, синтезируемые передней долей гипофиза ( аденогипофиз), к которым относятся:
а) Лютеинизирующий гормон (ЛГ).
ЛГ в женском организме способен вызывать 2 эффекта:
*стимулировать секрецию эстрогенов яичниками;
*на пике своей концентрации вызывать овуляторные изменения за счет разрыва стенки созревшего фолликула.
б) Фолликулостимулирующий гормон (ФСГ):
* участвует в процессе созревания фолликулов, ускоряя его развитие;
* как и лютеинизирующий гормон стимулирует выработку эстрогенов яичниками.
3. Эстрогены – женские половые гормоны, которые синтезируются в яичниках. По химической структуре относятся к стероидным гормонам.
4. Прогестерон – гормон синтезируемый надпочечниками и желтым телом.
После наибольшего выброса лютеинизирующего гормона и происходит овуляция, при которой из яичника высвобождается до 10 мл. жидкости из просвета фолликула, к которой находится яйцеклетка. После выхода яйцеклетки уровень эстрадиола значительно падает, что приводит к болезненным ощущениям в области живота и подвздошной области, так называемому овуляторному синдрому. Овуляторная фаза заканчивается разрывом граафова пузырька и выходом яйцеклетки на фимбрии маточной трубы. Лютеиновая (секреторная) фаза находится в промежутке между овуляцией и началом менструальных выделений. По-другому эту фазу еще называют фазой желтого тела. Лютеиновая фаза самая продолжительная из всех фаз и занимает около 13 – 15 дней. После высвобождения фолликулярной жидкости с яйцеклеткой происходит спадание стенок граафова пузырька. В клетках фолликулярного пузырька накапливаются липиды и лютеиновый пигмент, что придает ему желтоватый оттенок. Такой видоизмененный граафов пузырек называют желтым телом. Желтое тело – функциональная структура яичников, принимающая участие в синтезе таких гормонов как прогестерон, андрогены и эстрадиол.
Высокая концентрация прогестерона и эстрадиола приводит к морфологическим изменениям эндометрия матки, в результате чего происходит созревание желез матки. Этим самым матка готовится к имплантации яйцеклетки, которая должна оплодотвориться.
Синтез прогестерона и эстрогенов тормозит выработку ФСГ и ЛГ.
В случае наступления беременности прогестерон, вырабатываемый желтым телом яичника, синтезируется до тех пор, пока не разовьется плацента, которая в последующем будет синтезировать прогестерон (гормон беременности) и эстрогены.
Если же беременность не наступает, то желтое тело прекращает синтезировать эти гормоны. В результате прекращения синтеза гормонов эндометрий матки подвергается морфологическим изменениям, за счет выработки простагландинов. Простагландины угнетают кровоснабжение матки за счет стойкого спазма сосудов эндометрия и сокращения самой матки. Этот механизм действия простагландинов используется врачами для выполнения медикаментозного аборта, выполняемого по медицинским показаниям. Медикаментозное прерывание с применением таблеток избавило женщин от выполнения тяжелых хирургических абортов и их осложнений. В случае неоплодотворения яйцеклетки, секреторная фаза заканчивается выходом разрушенного эндометрия через половые пути, что проявляется кровянистыми выделениями. Женский организм это очень сложная динамическая система, функционирование которой напрямую зависит от гормонального фона, нарушения которого приводят к патологическим изменениям, вызывающим нарушение менструальной, детородной, половой и секреторной функций.
Физиология нормального менструального цикла
Автор: Коррин К. Велт, доктор медицинских наук
Редакторы: Вильям Ф. Кроули-младший, доктор медицинских наук
Эми Б. Миддлман, доктор медицинских наук, доктор философии, профессор образования
Заместитель главного редактора Катрин А. Мартин, доктор медицинских наук
Краткое содержание
Условно, первый день менструации представляет собой первый день цикла (день 1). Весь цикл подразделяется на две фазы: фолликулярную и лютеиновую.
Средняя продолжительность менструального цикла взрослой женщины – 28-35 дней, из которых примерно 14–21 день приходится на фолликулярную фазу и 14 дней на лютеиновую. Среди женщин в возрасте от 20 до 40 лет существуют относительно небольшие колебания длительности цикла. По сравнению с этим возрастным периодом, более значительные колебания продолжительности отмечаются в течение первых 5-7 лет после менархе и последние 10 лет перед прекращением менструаций (рис.3).
В большинстве случаев, пик продолжительности менструального цикла приходится на 25-30 лет и затем постепенно снижается так, что 40-летнии женщины имеют более короткий цикл. Изменения межменструального интервала происходят в первую очередь из-за изменений в фолликулярной фазе, при этом продолжительность лютеиновой фазы остается относительно неизменной.
Введение
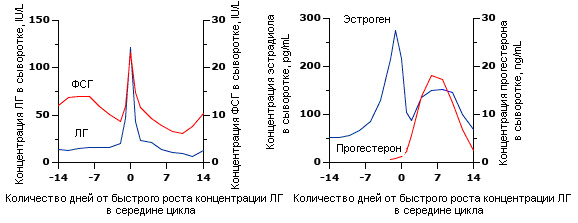
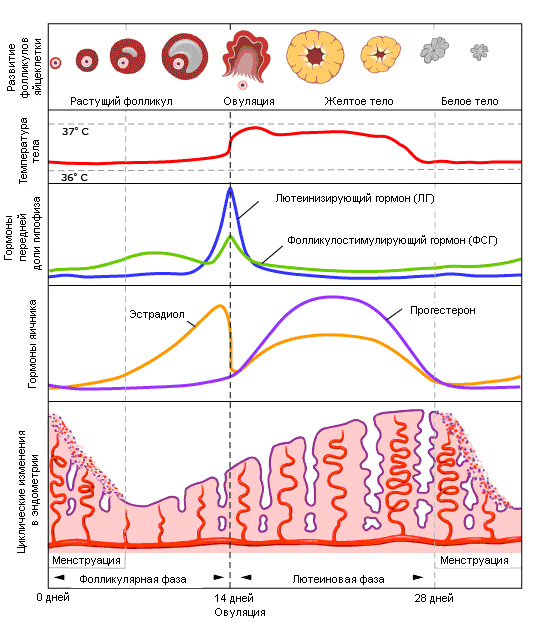
Нормальный менструальный цикл – это тонко скоординированный циклический процесс стимулирующих и ингибирующих эффектов, которые приводят к высвобождению одной зрелой яйцеклетки из пула сотен и тысяч примордиальных фолликулов. В регуляции этого процесса участвуют различные факторы, включая гормоны, паракринные и аутокринные факторы, которые идентифицируются по настоящее время. Циклические изменения концентрации гормонов аденогипофиза и яичников показаны на рисунках (рис.1 и рис.2).
Рис.2. Менструальный цикл
В настоящем обзоре будет обсуждаться физиология нормального менструального цикла.
Фазы и продолжительность менструального цикла
Условно, первый день менструации представляет собой первый день цикла (день 1). Менструальный цикл подразделяется на две фазы: фолликулярную и лютеиновую.
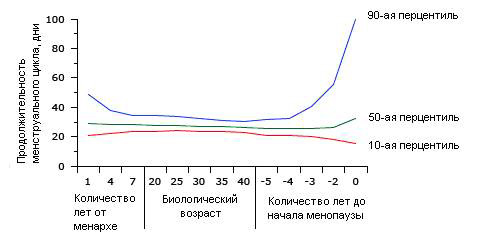
Средняя продолжительность менструального цикла взрослой женщины – 28-35 дней, из которых примерно 14–21 день приходится на фолликулярную фазу и 14 дней на лютеиновую [1,2]. Среди женщин в возрасте от 20 до 40 лет отмечаются достаточно незначительные колебания длительности цикла. По сравнению с этим возрастным периодом, более существенные колебания продолжительности менструального цикла отмечаются в течение первых 5-7 лет после менархе и последние 10 лет перед прекращением менструаций (рис.3) [1].
Рис.3. Возрастная зависимость продолжительности менструального цикла. Отображенные перцентили для распределения продолжительности менструального цикла в зависимости от возраста получены на результатах для 200 000 циклов. Удлинение межменструального интервала происходит у женщин сразу после менархе и за несколько лет до менопаузы.
В большинстве случаев, пик продолжительности менструального цикла приходится на 25-30 лет и затем постепенно снижается так, что 40-летнии женщины имеют более короткий цикл. Изменения межменструального интервала происходят в первую очередь из-за изменений в фолликулярной фазе, при этом продолжительность лютеиновой фазы остается относительно неизменной [3].
В дальнейшем в данной статье будут рассмотрены гормональные изменения, а также изменения в яичниках и эндометрии, которые происходят в различных фазах менструального цикла.
Ранняя фолликулярная фаза
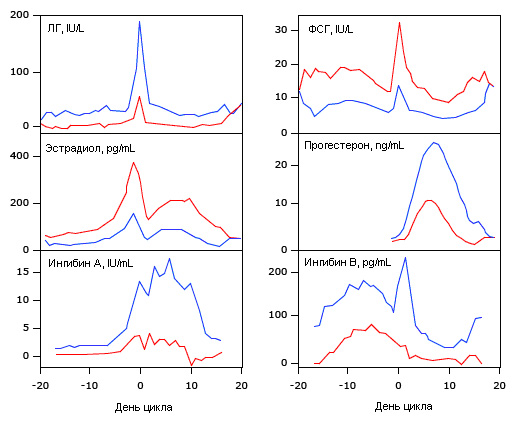
Сывороточная концентрация ингибина B, секретируемого отобранным пулом мелких фолликулов, максимальна в раннюю фолликулярную фазу и может играть роль в подавлении дальнейшего роста концентрации ФСГ в данную фазу цикла (рис.4) [8]. Также в это время происходит резкое увеличение частоты колебаний концентрации ЛГ, от одного колебания каждые 4 часа в поздней лютеиновой фазе до одного колебания каждые 90 минут в раннюю фолликулярную фазу [9].
Рис.4. Уровни гормонов: старший и более молодой репродуктивные возраста. Значения по дням уровня гонадотропинов, половых стероидов и ингибинов в старшей возрастной группе (35-46 лет; n=21) показаны красным, в более молодой (20-34 года; n=23) – синим.
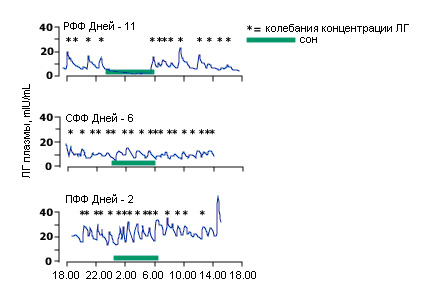
Ранняя фолликулярная фаза также характеризуется уникальным нейроэндокринным феноменом: замедление или прекращение колебаний концентрации ЛГ во время сна, что не происходит в другое время менструального цикла (рис.5). Механизм процесса в настоящее время неизвестен.
Рис.5. Эпизодическая секреция ЛГ в фолликулярную фазу. Паттерны эпизодической секреции ЛГ во время ранней (РФФ), средней (СФФ) и поздней (ПФФ) фолликулярными фазами менструального цикла. День 0 – это день резкого увеличения концентрации ЛГ в середине цикла. В РФФ отмечена уникальная супрессия секреции ЛГ в фазе сна.
Яичники и эндометрий. При УЗ обследовании каких-либо изменений в яичниках, характерных для данной фазы менструального цикла не выявляется, за исключением иногда различимого регрессирующего желтого тела, оставшегося с предыдущего цикла. Эндометрий во время менструации относительно однороден, после завершения менструации он представляет собой тонкий слой. В это время обычно визуализируются фолликулы 3-8 мм в диаметре.
Средняя фолликулярная фаза
Умеренное увеличение секреции ФСГ в раннюю фолликулярную фазу постепенно стимулирует фолликулогенез и продукцию эстрадиола, что ведет к росту фолликулов из пула, отобранных в данном цикле. Как только несколько фолликулов созревают до антральной стадии, клетки их гранулезы гипертрофируются и делятся, что приводит к увеличению сывороточной концентрации сначала эстрадиола (через ФСГ-стимуляцию ароматазы), а затем ингибина A.
Увеличение продукции эстрадиола по механизму отрицательной обратной связи влияет на гипоталамус и гипофиз, приводя к снижению значений сывороточной концентрации ФСГ и ЛГ, а также к снижению амплитуды колебаний ЛГ. Для сравнения, генерация импульсов ГнРГ несколько ускоряется до средних значений частоты колебаний ЛГ – одно в час (по сравнению с одним за 90 минут в начале фолликулярной фазы). Предположительно стимуляция ГнРГ происходит из-за окончания эффекта отрицательной обратной связи прогестерона от предыдущей лютеиновой фазы. Изменения в яичниках и эндометрии. В первые 7 дней от начала менструации, при УЗ исследовании яичников визуализируются антральные фолликулы, размером 9-10мм. Растущая концентрация эстрадиола в плазме приводит к пролиферации эндометрия, который становится толще, в нем увеличивается количество желез и появляется картина «тройной полосы» (трехслойность), видимая при УЗ исследовании (рис.2) [10].
Поздняя фолликулярная фаза
Изменения в яичниках, эндометрии и слизистой цервикального канала. К поздней фолликулярной фазе определен единственный доминантный фолликул, остальной пул созревающих фолликулов останавливается в своем развитии и подвергается атрезии. Доминантный фолликул увеличивается в размерах на 2 мм в день до достижения в зрелом состоянии диаметра 20-26 мм.
Увеличивающаяся концентрация эстрадиола в сыворотке приводит к постепенному утолщению эндометрия матки и увеличению количества и «растяжимости» (кристаллизация слизи) цервикальной слизи. Многие женщины замечают эти изменения характера слизи. Исследования образцов слизи цервикального канала во время менструального цикла демонстрируют пик концентрации муцинового белка MUC5B в позднюю фолликулярную фазу, что может оказаться важным при проникновении сперматозоидов в полость матки [11].
Лютеиновая фаза: быстрый рост в середине цикла и овуляция
Концентрация эстрадиола в плазме продолжает увеличиваться до тех пор, пока не достигает максимального значения приблизительно за день до овуляции. Затем происходит уникальный нейроэндокринный феномен: быстрый рост в середине цикла [12]. Быстрый рост представляет собой резкий переход от контроля секреции ЛГ гормонами яичника (такими как эстрадиол или прогестерон) механизмом отрицательной обратной связи к внезапному эффекту положительной обратной связи, приводящему к 10-кратному увеличению концентрации ЛГ и несколько меньшему увеличению ФСГ в сыворотке крови (рис.1). В дополнение к эстрогену и прогестерону существуют и другие факторы, вырабатываемые яичниками, которые способствуют быстрому росту концентрации ЛГ. Невозможно достигнуть концентрации ЛГ в сыворотке подобной наблюдаемой в середине цикла простым введением эстрогена и прогестина женщинам в раннем периоде средней фолликулярной фазы [13].
В это время частота колебаний импульса ЛГ происходит примерно один раз в час, но амплитуда колебаний импульса сильно увеличивается. Переход от эффектов отрицательной к эффектам положительной обратной связи в механизме высвобождения ЛГ в настоящее время плохо изучен. Этому может способствовать увеличение числа ГнРГ-рецепторов гипофиза, но при направленном введении ГнРГ в гипофиз изменения, вероятно, не происходят [14].
Изменения в яичниках. Быстрый рост ЛГ инициирует значительные изменения в яичниках. Яйцеклетка в доминантном фолликуле завершает свое первое мейотическое деление. Кроме того, увеличивается локальная секреция активатора плазминогена и других цитокинов, необходимых для процесса овуляции [15,16]. Яйцеклетка высвобождается из фолликула на поверхности яичника примерно через 36 часов после быстрого роста концентрации ЛГ. Затем она мигрирует вниз вдоль по фаллопиевой трубе к полости матки. Процесс разрыва фолликула и высвобождения яйцеклетки находится в тесной связи с быстрым ростом ЛГ; поэтому, измерение концентрации ЛГ в сыворотке или моче может быть использовано для оценки времени овуляции у бесплодных женщин.
Еще до высвобождения яйцеклетки, клетки гранулезы вокруг нее начинают лютеинизироваться и вырабатывать прогестерон. Прогестерон быстро замедляет генератор импульсов ЛГ и, таким образом, к концу фазы быстрого роста импульсы ЛГ становятся менее частыми. Эндометрий. Постепенное увеличение сывороточной концентрации прогестерона оказывает глубокое воздействие на нижние слои эндометрия, что приводит к прекращению митоза и «организации» желез [17]. Это изменение можно обнаружить при УЗ исследовании в относительно короткие сроки после овуляции: картина «тройной полосы» исчезает, эндометрий становится равномерно ярким (рис.2>) [10].
Средняя и поздняя лютеиновые фазы
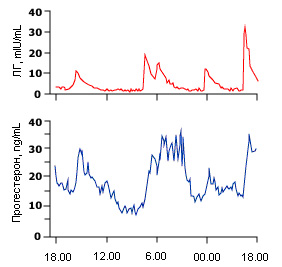
В период средней и поздней лютеиновой фазы секреция прогестерона желтым телом [18] приводит к постепенному увеличению его концентрации. Это, в свою очередь, приводит к прогрессивному снижению частоты колебаний концентрации ЛГ до одного колебания за 4 часа. Колебания концентрации прогестерона начинают происходить вскоре после замедления колебаний концентрации ЛГ. В результате, имеют место значительные колебания в сывороточной концентрации прогестерона во время лютеиновой фазы (рис.6) [19]. Ингибин A также вырабатывается желтым телом и пик его концентрации в сыворотке приходится на середину лютеиновой фазы. Секреция ингибина B фактически отсутствует в лютеиновой фазе (рис.4). Сывороточная концентрация лептина выше всего в лютеиновой фазе [20].
Рис.6. Колебания ЛГ стимулируют высвобождение прогестерона в среднюю лютниновую фазу. Плазменная концентрация лютеинизирующего гормона и прогестерона в течение 24 часов забора образцов крови с 10-минутным интервалом у нормальных женщин, обследованных в среднюю лютеиновую фазу. Между колебаниями ЛГ и увеличением концентрации прогестерона в плазме существует заметная корреляция. Для преобразования концентрации сывороточного прогестерона в нмоль/л (nmol/L) необходимо умножить на 3,18.
В поздней лютеиновой фазе постепенное снижение секреции ЛГ приводит к постепенному снижению продукции прогестерона и эстрадиола желтым телом в отсутствие оплодотворенной яйцеклетки. Однако, при оплодотворении яйцеклетки, последняя имплантируется в эндометрий в течение нескольких дней после овуляции. Ранний эмбриональный период после оплодотворения начинается с производства эмбрионом хорионического гонадотропина, который поддерживает желтое тело и продукцию прогестерона.
Изменения в эндометрии. Снижение выделения эстрадиола и прогестерона из регрессирующего желтого тела вызывает прекращение тока крови к эндометрию, отторжению эндометрия и началу менструации примерно через 14 дней после фазы быстрого роста концентрации ЛГ. Менструации не являются точным маркером гормональных событий в менструальном цикле, так как существует значительная межиндивидуальная изменчивость между началом отторжения эндометрия и падением в сыворотке крови концентрации гормона в лютеиновой фазе (рис.2) [4]. В связи с уменьшением выработки желтым телом стероидов, гипоталамо-гипофизарная система освобождается от действия отрицательной обратной связи, происходит повышение уровня ФСГ и, таким образом, начало следующего цикла.
Перевод выполнен специалистами Центра иммунологии и репродукции
Женские гормоны (фолликулярная фаза) (вен. кровь) в Ливны
Исследование необходимо для выявления причины нарушения менструального цикла у женщины, при подозрении на развитие бесплодия и подборе методов его лечения.
Что входит в комплекс
Приём и исследование биоматериала
Когда нужно сдавать анализ Женские гормоны (фолликулярная фаза)?
Подробное описание исследования
У здоровой женщины репродуктивного возраста ежемесячно проходит комплекс последовательных физиологических изменений, который называется менструальным циклом. Его длительность составляет 21-25 дней, в среднем 28 дней. Цикл состоит из двух фаз: фолликулярной и лютеиновой. Важно отметить, что продолжительность фолликулярной фазы может различаться в зависимости от продолжительности цикла, в то время как лютеиновая фаза обычно стабильна и длится 14 дней.
Фолликулярная фаза отсчитывается от первого дня менструации до начала овуляции: 14 день, если рассматривать продолжительность менструального цикла 28 дней. Во время фолликулярной фазы происходит рост и созревание фолликула, содержащего яйцеклетку, в яичнике. Процесс выхода яйцеклетки из фолликула называется овуляцией. Во вторую фазу менструального цикла (лютеиновую) происходит образование желтого тела. Желтым телом называется временное образование (железа), находящееся в яичнике, которое синтезирует прогестерон.
В эндометрии — внутреннем слое матки — также наблюдаются циклические изменения. В начале фолликулярной фазы происходит отслоение функционального слоя эндометрия, сопровождающееся кровотечением, то есть менструацией. Далее внутренняя оболочка матки восстанавливает свою толщину. Это обеспечивает возможность для прикрепления эмбриона в последующей лютеиновой фазе, если произошло зачатие. Если беременность не наступила, цикл повторяется вновь, начинаясь с первого дня менструации.
Биологическая роль менструального цикла заключается в подготовке организма женщины к возможному наступлению беременности — оплодотворению яйцеклетки и имплантации зародыша в полости матки.
В менструальном цикле участвуют следующие гормоны.
Эстрадиол — активная форма эстрогена, женского полового гормона, вырабатывающегося в яичниках. Во время фолликулярной фазы его концентрация растет, достигая пика во время овуляции. Его основная функция заключается в подготовке матки к возможной имплантации эмбриона. Существует физиологическое снижение уровня этого гормона в жизни женщины, при подготовке к менопаузе (прекращению менструального цикла). Эстроген образуется из тестостерона под действием различных ферментов.
Гормонами гипофиза являются лютеинизирующий гормон, пролактин и фолликулостимулирующий гормон. Лютеинизирующий (ЛГ) и фолликулостимулирующий (ФСГ) гормоны оказывают воздействие на продукцию эстрогенов в яичниках. Лютеинизирующий гормон (ЛГ) образуется в передней доле гипофиза. Он необходим для стимулирования выработки эстрогенов. Действие ЛГ направлено у женщин на ткань яичников и желтое тело. Подъем уровня ЛГ происходит в середине менструального цикла, после чего следует пик эстрадиола.
Фолликулостимулирующий гормон, образующийся в гипофизе, влияет на рост фолликулов в яичнике. В середине менструального цикла (к концу фолликулярной фазы) рост этого гормона достигает пика, после чего происходит разрыв фолликула и выход яйцеклетки в маточные трубы.
Пролактин необходим для нормального функционирования молочных желез, он повышается в период лактации и при беременности. Кроме того, пролактин влияет на секрецию прогестерона и фолликулостимулирующего гормона.
На продукцию половых гормонов и длительность фолликулярной фазы также влияют гормоны щитовидной железы. Тиреотропный гормон (ТТГ) является гормоном, вырабатываемом в передней доле гипофиза, его основная функция направлена на стимулирование с помощью рецепторов клеток щитовидной железы. В свою очередь эти клетки способствуют выработке тиреоидных гормонов (Т4, Т3).
Т4 свободный — это активная форма тироксина, основного гормона щитовидной железы. Тироксин необходим для регуляции обменных процессов в организме человека. Он синтезируется в щитовидной железе. У женщин со сниженной продукцией тироксина вследствие заболеваний щитовидной железы нарушается течение нормального менструального цикла.
Тестостерон — это гормон, который у женщин образуется в небольшом количестве в яичниках и надпочечниках. Он участвует в регуляции уровня гонадотропных гормонов гипофиза, максимальная концентрация тестостерона определяется в овуляцию и в лютеиновой фазе. У женщин этот гормон превращается в эстроген.
ДГА-S (дегидроэпиандростерон-сульфат) вырабатывается в коре надпочечников. Из этого вещества образуется тестостерон и дегидротестостерон. ДГА-S малоактивное вещество, которое необходимо определять при подозрении на развитие опухолей надпочечников, а также у женщин при нарушении менструального цикла и появлении вторичных половых признаков, например при росте волос по мужскому типу.
Глобулин, связывающий половые гормоны, представляет собой белок, вырабатываемый в печени. Его основная роль заключается в транспорте половых гормонов (эстрадиол, тестостерон, прогестерон). В комплексе с ним эти гормоны находятся в связанном, неактивном состоянии. Если снижается уровень этого вещества в крови, то количество свободно циркулирующих гормонов, которые он переносит, увеличивается. При этом их биологические эффекты усиливаются. Исследование уровня глобулина, связующего половые гормоны, необходимо при подозрении на нарушение менструального цикла, отсутствии менструальных кровотечений, их нерегулярности, а также при появлении признаков гирсутизма — роста волос по мужскому типу.
17-ОН-прогестерон (17-гидроксипрогестерон) — это гормональное вещество, которое необходимо для образования стероидных гормонов. Из 17-ОН-прогестерон синтезируются кортизол и тестостерон. Это вещество определяют при подозрении на нарушение нормальной работы коры надпочечников, при развитии адреногенитального синдрома: формирование мужского телосложения, низкий рост, нарушение менструального цикла, бесплодие у женщин.
Своевременная диагностика гормональных нарушений у женщины репродуктивного возраста необходима для полноценной жизни и возможности зачатия ребенка. Оценка концентрации гормонов фолликулярной фазы менструального цикла позволит врачу выявить изменения продукции указанных гормонов и при необходимости назначить лечение.
Подробное описание исследований, референсные значения представлены на страницах с описаниями отдельных исследований.
Женские гормоны (фолликулярная фаза) (вен. кровь) в Пушкино
Исследование необходимо для выявления причины нарушения менструального цикла у женщины, при подозрении на развитие бесплодия и подборе методов его лечения.
Что входит в комплекс
Приём и исследование биоматериала
Когда нужно сдавать анализ Женские гормоны (фолликулярная фаза)?
Подробное описание исследования
У здоровой женщины репродуктивного возраста ежемесячно проходит комплекс последовательных физиологических изменений, который называется менструальным циклом. Его длительность составляет 21-25 дней, в среднем 28 дней. Цикл состоит из двух фаз: фолликулярной и лютеиновой. Важно отметить, что продолжительность фолликулярной фазы может различаться в зависимости от продолжительности цикла, в то время как лютеиновая фаза обычно стабильна и длится 14 дней.
Фолликулярная фаза отсчитывается от первого дня менструации до начала овуляции: 14 день, если рассматривать продолжительность менструального цикла 28 дней. Во время фолликулярной фазы происходит рост и созревание фолликула, содержащего яйцеклетку, в яичнике. Процесс выхода яйцеклетки из фолликула называется овуляцией. Во вторую фазу менструального цикла (лютеиновую) происходит образование желтого тела. Желтым телом называется временное образование (железа), находящееся в яичнике, которое синтезирует прогестерон.
В эндометрии — внутреннем слое матки — также наблюдаются циклические изменения. В начале фолликулярной фазы происходит отслоение функционального слоя эндометрия, сопровождающееся кровотечением, то есть менструацией. Далее внутренняя оболочка матки восстанавливает свою толщину. Это обеспечивает возможность для прикрепления эмбриона в последующей лютеиновой фазе, если произошло зачатие. Если беременность не наступила, цикл повторяется вновь, начинаясь с первого дня менструации.
Биологическая роль менструального цикла заключается в подготовке организма женщины к возможному наступлению беременности — оплодотворению яйцеклетки и имплантации зародыша в полости матки.
В менструальном цикле участвуют следующие гормоны.
Эстрадиол — активная форма эстрогена, женского полового гормона, вырабатывающегося в яичниках. Во время фолликулярной фазы его концентрация растет, достигая пика во время овуляции. Его основная функция заключается в подготовке матки к возможной имплантации эмбриона. Существует физиологическое снижение уровня этого гормона в жизни женщины, при подготовке к менопаузе (прекращению менструального цикла). Эстроген образуется из тестостерона под действием различных ферментов.
Гормонами гипофиза являются лютеинизирующий гормон, пролактин и фолликулостимулирующий гормон. Лютеинизирующий (ЛГ) и фолликулостимулирующий (ФСГ) гормоны оказывают воздействие на продукцию эстрогенов в яичниках. Лютеинизирующий гормон (ЛГ) образуется в передней доле гипофиза. Он необходим для стимулирования выработки эстрогенов. Действие ЛГ направлено у женщин на ткань яичников и желтое тело. Подъем уровня ЛГ происходит в середине менструального цикла, после чего следует пик эстрадиола.
Фолликулостимулирующий гормон, образующийся в гипофизе, влияет на рост фолликулов в яичнике. В середине менструального цикла (к концу фолликулярной фазы) рост этого гормона достигает пика, после чего происходит разрыв фолликула и выход яйцеклетки в маточные трубы.
Пролактин необходим для нормального функционирования молочных желез, он повышается в период лактации и при беременности. Кроме того, пролактин влияет на секрецию прогестерона и фолликулостимулирующего гормона.
На продукцию половых гормонов и длительность фолликулярной фазы также влияют гормоны щитовидной железы. Тиреотропный гормон (ТТГ) является гормоном, вырабатываемом в передней доле гипофиза, его основная функция направлена на стимулирование с помощью рецепторов клеток щитовидной железы. В свою очередь эти клетки способствуют выработке тиреоидных гормонов (Т4, Т3).
Т4 свободный — это активная форма тироксина, основного гормона щитовидной железы. Тироксин необходим для регуляции обменных процессов в организме человека. Он синтезируется в щитовидной железе. У женщин со сниженной продукцией тироксина вследствие заболеваний щитовидной железы нарушается течение нормального менструального цикла.
Тестостерон — это гормон, который у женщин образуется в небольшом количестве в яичниках и надпочечниках. Он участвует в регуляции уровня гонадотропных гормонов гипофиза, максимальная концентрация тестостерона определяется в овуляцию и в лютеиновой фазе. У женщин этот гормон превращается в эстроген.
ДГА-S (дегидроэпиандростерон-сульфат) вырабатывается в коре надпочечников. Из этого вещества образуется тестостерон и дегидротестостерон. ДГА-S малоактивное вещество, которое необходимо определять при подозрении на развитие опухолей надпочечников, а также у женщин при нарушении менструального цикла и появлении вторичных половых признаков, например при росте волос по мужскому типу.
Глобулин, связывающий половые гормоны, представляет собой белок, вырабатываемый в печени. Его основная роль заключается в транспорте половых гормонов (эстрадиол, тестостерон, прогестерон). В комплексе с ним эти гормоны находятся в связанном, неактивном состоянии. Если снижается уровень этого вещества в крови, то количество свободно циркулирующих гормонов, которые он переносит, увеличивается. При этом их биологические эффекты усиливаются. Исследование уровня глобулина, связующего половые гормоны, необходимо при подозрении на нарушение менструального цикла, отсутствии менструальных кровотечений, их нерегулярности, а также при появлении признаков гирсутизма — роста волос по мужскому типу.
17-ОН-прогестерон (17-гидроксипрогестерон) — это гормональное вещество, которое необходимо для образования стероидных гормонов. Из 17-ОН-прогестерон синтезируются кортизол и тестостерон. Это вещество определяют при подозрении на нарушение нормальной работы коры надпочечников, при развитии адреногенитального синдрома: формирование мужского телосложения, низкий рост, нарушение менструального цикла, бесплодие у женщин.
Своевременная диагностика гормональных нарушений у женщины репродуктивного возраста необходима для полноценной жизни и возможности зачатия ребенка. Оценка концентрации гормонов фолликулярной фазы менструального цикла позволит врачу выявить изменения продукции указанных гормонов и при необходимости назначить лечение.
Подробное описание исследований, референсные значения представлены на страницах с описаниями отдельных исследований.