Криоабляция (изоляция устьев легочных вен при фибрилляции предсердий)
Об операции криоабляции
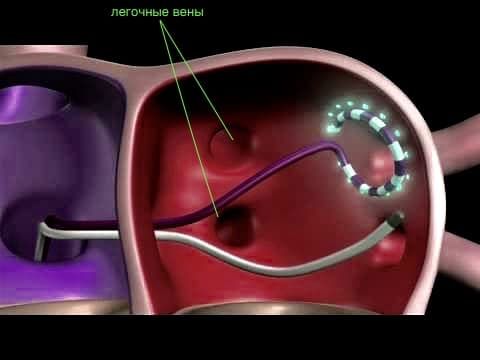
Криоабляция – один из самых эффективных, безопасных и простых способов лечения нарушений сердечного ритма. Применяется с целью изолирования устья легочных вен (источник паталогической пульсации, который приводит к фибрилляции предсердий) и прекращения передачи, распространения нежелательных электрических импульсов по предсердиям. Осуществляется без разрезов с применением местной анестезии, путем контролированного разрушения аритмогенных участков с помощью заморозки. В кардиологическом центре ФНКЦ ФМБА достаточно молодой, но успешный вид операции проводится с 2016 года.
Основные преимущества криотерапии
Показания к проведению баллонной криоабляции
Показанием для проведения операции является – фибрилляция предсердий.
Как и любая, хоть и малоинвазивная операция, криоабляция имеет противопоказания :
Подготовка к операции
Чтобы определить, есть ли противопоказания к проведению операции и гарантировать успешный исход абляции, пациенту необходимо пройти ряд исследований. Их можно разделить на две части:
В зависимости от наличия сопутствующих заболеваний могут быть назначены дополнительные исследования, анализы и консультация узких специалистов (невролог, эндокринолог, офтальмолог и т.д.).
Кардиологический центр ФНКЦ ФМБА предлагает пациентам плановую госпитализацию для проведения всех необходимых исследований и подготовки к абляции. Наш многопрофильный центр оснащен собственной лабораторией и современным оборудованием. Поэтому сдать анализы и пройти все исследования вы можете в нашей клинике. Мы гарантируем точность результатов и скорость их предоставления.
Проведение криоабляции
Криоабляция с целью изоляции легочных вен проводится в отделении рентгенохирургии.
Во время операции осуществляются следующие манипуляции:
После операции
После абляции пациент находится под присмотром наших специалистов в палате послеоперационной реабилитации. Первые несколько часов медицинский персонал следит за жизненными показателями больного, сердечным ритмом и болевыми симптомами. Первые сутки пациенту предписан постельный режим. За это время сердце перестроится на новый ритм, начнет заживать рана в месте введения катетера. На вторые сутки разрешается постепенно вставать и медленно передвигаться по палате. Если все показатели в норме, больного выписывают на 3 день. Перед выпиской пациента осматривает врач, дает свои рекомендации и памятку по реабилитации.
Криобляционная терапия весьма действенная и способна полностью избавить пациента от аритмии, но эффект от проведенной операции во многом зависит от самого пациента. В период реабилитации (1-3 месяцев) необходимо выполнять все предписания врача и рекомендации по восстановлению:
Стоимость проведению криоабляции
Стоимость операции зависит от особенностей пациента и течения заболевания.
РЧА (радиочастотная абляция) сердца
При учащённом сердцебиении применение лекарственных средств не всегда даёт должный терапевтический эффект, что увеличивает вероятность возникновения инсульта, инфаркта, тромбоэмболии. Радикально устранить проблему, восстановить нормальное прохождение импульсов поможет радиочастотная абляция сердца. Операция имеет ряд противопоказаний и тщательной предварительной диагностики. Скорость восстановления зависит от соблюдения рекомендаций кардиолога в процессе реабилитации.
Показания и противопоказания к операции
РЧА (прижигание сердца) – методика направлена на устранение патологического возбуждения мышцы сердца, на ткани направляют радиочастотные сигналы, перекрывают лишние путь передачи импульсов, сердце начинает работать в нормальном режиме.
Когда требуется операция:
РЧА – доступное и малотравматичное оперативное вмешательство, но и у него есть некоторые ограничения. Абляцию не проводят при острых формах инфаркта и инсульта, во время инфекционных заболеваний, при повышенных температурных показателях, анемии. Противопоказана операция при обострении язвы, астмы, при тяжёлых патологиях почек, печени.
Важно! В норме частота сердечного ритма – 60–90 уд/мин.
Подготовка к радиочастотной абляции сердца
Госпитализацию проводят в плановом порядке, поэтому все предварительные анализы можно сдать в районной поликлинике, дополнительно пациенту необходимо проконсультироваться с кардиохирургом.
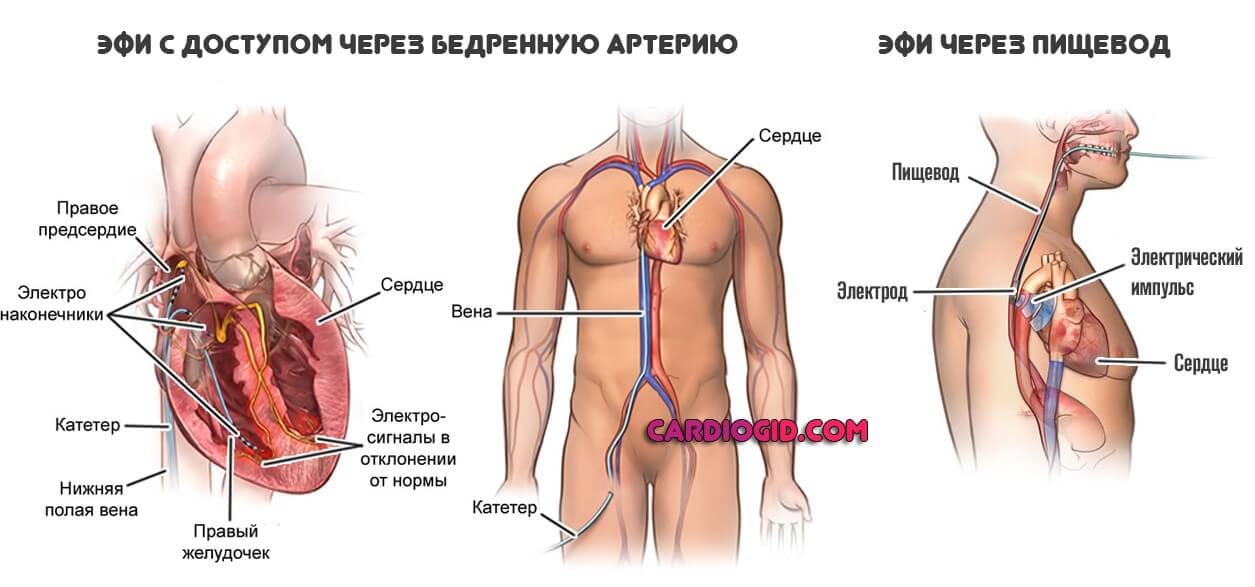
Если у пациента невозможно установить точное местонахождения участка с патологическим возбуждением, или при отсутствии признаков тахикардии на ЭКГ, проводят чреспищеводное электрофизиологическое обследование.
В стационар человека помещают за 3–4 дня до операции, за сутки отменяют все препараты, которые могут повлиять на сердечный ритм. Вечером перед вмешательством показан лёгкий ужин не позднее 19 часов, завтракать нельзя.
Как проводится операция?
Перед переводом в операционную с пациентом беседует анестезиолог, чтобы выявить наличие противопоказания для наркоза, или аллергии на лекарственные средства.
Абляция относится к катетерным манипуляциям, применяют комбинированный наркоз – внутривенно вводят седативное средство, кожные покровы в месте введения катетера обрабатывают анестезирующим препаратом.
Торакоскопическую абляцию проводят при изолированной фибрилляции предсердий, при невозможности провести обычную катерную РЧА. Операция полноценная, проводят её под общим наркозом, в груди делают несколько проколов, в них вставляют торакоскоп – это прибор воздействует на ткани сердце изнутри, проводит абляцию патологических областей.
Поскольку процесс выявления участка с патологиями долгий, продолжительность высокочастотной РЧА – 1,5–6 часов.
Послеоперационный период
После РЧА в течение 24 часов пациенту показан абсолютный постельный режим, через несколько дней его выписывают, дальнейшее лечение, контроль процесса восстановления проводит кардиолог в районной больнице.
Возможные последствия и осложнения
Негативные последствия после РЧА возникают редко, чаще всего наблюдается кровотечение, нагноение кожных покровов в местах прокола.
Негативные последствия операции чаще возникают у людей с хроническими заболеваниями, диабетом, плохой свёртываемостью крови, при несоблюдении правил предоперационной подготовки, нарушении рекомендаций врача во время реабилитации.
Где делают и сколько стоит?
Радиочастотную абляцию сердца проводят в крупных кардиологических центрах и клиниках, в которых есть всё необходимое оборудование. Средняя цена операции – 35–330 тыс. руб., в зависимости от вида и степени тяжести тахикардии, уровня медицинского учреждения, квалификации врача.
При наличии квоты, всю стоимость операции оплачивают за счет федеральных или региональных средств, если квоты нет, или пациент не желает ждать, он может оплатить операцию самостоятельно.
Отзывы пациентов
«РЧА назначили после сильного приступа аритмии, долго ждала операции, проходила бесконечные обследования. Подготовительный период оказался сложнее самой операции – 2 часа полежала неподвижно, и через несколько дней уже была дома. Вот уже полгода чувствую себя прекрасно, регулярно посещаю кардиолога, выполняю все его рекомендации».
«Мне сделали РЧА 2 месяца назад, очаг аритмии долго не могли найти, всю операцию меня беспокоили неприятные ощущения в грудине, были постоянные скачки ритма. Повторная ЭКГ показала фибрилляцию предсердий, состояние ухудшилось, сейчас принимаю кучу лекарств, готовлюсь к новой операции».
«Мне прижигание сердца сделали ещё 2 года назад, сразу после РЧА открылось небольшое кровотечение в месте прокола, несколько месяцев мучили редкие приступы аритмии – вот и все последствия операции».
Отзывы кардиологов
Симонов Павел Олегович, кардиолог
«РЧА сердца – один из наиболее современных методов лечения мерцательной аритмии, предсердной и желудочковой тахикардии. У операции небольшое количество противопоказаний, осложнения возникают только у 1% больных, при этом польза от вмешательства не вызывает сомнений – у людей быстро исчезают симптомы, доставляющие дискомфорт, значительно снижается риск развития сосудистых катастроф».
РЧА – малоинвазивная операция, при которой не делают разрезов, в местах прокола не остаётся значительных и заметных шрамов. Большинство пациентов разного возраста хорошо переносят абляцию, все неприятные ощущения исчезают уже в течение недели. Если человек пересмотрит свой привычный образ жизни, будет придерживаться разумной диеты, то повторное вмешательство не потребуется.
Радиочастотная катетерная абляция (РЧА)
Малоинвазивная операция, проводимая с помощью небольших проколов. Осуществляется с применением последних компьютерных технологий в условиях постоянного рентгеновского контроля.
Об операции РЧА
Радиочастотная катетерная абляция или РЧА – это малоинвазивный метод лечения нарушений сердечного ритма (аритмии). Процедура начала применяться в кардиологических стационарах с 1980-х годов. Этот метод стал эффективной альтернативной и лекарственной терапии, и сложным хирургическим операциям.
Устранить патологический очаг, который вызывает сбои в нормальной работе сердца, возможно с помощью физического воздействия. Поэтому существует несколько видов абляции:
К основным преимуществам радиочастотной катетерной абляции относят:
Показания к радиочастотной абляции
Основными показаниями к проведению радиочастотной катетерной абляции являются следующие патологии:
Противопоказания для проведения РЧА
У операции нет абсолютных противопоказаний: радиочастотная катетерная абляция проводится при аритмии и других вышеперечисленных патологиях даже у пожилых людей и детей. Однако проведение РЧА нежелательно при таких патологиях, как:
Подготовка к радиочастотной катетерной абляции
Для того чтобы операция РЧА прошла успешно, пациенту важно подготовиться к абляции:
С 2013 года в Федеральном научно-клиническом центре ФМБА России работает кардиологическое отделение лечения нарушений ритма сердца (аритмии). Мы оказываем высокотехнологичную специализированную медицинскую помощь пациентам и делаем все возможное, чтобы как можно скорее больной смог вернуться к полноценной жизни. Центр оснащен медицинским и диагностическим оборудованием последнего поколения для максимально точных результатов. Поэтому все предоперационные исследования и анализы вы можете сделать в нашей клинике.
Проведение РЧА
Радиочастотная катетерная абляция проводится с применением либо местной, либо комбинированной анестезии.
После выполнения анестезии прокалываются вена или артерия, через которые к сердцу больного подводятся диагностические катетеры. С помощью этих катетеров выполняется электрофизиологическое исследование сердца (ЭФИ). При ЭФИ удаётся установить локализацию аритмогенного субстрата сердца и поставить больному точный диагноз.
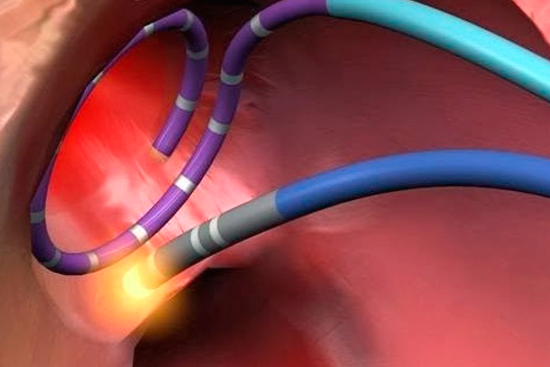
Затем тем же способом в сердце проводится «лечебный» катетер, на кончик которого подаётся высокочастотный ток для точечного воздействия на очаг аритмии.
В ряде случаев для облегчения работы хирурга и для диагностики аритмии выполняют 3D-реконструкцию камер сердца, по которой можно визуально оценить, как проходят электрические сигналы в сердце, а также учесть анатомические особенности камер сердца.
В отделении работают опытные врачи, многие кардиологи являются кандидатами и докторами медицинских наук. Наши специалисты постоянно развиваются, принимают участие в международных конференциях, публикуют результаты исследований в ведущих научных журналах.
После операции
После проведения радиочастотной абляции пациента переводят в палату. Первые 24 часа больному обеспечивают покой и рекомендуют постельный режим. Это необходимо, чтобы сердце перестроилось на новый лад, а также не открылись раны в области проведения катетера. В первые сутки каждые 6 часов пациенту проводят ЭКГ для контроля состояния. На вторые сутки разрешается медленно передвигаться по палате, нагрузка должна увеличиваться постепенно.
В стационаре пациент наблюдается первые три дня и находится под постоянным присмотром наших специалистов. Если осложнений нет, пациента отпускают домой на амбулаторное восстановление. Перед выпиской врач-кардиолог осматривает пациента, выписывает ему назначения и выдает памятку о том, что необходимо делать в период реабилитации.
В первую неделю важно, чтобы пациент находился в полном покое и не занимался привычными делами, требующих концентрации внимания. Лучше всего, когда в этот период с пациентом находятся родственники или нанятый медицинский работник.
Полный период восстановления длится около 2-3 месяцев. В это время необходимо:
Следующий прием у кардиолога должен быть через 3 месяца после проведенной операции, затем через 6 и 12 месяцев.
Восстановление после РЧА полностью зависит от пациента. Не забывайте следовать указаниям в памятке и своевременно посещать кардиолога.
Стоимость РЧА
Стоимость проведения РЧА зависит от индивидуальных особенностей пациента, необходимости дополнительных исследований и выбора программы реабилитации.
Радиочастотная абляция сердца
Радиочастотная абляция сердца
Изобретение и активное внедрение в повсеместную практику малоинвазивных вмешательств с максимальным эффектом – это основной путь развития современной медицины. Именно к таким операциям и относится радиочастотная катетерная абляция.
РЧА – это методика лечения нарушений сердечного ритма, путем проведения физической деструкции очага патологического возбуждения или участков анормального проведения импульса.
Эта операция позволила отказаться от сложных хирургических вмешательств на открытом сердце при лечении множества видов аритмий, в том числе и устойчивых к медикаментозной терапии.
Показания к операции
Радиочастотная катетерная абляция сердца является вариантом выбора при лечении аритмий у пациентов молодого возраста, так как позволяет в относительно короткие сроки не только улучшить самочувствие пациента и качество его жизни, но и уменьшить риски внезапной сердечной смерти и потери трудоспособности.
Патологии, при которых врачи настоятельно рекомендуют проведение РЧА сердца:
РЧА может при жизненной необходимости проводиться даже детям без врожденных пороков развития сердца, начиная с раннего возраста. В этом случае показаниями к назначению операции РЧА будет развитие тахизависимой кардиопатии со снижением насосной функции сердца и отсутствием должного эффекта после применения всех групп антиаритмических препаратов.
Стоит отметить, что при ряде аритмических нарушений радиочастотная абляция сердца рекомендуется и том в случае, если пациент не желает принимать антиаритмические средства пожизненно или плохо их переносит.
Цель операции
Цели, преследуемые при выполнении РЧА сердца, всегда направлены на устранение причины аритмогенеза – патологического проводящего пути или аномально активного участка миокарда. Для этого при абляции сердца выполняется точечное разрушение неправильно функционирующего участка проводящей системы сердца, что может иметь два различных эффекта, каждый из которых оптимален при своей группе патологий сердца. Так при лечении предсердных тахикардий с аномалиями AV-проведения методикой выбора является полная или частичная радиочастотная абляция атриовентрикулярного соединения. В то же время в случае желудочковой тахикардии или наличия обходных путей проведения РЧА будет направлено на разрушение самого патологического участка сердца.
Проведение радиочастотной катетерной абляции сердца позволяет избежать ряда негативных последствий жизни с аритмией, таких как:
Виды РЧА
Так как принцип действия катетерной абляции заключается в разрушении небольшого участка, то все разновидности данной процедуры отличаются по физическому фактору, вызывающему деструкцию:
Однако эффективность, управляемость деструкции и особенности выполнения для этих методик неодинаковы. Сейчас чаще всего применяется именно РЧА, так как именно по этой методике наработано наибольшее количество положительных результатов. Тогда как, например, от абляции постоянным электрическим током большинство кардиохирургов отходят в пользу РЧА сердца и других методик.
Подготовка к операции, необходимые анализы и обследования
Перед операцией при общении с кардиохирургом, который будет проводить радиочастотную абляцию сердца, необходимо четко озвучить список лекарственных препаратов, принимаемых пациентом, и их дозировки. Также важно предоставить врачу информацию о наличии имплантированного кардиостимулятора, аллергических реакций или непереносимости на медикаменты, если они имеют место.
В список обязательных диагностических процедур перед проведением абляции сердца включаются следующие:
Так же при наличии сопутствующей патологии, кроме рутинных методов, могут потребоваться дополнительные анализы и диагностических процедуры. Например, больным с ИБС может быть назначена липидограмма, а пациентам с сахарным диабетом – исследование уровня гликированного гемоглобина. Важно учитывать, что многие пациенты с аритмиями получают антикоагулянтную терапию, поэтому к вышеуказанному может быть добавлено и исследование МНО.
Рекомендуется накануне перед РЧА (не менее 12 часов) не принимать пищу и воду.
Методика проведения операции
При проведении радиочастотной абляции не требуется общая анестезия, поэтому пациенту лишь обезболивают место введения катетерного электрода, а также назначают седативные препараты. Уже в операционной обеспечивается стабильный венозный доступ: он понадобится для введения контрастных веществ, антиаритмиков или других лекарственных средств, необходимость в которых может возникнуть в ходе РЧА сердца.
Главные инструменты бригады электрофизиологов и кардиохирургов – гибкие катетерные электроды. Они вводятся через крупный сосуд, преимущественно доступ проводится через бедренную артерию. Не исключаются и другие варианты введения электродов, например, через подключичную вену или другие сосуды. Радиочастотная абляция выполняется под контролем рентгеноскопии, поэтому пациенту не стоит бояться, что кардиохирурги действуют вслепую.
Обычно операция РЧА проводится в два этапа:
В случае, когда патология (например, фибрилляция предсердий) требует разрушения атриовентрикулярного соединения, то добавляется еще один этап – имплантация кардиостимулятора, так как при такой абляции сердца полностью прекращается проведение импульсов от тканей предсердий к миокарду желудочков.
Электрофизиологическое исследование является составлением своеобразной карты сердца, на которой будут отражаться участки, где происходит патологическое проведение или образование электрических импульсов. Производится эта процедура путем введения специфического контраста и электрической стимуляции участков сердца. Во время этой процедуры обычно индуцируются нарушения ритмичности работы сердца, но в условиях операционной эти аритмии не несут угрозы пациенту.
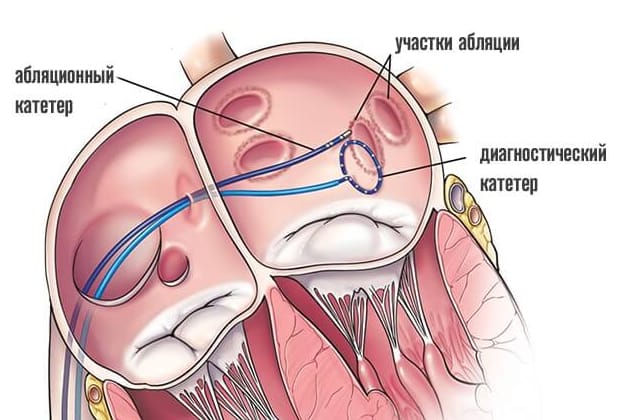
По завершению картирования кардиохирурги вводят через тот же доступ абляционный электрод и приступают к собственно проведению РЧА сердца. Катетерный абляционный электрод устанавливают в проекции патологического участка и точечным воздействием радиочастотных волн производят его разрушение. При наличии крупного очага или нескольких аномальных зон в тканях сердца их деструкция может быть выполнена в ходе одной операции или потребуется повторное проведение РЧА позднее.
После процедуры РЧА при наличии показаний может производиться установка и программирование кардиостимулятора.
Так как во время проведения абляции сердца пациент находится в сознании, то это иногда сопряжено с некоторым дискомфортом. Поэтому при появлении любых неприятных ощущений желательно сообщать врачу. В то же время не стоит бояться этого вмешательства, ведь практически все манипуляции с электродами для больного безболезненны.
Количество времени, затрачиваемое на проведение радиочастотной абляции, колеблется в диапазоне от 3 до 7 часов.
Описание послеоперационного периода и реабилитации
Одним из наиболее значимых преимуществ РЧА по сравнению с операциями на открытом сердце – является малая травматичность и быстрое восстановление. В то время как больной после стернотомии будет ощущать боль в области грудины, месяцами носить специальный бандаж, а также ограничивать свои нагрузки, пациент после РЧА уже через пару недель сможет вернуться к своему обычному ритму жизни, который уже не будет обременен аритмией.
Непосредственно из операционной пациент переводится в отделение интенсивной терапии, где и проводит первые сутки после РЧА. Здесь проводится постоянный контроль за сердечным ритмом и артериальным давлением. Для предупреждения кровотечения из места введения абляционного катетера рекомендуется лежать в первые 4-5 часов после операции.
При отсутствии осложнений покинуть клинику, в которой проводилась абляция сердца, пациент сможет уже на следующий день.
Возможные осложнения при РЧА
Такое вмешательство, как абляция сердца, имеет очень низкий риск возникновения серьезных осложнений, но не исключает их совсем. Наиболее часто пациенты сталкиваются с возникновением гематомы в месте введения электродов, однако они обычно не требуют какого-либо специфического лечения и в течение нескольких недель проходят самостоятельно.
Реже встречаются более серьезные осложнения:
Риск смерти при проведении данной операции обычно составляет около 0,2% и менее.
Результативность после операции РЧА будет зависеть от типа аритмии, анатомических особенностей сердца пациента и наличия сопутствующей патологии внутренних органов в целом и сердца в частности. Процент успешных РЧА колеблется в пределах от 75% до 95%, например, при лечении суправентрикулярных аритмий он составляет около 96%. Частота осложнений при выполнении абляции сердца встречается не чаще, чем в 1,5-2%.
Иногда после удачно проведенной первой операции РЧА со временем формируются новые аномальные участки, что связано с особенностями электрофизиологии сердца конкретного пациента, в таких клинических ситуациях также может потребоваться повторная абляция.
В подавляющем большинстве случаев отзывы пациентов о качестве жизни после РЧА положительные. Они могут заниматься теми делами, доступ к которым ранее был закрыт из-за риска возникновения аритмии. Пациенты могут заниматься спортом, женщины фертильного возраста безопасно выносить и даже самостоятельно родить ребенка. Существенным плюсом является и то, что при ряде патологий после РЧА сердца не требуется продолжать постоянный прием медикаментов.
Выполнение радиочастотной абляции требует высокотехнологичного оборудования и наличия квалифицированных специалистов, поэтому еще не проводится повсеместно. Обычно клиники располагающие данными ресурсами есть в крупных городах, а в Санкт-Петербурге и Москве их даже несколько.
Стоимость радиочастотной абляции сердца рассчитывается индивидуально для каждого пациента и может значительно варьировать из-за разных объемов вмешательства, необходимости имплантации стимулятора, а также уровня клиники, в которой проводится операция. Средняя цена составляет от 150 тыс. руб.
Следует отметить, что в РФ существуют квоты на бесплатное проведение РЧА сердца.
Фибрилляция предсердий (мерцательная аритмия)
Тел.: 8-800-25-03-03-2
(бесплатно для звонков из регионов России)
Санкт-Петербург, наб. реки Фонтанки, д. 154
Тел.: +7 (812) 676-25-25
Санкт-Петербург, В.О., Кадетская линия, д. 13-15
Тел.: +7 (812) 676-25-25
Санкт-Петербург, ул. Циолковского, д.3
Тел.: +7 (812) 676-25-10
Это самая распространенная в мире аритмия. По расчетам, фибрилляцией предсердий страдают до 3% взрослого населения планеты. С возрастом распространенность фибрилляции предсердий увеличивается и среди лиц старше 60 лет может достигать 60%. Заболевание вызывает снижение качества жизни из-за повторяющихся приступов сердцебиения и связано с повышенной летальностью.
Разобщенность работы предсердий и желудочков при фибрилляции предсердий ведет к снижению сердечного выброса на 20-30% из-за отсутствия предсердного вклада в сердечный выброс и неполноценного наполнения кровью левого желудочка. Таким образом, длительно существующая фибрилляция предсердий приводит к расширению полостей сердца, выраженному снижению насосной функции сердца, возникновению недостаточности митрального и трикуспидального клапанов, что ведёт к нарастанию сердечной недостаточности.
Одним из наиболее серьезных осложнений фибрилляции предсердий является инсульт. Это связано с тем, что при мерцательной аритмии в сердце возникают крайне благоприятные условиях для формирования тромбов: предсердия перестают нормально сокращаться, что приводит, в свою очередь, к застою крови и тромбообразованию в сердце. С током крови тромбы покидают сердце и способны заблокировать кровоток в артериях головного мозга или других органов.
Фибрилляция предсердий повышает риск развития инсульта в 5 раз, а среди пациентов с нарушением функции клапанов сердца – в 20 раз, в срав-нении с пациентами, не имеющими аритмии.
Причины фибрилляции предсердий
Симптомы фибрилляции предсердий
Наиболее распространёнными симптомами фибрилляции предсердий являются:
Нередко мерцательная аритмия протекает бессимптомно и выявляется случайно на ЭКГ или во время холтеровского мониторирования.
Классификация фибрилляции предсердий (ESCGuidlines):
Распространенность мерцательной аритмии составляет 6% у людей пожилого и старческого возраста и около 2% среди всей популяции. У 6 — 10% пациентов с ИБС заболевание осложняется фибрилляцией предсердий, а у больных с митральным пороком сердца, нуждающихся в оперативном лечении, мерцательная аритмия развивается в 60-80% случаев. Наблюдения свидетельствуют о значительном увеличении частоты развития данной аритмии.
У пациентов с фибрилляцией предсердий летальность примерно в 2 раза выше, чем у больных с синусовым ритмом. Диссоциация работы предсердий и желудочков ведет к снижению сердечного выброса на 20-30% из-за отсутствия предсердного вклада в сердечный выброс, а также неполноценного наполнения кровью левого желудочка. Таким образом, длительно существующая фибрилляция предсердий приводит к развитию дилатационной кардиомиопатии, которая сопровождается расширением полостей сердца, выраженной систолической дисфункцией левого желудочка (снижение фракции выброса), возникновением митральной и трикуспидальной регургитации (обратный заброс крови), что ведёт к нарастанию сердечной недостаточности.
Наличие фибрилляции предсердий ведет к застою крови и тромбообразованию в ушке левого предсердия с высоким риском закупорки артерий головного мозга,магистральных артерий верхних и нижних конечностей (большой круг кровообращения), и сосудов кровоснабжающих внутренние органы. Каждый шестой инсульт происходит у больного с мерцательной аритмией. Риск возникновения такого осложнения у больных с фибрилляцией предсердий в 5 — 7 раз выше, чем у людей без аритмии. У больных с пороками сердца ревматической этиологии, осложненными фибрилляцией предсердий, риск развития острого нарушения мозгового крообращения (ОНМК) в 17 раз выше, чем у пациентов без мерцательной аритмии.
Основным методом диагностики мерцательной аритмии является электрокардиография (ЭКГ) и холтеровское мониторирование – непрерывная длительная (в течение 1 – 7 суток) запись ЭКГ.
В случае подтверждения диагноза ФП и определения показаний к эндоваскулярной катетерной аблации ФП пациенту проводится электрофизиологическое исследование (ЭФИ) с выявлением зон эктопических очагов и построением карты этих зон.
Лечение
1. Консервативное лечение фибрилляции предсердий (мерцательной аритмии)
Мерцательная аритмия является фактором риска ишемического инсульта, развивающегося в результате формирования тромбов в полости левого предсердия. Первоочередными средствами при лечении мерцательной аритмии являются препараты, предотвращающие тромбообразование. Их назначает врач, т.к. требуется контроль за системой свертывания крови. Эти средства показаны практически всем пациентам, которые страдают мерцательной аритмией независимо от того, постоянно присутствует аритмия или возникает приступами (пароксизмальная форма аритмии). Риск инсульта одинаков как при наличии хронической формы аритмии, так и при пароксизмальной форме аритмии.
У пациентов с пароксизмальной формой мерцательной аритмии решается вопрос о профилактике возникновения приступов аритмии. Если приступ возник впервые, антиаритмические препараты не назначаются. Могут быть рекомендованы препараты для контроля частоты сердечных сокращений и улучшения переносимости повторных пароксизмов нарушений ритма. Антиаритмические средства также не назначаются, если приступы аритмии у пациента протекают бессимптомно и не снижают его качество жизни. При рецидиве нарушений ритма и ухудшении переносимости пароксизмов кардиолог-аритмолог совместно с пациентом решает вопрос о назначении антиаритмических препаратов или хирургическом лечении аритмии (катетерной абляции).
При развитии затяжного приступа мерцательной аритмии, который не прошел самостоятельно, необходимо обратиться к специалисту кардиологу-аритмологу, который выберет наиболее подходящий для пациента метод купирования аритмии. Отработана методика медикаментозного восстановления нормального сердечного ритма, а также процедура восстановления ритма методом электрической кардиоверсии. Для восстановления ритма необходима определенная медикаментозная подготовка, схему которой определит врач, исходя из индивидуальных особенностей течения заболевания. С появлением новейших высокоэффективных антиаритмических средств предпочтение отдается медикаментозному восстановлению ритма.
При трансформации пароксизмальной формы мерцательной аритмии в хроническую основной задачей является контроль частоты сердечных сокращений. При наличии тахисистолии (высокой частоты сердечных сокращений) назначаются средства, урежающие частоту сокращений сердца, первоочередными из которых являются бета-адреноблокаторы. Неотъемлемой частью терапии мерцательной аритмии сердца является лечение заболевания, спровоцировавшего нарушение ритма – ишемической болезни сердца, сердечной недостаточности, артериальной гипертензии, нарушений в работе щитовидной железы и других.
2. Радиочастотная катетерная абляция
При возникновении симптомных пароксизмов фибрилляции предсердий по современным рекомендациям хирургическое лечение (катетерная абляция) может быть предложено пациентам еще до назначения антиаритмических препаратов как альтернатива медикаментозному лечению.
Эффективность катетерной абляции фибрилляции предсердий в большинстве мировых центров составляет 60-80%. Эффективность вмешательства значительно повышается при устранении факторов, способствующих развитию аритмии, таких как повышенное артериальное давление, избыточная масса тела, употребление алкоголя и т.д.
Во время процедуры в сердце через крупные сосуды (подключичная и бедренная вены) проводятся специальные катетеры, через которые подается радиочастотный ток, воздействующий на источник аритмии.
Операция электрофизиологически обоснована и анатомически ориентирована. Основана на теории множественных кругов macro re-entry (циркуляции импульса), формирующихся вокруг анатомических образований: устьев легочных вен и коронарного синуса, верхней и нижней полых вен, ушек левого и правого предсердий, отверстий атриовентрикулярных клапанов. Операция предполагает изоляцию этих образований и прерывание путей проведения.
Процедура выполняется под рентгеновским контролем. Вмешательство проводится под внутривенной (общей) анестезией. Продолжительность процедуры составляет 2-3 часа в зависимости от клинической ситуации.
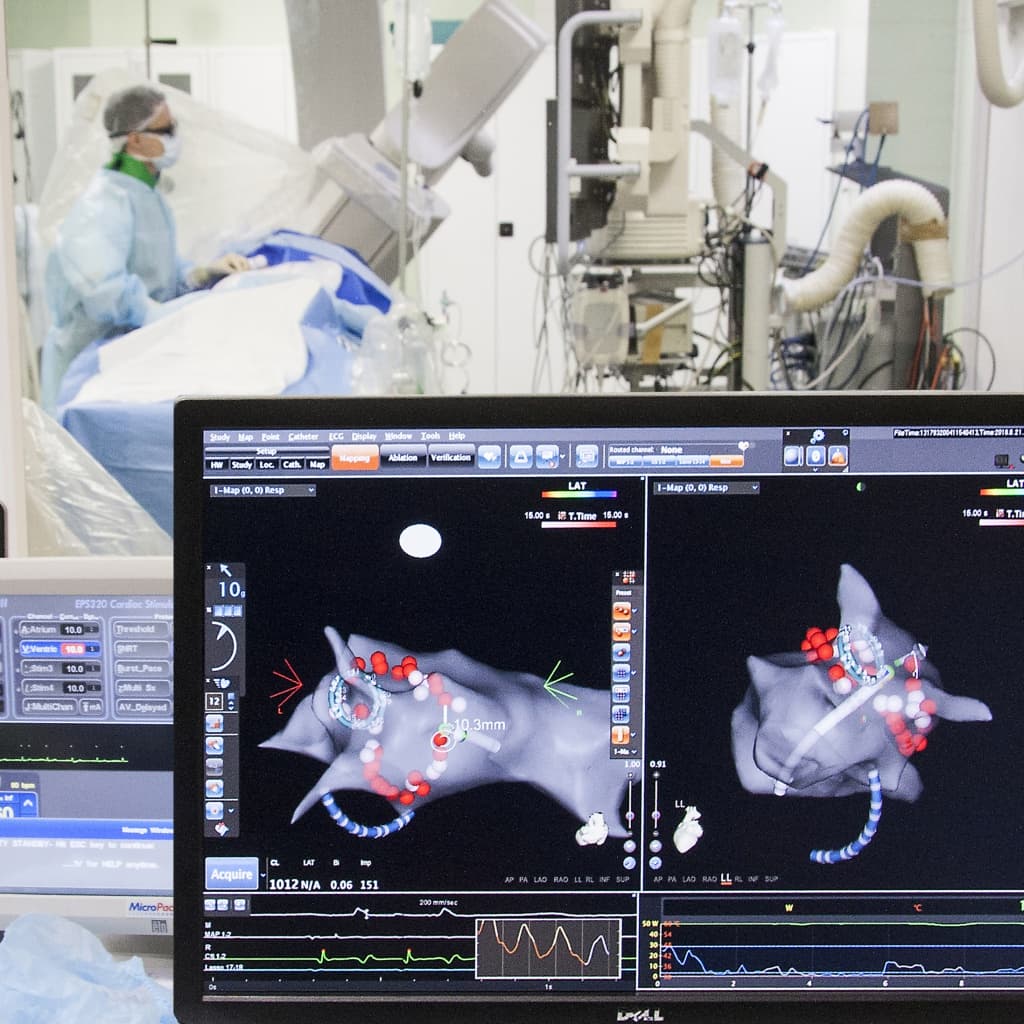
В послеоперационном периоде в течение 3 месяцев пациентам показано применение препаратов, препятствующих образованию тромбов, для профилактики ишемических инсультов и антриаритмических средств. Необходимость дальнейшего медикаментозного лечения определяется лечащим врачом-аритмологом.
Однако, проведение катетерной абляции фибрилляции предсердий может быть выполнено не всегда. Процедура противопоказана при наличии тромбов в полостях сердца, так как это способствует возникновению ишемического инсульта.
Для определения показаний и противопоказаний к проведению хирургического лечения необходимо обратиться к врачу аритмологу.
С октября 2015 года в Клинике высоких медицинских технологий им. Н.И. Пирогова в отделении сердечно-сосудистой хирургии выполняется радиочастотная катетерная абляция фибрилляции предсердий.