Публикации в СМИ
Беременность многоплодная
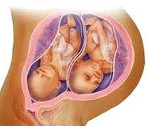
Многоплодная беременность (многоплодие) — беременность с развитием двух или более эмбрионов (плодов). Многоплодные роды — роды, закончившиеся рождением более одного ребёнка. Близнецы — дети, родившиеся от многоплодной беременности. Частота рождения близнецов — 0,4–1,6%, среди них преобладают мальчики.
• Многоплодная беременность может возникать в результате оплодотворения двух и более одновременно созревших яйцеклеток, а также при развитии двух или более эмбрионов из одной оплодотворённой яйцеклетки (полиэмбриония).
• Многоплодная беременность чаще возникает у женщин старшего возраста и при аномалиях развития матки (раздвоение матки). Часто многоплодная беременность возникает после стимуляции овуляции.
• Близнецов из разных яйцеклеток называют двуяйцовыми (многояйцовыми), возникших из одной — однояйцовыми •• Тройни могут быть однояйцовые, разнояйцовые, а также возможно появление двух однояйцовых и одного одиночного плода •• Четверни могут быть однояйцовыми, разнояйцовыми, двумя двойнями, тройней с одним одиночным плодом.
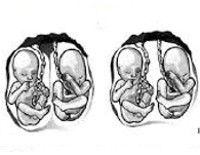
• Двуяйцовая двойня •• Оплодотворённые яйцеклетки развиваются независимо друг от друга. После имплантации у каждого эмбриона образуются свой амнион и свой хорион; в дальнейшем каждый близнец имеет свою плаценту, системы кровообращения раздельны •• Если имплантация яйцеклеток произошла вдали друг от друга, края плацент не соприкасаются; каждый эмбрион, кроме хориона и амниона, имеет свою капсульную оболочку •• При имплантации на близком расстоянии эмбрионы имеют общую децидуальную оболочку. Края обеих плацент соприкасаются. Перегородка между двумя плодными мешками состоит из четырёх оболочек: двух водных и двух ворсистых. Каждая плацента имеет самостоятельную сосудистую сеть. Иногда между сосудами плацент образуются анастомозы, что может быть причиной неравномерного кровоснабжения близнецов и неодинакового их развития •• Двуяйцовые двойни могут быть однополыми и разнополыми. Группа крови у них может быть одинаковой или различной.
• Однояйцовая двойня •• Однояйцовые близнецы имеют одну плаценту, капсулярная и ворсистая оболочки у них общие; сосуды близнецов сообщаются многочисленными анастомозами. Как правило, перегородка между плодными мешками состоит из двух водных оболочек, т.е. каждый из близнецов имеет собственную оболочку (биамниотическая двойня). Реже водная оболочка бывает общей (моноамниотическая двойня), в этом случае возможно сращение близнецов •• Однояйцовые близнецы гено- и фенотипически идентичны.
Течение многоплодной беременности
• При многоплодной беременности в отличие от нормально протекающей одноплодной беременности раньше появляются утомляемость, одышка, учащение мочеиспускания и запоры.
• Чаще возникают осложнения: •• токсикоз •• расширение вен нижних конечностей •• многоводие одного из плодов •• преждевременное прерывание многоплодной беременности •• низкая масса тела новорождённых; разница в массе тела близнецов от 200–300 г до 1 кг и больше •• функциональная незрелость плода, чаще возникающая при тройне, четверне и т.д. •• внутриутробная гибель одного плода (синдром «исчезновения двойни»).
• Положение плодов в полости матки •• 2 варианта: оба плода находятся в продольном положении в одинаковом предлежании (головное или тазовое), либо один плод предлежит головкой, другой — тазовым концом •• При продольном положении один плод может заслонять другой, находясь впереди него, что затрудняет диагностику •• Продольное положение одного плода при поперечном положении другого наблюдают редко, реже всего оба плода находятся в поперечном положении.
Диагностика
• Увеличение матки происходит быстрее, и её величина не соответствует сроку беременности. Непостоянные и недостаточно достоверные признаки •• Если близнецы находятся в продольном положении, то на передней поверхности матки образуется продольное углубление; при поперечном положении обоих плодов углубление расположено горизонтально •• Матка принимает седловидную форму (её углы выпячиваются, в области дна образуется углубление).
• Небольшие размеры предлежащей части по сравнению с объёмом матки.
• Определение крупных частей плода в разных отделах живота.
• Определение в матке трёх и более крупных частей плода при акушерском исследовании (например, двух головок и одного тазового конца).
• Два пункта отчётливого сердцебиения плода в разных местах матки с зоной молчания между ними, причём разница ЧСС не менее 10 ударов.
• УЗИ позволяет диагностировать многоплодную беременность, начиная с первой половины беременности.
Течение родов может быть нормальным, но осложнения возникают значительно чаще, чем при одноплодной беременности, — многоплодную беременность и роды относят к состояниям, пограничным между физиологическими и патологическими.
• Нормальное течение •• Раскрытие зева, разрыв одного плодного пузыря и рождение первого плода •• Пауза в родовой деятельности (15–30 мин). Происходит усиление ретракции мышц матки, и матка приспосабливается к уменьшенному размеру •• Возобновление родовой деятельности, разрыв второго плодного пузыря и рождение второго плода •• Рождение последа обоих плодов.
• Осложнения •• Преждевременные роды с осложнениями (преждевременное отхождение околоплодных вод, неправильное положение плода, аномалии родовой деятельности, кровотечение и др.) •• Преждевременное отхождение околоплодных вод первого плода, приводящее к замедлению сглаживания шейки матки и раскрытия зева; сопровождается слабостью родовой деятельности •• Слабость родовых сил из-за перерастяжения мышц матки, выключения из сокращения участка миометрия, в котором расположены две плаценты •• В связи со слабостью родовой деятельности период раскрытия затягивается, роженица утомляется, что ещё больше угнетает родовую деятельность. Нередко затягивается также период изгнания •• Преждевременная отслойка плаценты одного из близнецов (или общей плаценты) после рождения первого ребёнка. Возникает сильное кровотечение и асфиксия неродившегося плода •• Изменение положения плода в матке при плохой ретракции мускулатуры после рождения первого плода. При переходе в поперечное положение роды без применения акушерских операций невозможны •• Сцепление близнецов (коллизия) возникает при одновременном вступлении в таз головок обоих близнецов, когда первый ребёнок рождается в тазовом предлежании, а второй — в головном. Возможны и другие варианты •• Мертворождение •• Кровотечение в последовом периоде может возникнуть из-за неполной отслойки плаценты или задержки в матке отслоившейся плаценты вследствие недостаточной сократительной способности перерастянутой матки •• Замедленная инволюция матки в послеродовом периоде •• Послеродовые заболевания вследствие замедленной инволюции, осложнений, хирургических вмешательств.
Ведение родов
• Тщательное наблюдение за состоянием роженицы и плодов, динамикой родов, функциями мочевого пузыря и кишечника.
• Медикаментозная стимуляция при слабости родовой деятельности.
• Профилактика асфиксии плода: мезодиаэтилэтилендибензолсульфоната дикалия дигидрат (2–4 мл 1% р-ра в 20–40 мл 20% р-ра глюкозы в/в); ингаляция увлажнённого кислорода, кокарбоксилаза (50–100 мг в/м), нифедипин по 10 мг внутрь трижды через 15 мин, димеракоптопропансульфонат натрия 5% р-р 1 мл на 10 кг массы тела роженицы с сочетании с 5% р-ром аскорбиновой кислоты в/м или в/в. Одновременно в/м вводят 2 мл 10% р-ра токоферола.
• Тщательная перевязка материнского конца пуповины после рождения первого плода. При однояйцовой двойне возможна внутриутробная гибель второго плода из-за кровотечения из культи пуповины.
• После рождения первого плода проводят наружное исследование, выясняют положение второго плода, а также характеристики сердцебиения плода.
• Если второй плод не рождается в течение 30 мин, необходимо вскрытие второго плодного пузыря.
• При поперечном положении второго плода проводят классический поворот плода на ножку и извлекают его из родовых путей.
• При асфиксии плода или кровотечении показаны немедленный поворот и извлечение плода (если головка находится высоко) или наложение акушерских щипцов (если головка находится в полости или выходе таза).
• При тазовом предлежании извлекают плод за ножку или паховый сгиб.
• В последовом периоде вводят в/м 1 мл метилэргометрина или в/в капельно окситоцин для профилактики кровотечения. При возникновении кровотечения послед удаляют наружными приёмами или рукой, введённой в полость матки.
• В послеродовом периоде показано тщательное наблюдение за состоянием родильницы, сокращением матки и количеством теряемой крови.
• Тщательный контроль и уход за близнецами.
МКБ-10 • O30 Многоплодная беременность
Беременность двойней: чего ожидать будущей маме?
При вынашивании двойни беременность является многоплодной, при этом дети развиваются одновременно. Статистика многоплодной беременности — один случай на 80 (до 2%). В настоящее время тенденция к рождению двойни увеличивается из-за повышения возрастного порога для рожающих женщин.
Стаж работы 28 лет.
Близнецы рождаются друг за другом в одних родах. Временной промежуток между появлением двойни на свет непродолжительный.
Если оба плода образуются из одной оплодотворенной яйцеклетки, то они моно- или гомозиготные, однояйцевые, идентичные. Такая двойня имеет один пол, одинаковый генотип, внешнее сходство, похожий характер и привычки. Многие монозиготные малыши зеркальные. Например, один — правша, другой — левша, имеются родинки на разных сторонах тела. Иногда даже органы расположены зеркально. По определенным характеристикам сходятся отпечатки пальцев. Приобретение зеркальности зависит от того, когда произошло разделение зиготы: чем позже, тем большая вероятность.
Гетерозиготная двойня появляется при оплодотворении двух женских половых гамет двумя мужскими. Изредка разнояйцовые близнецы могут родиться от разных мужчин. Генотипы детей разные, внешность несхожая, пол может быть любой. Беременности гетерозиготной двойней регистрируются чаще.

Факторы предрасположенности
Наступлению беременности двойней могут способствовать:

Признаки
Беременность двойней проходит немного тяжелее одноплодной.
Проявлениями могут быть:
В I триместре при вынашивании одного малыша прибавляется до двух килограммов, при беременности двойней – около четырех. Это происходит не только за счет усиленного аппетита, но и благодаря существенному увеличению количества циркулирующей крови. На последних сроках разница должна быть не больше 3,5 кг. Многое зависит от изначальных физических данных, питания и активности во время беременности.
Чем выше исходная ИМТ, тем меньше должна составлять общая прибавка килограммов к концу срока беременности двойней:
Для расчетов можно воспользоваться калькулятором веса, куда внести свои показатели и наличие двойни.
Обследование
Беременность двойней подтверждается с помощью ультразвукового исследования уже на 5-7-недельном этапе гестации. Разнояйцовые плоды обычно определяются раньше, чем однояйцевые. Врачи должны предупредить семейную пару, что чрезвычайно редко, но все же встречается такой феномен, как синдром скрытого близнеца (ишиопаг) — один более развитый зародыш поглощает другого. Тогда, при следующих диагностических процедурах на экранах УЗ-монитора отображается одноплодная беременность. Также при неполном разделении возможно присоединение организмов двойни друг к другу (сиамские близнецы). Современные методы диагностики позволяют максимально точно установить факт беременности двойней. Но будущая мать должна знать о рисках, связанных с такой гестацией. Благодаря Доплер-системе, исследующей кровоток, опытный диагност определяет биение сразу двух сердечек.
Особенности родовспоможения
В половине случаев роды с беременностью двойней происходят преждевременно, примерно на 3-6 недель раньше предполагаемой даты. Беспокоиться по этому поводу не нужно. В таком внутриутробном возрасте дети зрелые, готовые к жизни вне утробы, нормально приспосабливаются к внешней среде. Средний срок для рождения – 35-36 неделя, очень редко мамы дохаживают до 38-40-й. Беременным с двойней необходима заблаговременная госпитализация, минимум за 14 суток. Детям, рожденным преждевременно, требуется реанимация, профессиональный уход. Способ родоразрешения выбирается акушером в зависимости от предлежания, количества амниотической жидкости, возможной гипоксии.
Мнение врача
Врач акушер-гинеколог, к.м.н
При беременности двойней рожать самостоятельно разрешается, если гестация протекала удовлетворительно, роженица здорова, начинающаяся родовая деятельность регулярна, а у обоих малышей – головное предлежание.
Осложнения
Чтобы избежать вероятные неприятные последствия во время беременности двойней нужно быть внимательной к ощущениям, изменению психологического и физического состояния, вовремя посещать гинеколога, прислушиваться к его советам.
Возможные осложнения многоплодной беременности:
Существует опасность для здоровья самой матери, поскольку ей приходится выдерживать двойные нагрузки.
Развитие близнецов по неделям
При беременности двойней дети развиваются внутриутробно интенсивнее:
| Недели | Характеристики |
| 4-6 | Формируются внутренние органы, головной мозг. У матери – первые симптомы беременности (слабость, тошнота, головокружение). Установление двойни на ультрасонографии |
| 7-8 | Рост эмбрионов – до 40 мм. На УЗИ визуализируется головка, ручки, ножки. Повышенная угроза выкидыша. У беременной учащенное мочеиспускание, склонность к запорам |
| 9-10 | Сформированы органы, но еще отсутствуют пропорции у туловища (большая голова, маленькое тело). Можно рассмотреть лица. На этом этапе беременности будущей маме нужно минимизировать сексуальную активность. Налаживается мочеиспускание и дефекация |
| 11-12 | Плоды подросли до 6 см, на ультразвуке видны зубы, ногти. Сердца у двойни четырехкамерные. Риск прерывания снижается. |
| 12-14 | Малыши весят до 35 гр., кожные покровы прозрачны, покрыты первородным пушком. Появление рефлексов: сосательного, сжимающего. Быстрое увеличение матки, возможна болезненность. |
| 15-16 | Эмбриональная поза, почти постоянный сон. Появляется мимика, пропорциональность конечностей. Плановая ультразвуковая диагностика беременности II триместра (16-22 неделя) |
| 17-18 | Шевеления. Растущий живот, дискомфорт при выборе позы, возникновение растяжек, усиление аппетита. При беременности двойней на этом сроке желательно ношение бандажа для профилактики растягивания кожи и удобства при хождении |
| 19-20 | Вес 300 гр., рост до 25 см. функционирует мочевыводящая система, кишечник. Реакция на звуковые раздражители. Толчки выраженные. |
| 21-22 | Масса до 400 гр., длина около 27 см. Двойня хорошо открывает глаза, отлично слышит. Беременная быстро прибавляет килограммы. |
| 23-24 | Сформированы носики, очертания ресниц и бровей, волосы на теле. Созрели легкие. У женщины отечность голеней, боль в пояснице, варикоз, разрушение зубов. |
| 25-26 | Двойня жизнеспособна, доросла до 35 см., весит около килограмма. |
| 31-32 | Близнецы выросли до 40 см, масса около полутора кг, заняли предродовую позицию. Тела выравниваются по пропорциям. Сон цикличен, у каждого свой цикл. Заработала поджелудочная железа. Проводится последняя плановая предродовая ультрасонография. |
| 33-34 | Беременность двойней предполагает усиленные нагрузки, особенно на ноги. Поскольку к этому периоду каждый ребенок достигает примерно 2-х кг, а в длине – до 43-45 см., приобретает вид новорожденного. |
| 35-36 | Каждый из двойни меньше по размерам, чем единственный ребенок. На протяжении всей беременности женщина набирает до 20 кг, недобор может повлиять негативно на внутриутробное развитие. На этой стадии нужно готовиться к родам. |
Рекомендации
Во время беременности нужно чутко относиться ко всем проявлениям, а с двойней — в особенности. Но излишне напрягаться не нужно, иначе можно «заработать» невроз, а стрессы и отрицательные эмоции плохо сказываются на протекании беременности. Если утомление и волнение выражены сильнее обычного, может понадобиться постельный режим. При угрозах прерывания будет предложено лечь на «сохранение».
То, что рекомендует врач, нельзя при беременности игнорировать тем более если ожидается двойня:
Особое внимание нужно уделить питанию. При вынашивании двойни женскому организму нужно больше полезных веществ, белков, жиров, углеводов. Но это не означает, что нужно потреблять удвоенное количество пищи, просто она должна быть качественнее и потребуется режим.
Суточная потребность в калориях при ношении двойни – до 3500. Для сравнения беременной с единственным ребенком нужно 3000 ккал, с тройняшками – около 4500. Чтобы легче было дышать и переполненный желудок не подпирал диафрагму, порции должны быть маленькими, но частотность приема нужно увеличить, чтобы поступало достаточно минералов.
Советы медиков по питанию во время беременности
Некачественная еда может осложнить ход беременности, даже привести к выкидышу. Поэтому врачи дополнительно прописывают поливитамины. Через 2-3 месяца после зачатия назначается фолиевая кислота, препараты, содержащие железо. В клинике репродукции «АльтраВита» гинекологи имеют богатый опыт успешного ведения многоплодной беременности. Женщины, вынашивающие двойню, могут пройти в медцентре комплексную диагностику, проконсультироваться у терапевта, эндокринолога, диетолога, психолога. Беременная может связаться с лечащим врачом в любой момент и получить высококвалифицированную помощь.
Данная статья не может быть использована для постановки диагноза, назначения лечения и не заменяет прием врача.
Многоплодная беременность
Многоплодная беременность — это вынашивание беременной женщиной двух и более плодов. Отличается от одноплодной более быстрым увеличением объема живота (начиная со 2 триместра гестации), ускоренным приростом массы тела, высоким стоянием маточного дна, интенсивным шевелением в разных частях матки, прощупыванием множества мелких частей, 3-х и более крупных частей, появлением специфических внешних признаков (борозды между близнецами на передней стенке живота, седловидности матки). Диагностируется с помощью УЗИ, определения уровней АФП, ХГЧ. При сопровождении требует более тщательного наблюдения. Чаще завершается оперативным родоразрешением.
МКБ-10
Общие сведения
Частота многоплодных беременностей в разных регионах составляет от 1 до 2%, при этом распространенность монозиготных двоен остается относительной стабильной (0,35-0,5%), а дизиготных имеет тенденцию к увеличению, что связано с более частым применением репродуктивных технологий (ЭКО, индуцирования зачатия). За последние 20 лет многоплодные гестации в развитых странах регистрируются вдвое чаще (1:50 против 1:101 в конце прошлого века). Частота рождения двоен составляет 1 на 87 родов, троен — 1 на 6 400, четырех плодов и более — 1 на 51 000. Вероятность множественного зачатия увеличивается с возрастом женщины и зависит от расовой принадлежности (многоплодие чаще наблюдается у африканских народностей и очень редко у азиатов).
Причины многоплодия
Развитие в матке двух и больше плодов становится результатом оплодотворения нескольких яйцеклеток либо деления зародыша на ранних этапах развития (обычно на стадиях зиготы, морулы, бластулы). Причины возникновения многоплодных однояйцевых беременностей пока изучены недостаточно. Разнояйцевые гестации, согласно наблюдениям специалистов в сфере акушерства, связаны с воздействием следующих факторов:
У части пациенток овуляция сохраняется после наступления беременности, поэтому при незащищенном сексе возможна суперфетация — оплодотворение яйцеклетки со следующего овуляторного цикла. Вероятность возникновение многоплодной дизиготной гестации повышается у пациенток с аномалиями развития репродуктивных органов (двурогой или седловидной маткой, наличием внутриматочной перегородки). В таких случаях двум оплодотворенным яйцеклеткам проще имплантироваться в эндометрий, не конкурируя между собой. Риск множественного зачатия увеличен в 10-20 раз у женщин, принимавших химио- и лучевую терапию по поводу лимфогранулематоза, что, вероятно, связано с суперовуляцией при восстановлении менструальной функции.
Патогенез
Механизм развития многоплодной беременности зависит от ее варианта. При вынашивании разнояйцевых близнецов каждая из зигот развивается самостоятельно и отдельно имплантируется в стенку матки, формируя собственную плаценту и плодные оболочки. Если многоплодная гестация является однояйцевой, в ее развитии важную роль играет время деления оплодотворенной яйцеклетки. При раздвоении зиготы в течение 0-72 часов после зачатия плацентация является такой же, как у двуяйцевых близнецов, — бихориально-биамниальной. Такой вариант многоплодной монозиготной беременности наблюдается в четверти случаев.
У 70% беременных деление эмбриона происходит на 4-8-е сутки гестации после нидации и формирования хориона, в результате каждый из плодов имеет собственные оболочки, но развивается на общей хориальной площадке. В 5% монозиготных беременностей эмбрион делится после формирования хориона и амниона (на 9-13-е сутки). В результате плоды растут в общей оболочке и получают питание от единой плаценты. Расщепление зародыша после 13-го дня развития обычно бывает неполным (сросшиеся или сиамские близнецы). В редких случаях в матке развиваются одновременно моно- и дизиготные двойни.
Классификация
Систематизация форм многоплодия проводится с учетом критериев зиготности и типа плацентации. Такой подход позволяет наиболее полно оценить возможные факторы риска и выработать оптимальную тактику ведения беременности. В зависимости от количества оплодотворенных яйцеклеток, из которых начали развиваться близнецы, акушеры-гинекологи различают:
По типу хориальности различают бихориально-биамниальную и монохориальную плацентацию, наблюдаемые соответственно в 80% и 20% многоплодных гестаций. Две плаценты могут быть разделенными (при наличии расстояния между имплантированными эмбрионами) и слившимися (при формировании общей децидуальной оболочки у имплатировавшихся рядом зародышей). Все дизиготные беременности являются бихориально-биамниальными. При монохориальных гестациях плоды имеют единую плаценту. Такое многоплодие бывает монохориально-биамниальным (с отдельными плодными оболочками каждого эмбриона) и монохориально-моноамниальным (с общим амнионом).
Симптомы многоплодия
В I триместре гестационного срока патогномоничные признаки, свидетельствующих о наличии в матке нескольких плодов, обычно не определяются. Начиная с середины II триместра, женщина зачастую отмечает быстрое (скачкообразное) увеличение объема живота и значительный прирост веса, превышающий гестационную норму. На более поздних стадиях шевеления могут ощущаться одновременно в разных участках матки, пальпаторно определяются 3 и больше крупных плодных частей (головок, тазовых концов), в различных местах живота хорошо прощупываются ручки, ножки. В III триместре на брюшной стенке может появиться продольная, косая или поперечная борозда между плодами. Иногда форма растущей матки становится седловидной с выпячиванием углов и углубленным дном.
Осложнения
Из-за частого осложненного течения многоплодная беременность отнесена к категории патологических. Чаще всего она осложняется у первородящих с индуцированным зачатием: в 1 триместре расстройства выявляются у 94% беременных, во 2-м — у 69%, в 3-м — практически у всех наблюдаемых женщин. При близнецовых гестациях сильнее проявляется ранний токсикоз, из-за ускоренного потребления запасов железа раньше возникает и быстрее нарастает анемия, чаще диагностируются гестозы, в том числе преэклампсия и эклампсия, гестационные диабет и гипертония, холестаз беременных, пиелонефрит, запоры, варикоз.
Близнецовость — значимый фактор риска преждевременного прерывания гестации. Риск самопроизвольных выкидышей при многоплодии удваивается. Из-за перерастяжения маточной стенки и возникновения истмико-цервикальной недостаточности у 37-50% пациенток схватки начинаются раньше: при вынашивании двойни роды обычно проходят на 35-36 неделях, тройни — на 33-й, четверни — на 29-й. В 25% случаев преждевременно разрываются оболочки и изливается амниотическая жидкость, после чего могут выпасть пуповина, мелкие плодные части. Чаще преждевременно отслаивается плацента, нарушается сократительная активности миометрия, травмируются мягкие ткани родовых путей. У 20% родильниц возникают кровотечения. После родов возможна субинволюция матки.
5-8% многоплодные гестаций осложняются гидроамнионом (многоводием), в 7-8 раз возрастает риск оболочечного прикрепления и предлежания пуповины, у 25% плодов выявляется обвитие пуповиной. Внутриутробная задержка развития определяется у 70% близнецов. Из-за более частого развития фетоплацентарной недостаточности и преждевременного начала родов свыше 55% детей рождаются с весом до 2500 г, утраиваются показатели перинатальной заболеваемости и смертности. В 5,5% беременностей плоды располагаются продольно-поперечно, в 0,5% — в поперечно-поперечно. Быстрое послеродовое сокращение матки способствует переходу оставшегося близнеца из продольной позиции в поперечную.
У новорожденных чаще выявляются врождённые дефекты (сращивания между собой, последствия синдрома акардии, гидроцефалия, кардиальные пороки, асимметричный череп, деформированные стопы, вывих бедра и др.), возникают респираторный дистресс-синдром, некротический энтероколит, септические расстройства, внутричерепные гематомы, в 6-7 раз повышается заболеваемость ДЦП. Специфическими последствиями многоплодных гестаций считаются фето-фетальный трансфузионный синдром, редукция одного из близнецов, переплетение пуповин при общем амнионе, сцепление (коллизия) в родах.
Диагностика
Использование современных скрининговых методов исследования при постановке пациентки на учет в женской консультации позволяет вовремя диагностировать многоплодную беременность даже на ранних гестационных сроках. Наиболее информативными методами, позволяющими предположить и подтвердить вынашивание женщиной более одного ребенка, являются:
В качестве дополнительных методов обследования рекомендованы клиническое исследование крови и мочи для диагностики возможных осложнений, фетометрия и фонокардиография, обеспечивающие контроль развития близнецов, цервикометрия, позволяющая своевременно выявить истмико-цервикальную недостаточность. Хотя в 99,3% случаев многоплодие определяется при помощи УЗИ, в ряде случаев может потребоваться дифференциальная диагностика с гидроамнионом, крупным плодом, миомой матки, пузырным заносом. При наличии показаний пациентку консультируют онкогинеколог, неонатолог.
Ведение многоплодной беременности
С учетом высокой вероятности осложненного течения пациенткам с многоплодием рекомендованы соблюдение щадящего режима (ограничение физических и психоэмоциональных нагрузок, достаточный сон и дневной отдых), специальный рацион для удовлетворения повышенной потребности в белках, углеводах, жирах, витаминах и микроэлементах, динамическое наблюдение для оценки состояния женщины и детей. Особое внимание уделяется профилактике анемии, ранней диагностике сердечно-сосудистой и почечной патологии, нарушений гемостаза. При выявлении гестозов и других осложнений предпочтительна госпитализация в акушерский стационар. Беременную с неосложненной многоплодной гестацией направляют в роддом за 2-3 недели до предполагаемых родов, при вынашивании трех плодов и больше — за 4 недели, при монохориальной плацентации — на 26-27 неделях. При выборе способа родоразрешения учитывают наличие осложнений, число близнецов, их размеры и положение в матке. Для завершения беременности могут быть рекомендованы:
По показаниям в период беременности пациенткам могут проводиться операции для устранения или коррекции синдрома фето-фетальной трансфузии (амниоредукция, эндоскопическая коагуляция лазером анастомозированных плацентарных сосудов, септостомия, в исключительных случаях — избирательная эвтаназия плода-донора). При естественном родоразрешении после появления первого близнеца иногда допускается выполнение под ультразвуковым контролем наружного поворота на головку оставшегося ребенка. В многоплодных родах необходимы мероприятия по предупреждению послеродовых кровопотерь.
Прогноз и профилактика
Риск развития осложнений и исход многоплодной беременности определяются ее хориальностью. Хотя прогноз в любом случае менее благоприятен, чем при одноплодных гестациях, наибольшее количество осложнений и перинатальных потерь возникает при монохориальном многоплодии. Эффективных мероприятий по профилактике множественного зачатия на сегодняшний день не предложено. Для предупреждения возможных осложнений рекомендованы ранняя постановка на учет и регулярное наблюдение у акушера-гинеколога, сбалансированное питание, витаминизация, более частый отдых в положении на боку.