Инсулинорезистентность
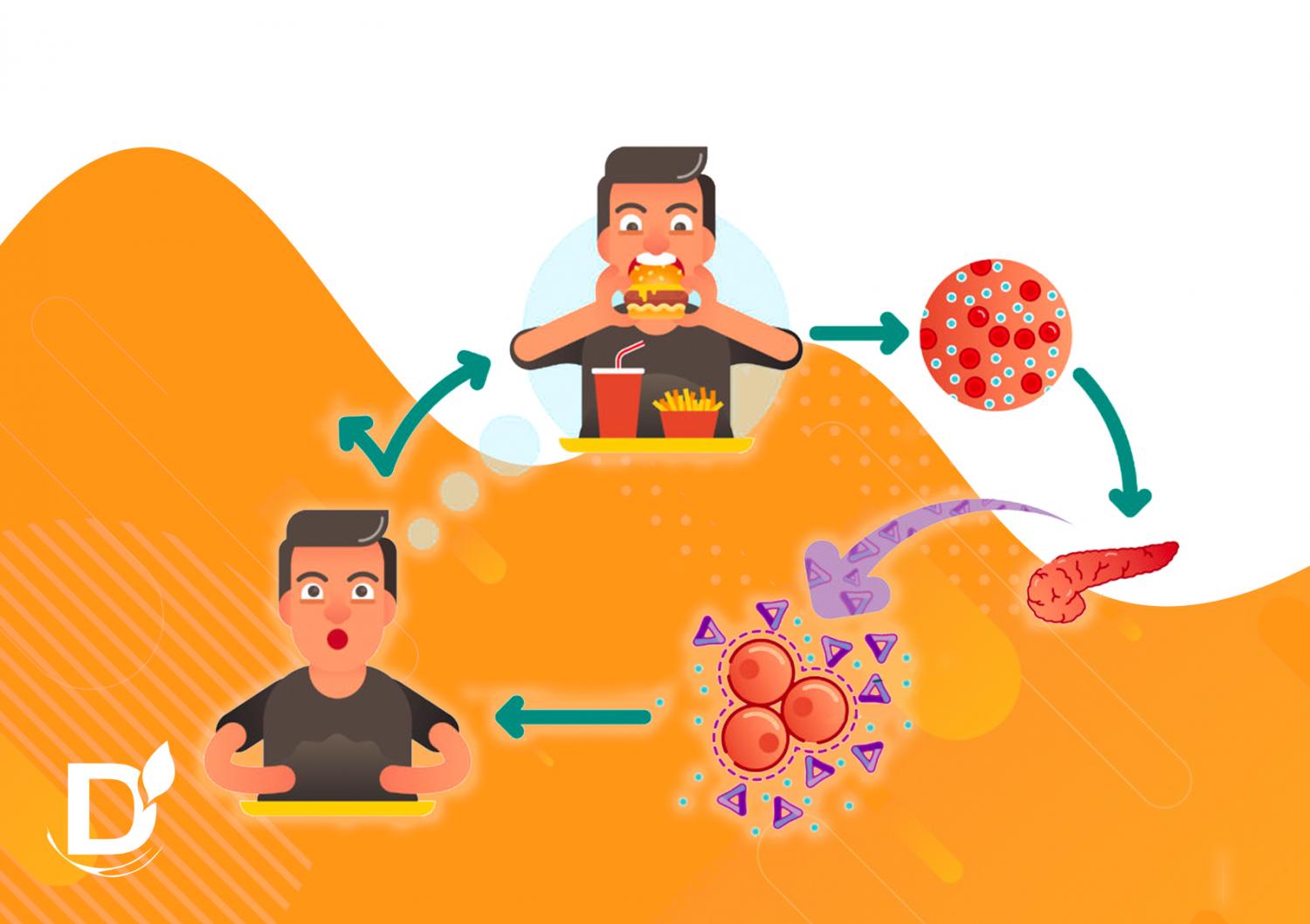
Инсулинорезистентность (англ. «resistance»-сопротивление, стойкость, устойчивость) переводится как недостаточная чувствительность клеток человеческого организма к гормону инсулину. Для поддержания уровня метаболических процессов на должном уровне организму нужно большее относительно нормы количество данного гормона, и поджелудочная железа начинает выделять его в кровь в избыточном количестве, возникает компенсаторная гиперинсулинемия.
Наиболее известным действием инсулина является обеспечение транспорта глюкозы внутрь клетки. Однако полный спектр функций инсулина включает в себя также влияние на жировой, белковый обмен, регуляцию транскрипции генов, роста и деления клеток, эндотелиальную функцию сосудов.
Соответственно инсулинорезистентность приводит к нарушению всех видов обмена веществ, а также механизмов размножения клеток и поражению сосудистой системы.
Биомеханизм инсулинорезистентности изучен не полностью, однако известно несколько уровней возникновения поломки:
Главной причиной инсулиновой устойчивости в настоящее время считается сбой внутриклеточных реакций.
Чувствительность тканей тела к инсулину понижается с возрастом, особенно на фоне наследственной предрасположенности, но главное — из-за нездорового образа жизни. Ведущие факторы – потребление большого количества легкоусвояемых углеводов (сахар, изделия из рафинированной белой муки) и недостаточная физическая активность.
Биологические эффекты инсулина
Поддерживать баланс между резистентностью к инсулину и его выработкой организм может довольно долго, но в конечном итоге, через несколько лет, развивается декомпенсация. Бета-клетки поджелудочной железы истощаются, становятся не в состоянии вырабатывать большое количество инсулина, требуемого для преодоления сопротивления к нему, уровень глюкозы повышается. Так развивается сахарный диабет 2 типа.
Чем раньше будут предприняты меры по лечению инсулинорезистентности, тем меньше вероятность развития диабета, сердечно-сосудистых заболеваний (инфаркта, инсульта), жирового перерождения печени, синдрома поликистозных яичников, эректильной дисфункции, а также бесплодия.
Инсулинорезистентность определяет более высокую заболеваемость и смертность от сосудистых катастроф.
Диагностика
Кроме того, инфекционная патология, стресс, курение, недостаток сна, прием ряда лекарственных препаратов (как то оральные контрацептивы, статины) провоцируют развитие инсулинорезистентности.
Высокий уровень инсулина в анализе крови при нормальной глюкозе – признак резистентности, однако это соотношение меняется при развитии сахарного диабета.
Поражение кожи при инсулинорезистентности часто видны невооруженным глазом. Это acantosis nigricans (черный акантоз) – потемнение, уплотнение кожи в области естественных складок (шея, подмышки, пах). Акрохордоны (новообразования на коже, напоминающие папилломы) на этих участках тела. Темные, сухие, шелушащиеся локти.
Лечение
На инсулинорезистентность можно влиять двумя способами:
Самое эффективное лечение инсулинорезистентности, исходя из причины, это изменение образа жизни, характера питания (читать статью здоровое питание), подразумевающее отказ от «быстрых» углеводов и редкие приемы пищи, правильные физические нагрузки.
Не менее важна компенсация дефицитов гормонов (половые, тиреоидные), витаминов (витамин Д, группа В и др.), микроэлементов, омега-3 жирных кислот, улучшение метаболических процессов. Обязательна нормализация ночного сна.
Существуют медикаментозные препараты, улучшающие чувствительность клеток к инсулину. В дополнение к вышеперечисленному они также могут быть назначены врачом.
Мнение эндокринолога: инсулинорезистентность — причина или следствие ожирения? Что лечить в первую очередь?
Диагноз инсулинорезистентность — всегда ли это правильно? Пациенты, обращающиеся по поводу лечения ожирения, часто вместо адекватного набора диагностических и лечебных мер, направленных на устранение именно ожирения получают диагноз «инсулинорезистентность» и список анализов для выявления этого нарушения. В чем ошибка специалистов, рассматривающих ожирение как следствие резистентности к инсулину? Как связаны эти состояния?
Механизм и осложнения инсулинрезистентности
Одним из механизмов, сопровождающих чрезмерное количество жира в организме и недостаточную физическую активность, является феномен увеличения секреции инсулина. Этот механизм имеет компенсационную задачу: он предотвращает гипергликемию, потому что жировая ткань, в отличие от мышечной, обладает гормональной и метаболической активностью (проще говоря), способствует гипергликемии.
Однако со временем, как и любой перегруженный механизм компенсации, он постепенно выходит из строя. Из-за избытка инсулина происходит реактивная гипогликемия, то есть снижение уровня глюкозы через несколько часов после еды.
Когда чувствительность к инсулину снижена, появляются преддиабетические состояния (ненормальный уровень глюкозы натощак, ненормальная толерантность к глюкозе), за которыми следует диабет типа 2. Тем временем могут появляться нарушения, связанные с избытком инсулина, такие как сердечно-сосудистые заболевания или кожные патологии.
Чувствительность к инсулину зависит не только от жировой массы, но и отчасти определяется генетически, что несет в себе риск диабета и сердечно-сосудистых заболеваний. Она также нарушается при некоторых заболеваниях, наиболее распространенным из которых является синдром поликистозных яичников, что может послужить основанием для неправильной диагностики.
Определение инсулинорезистентности и ее ограничения
Следует подчеркнуть, что понятия высокой или низкой чувствительности к инсулину отличается от понятия резистентности к инсулину. Чувствительность к инсулину оценивается количественно, методом, выявляющий реакцию организма на внешний инсулин.
Резистентность к инсулину, как определение расстройства, это порог чувствительности к инсулину, с которого возрастает риск осложнений. Проблема состоит в том, что этот порог определяется совершенно произвольно, поскольку риск осложнений в отношении чувствительности к инсулину не имеет точных рамок.
Анализ на чувствительность к инсулину не охватывает важную проблему: в частности он не отражает динамические расстройства, которые проявляются после приема пищи и повышения уровня глюкозы. Также результат не показывает расстройства, связанные с желудочно-кишечными гормонами. Наиболее распространенным таким расстройством является реактивная гипогликемия.
Описанные ограничения показывают, что само определение инсулинорезистентности и повышение этого определения до названия диагноза заболевания может быть спорным.
Имеет ли диагноз резистентности к инсулину практическое значение
В связи с недостатками диагностики и низкой их значимостью в лечении ожирения, возникает вопрос, имеет ли смысл выполнять дополнительные действия для распознавания резистентности к инсулину?
Многие европейские руководства для практикующих врачей не поддерживают диагноз инсулинорезистентности, поставленный на основании одного теста и определяют это состояние на основе списка клинических симптомов, общим знаменателем которого может быть снижение чувствительности к инсулину.
При этом клиническая практика доказывает, что вместо поиска инсулинорезистентности лучше сосредоточиться на выявлении клинических симптомов и их лечении, включая методы, которые восстанавливают чувствительность к инсулину.
Инсулинорезистентность — частые ошибки
Распространенные рассуждения, часто встречающиеся в Интернете или в беседах эндокринолога с пациентами:
Причина ошибки заключается в том что пациенты и начинающие врачи часто путают последствия с причинами и сопутствующими факторами.
Стремление диагностировать и лечить инсулинорезистентность изолированно от общей картины состояния пациента несет множество побочных эффектов, из которых наиболее важным является демобилизующий фактор, отвлекающий внимание пациента от причинной терапии.
Инсулинорезистентность — правильное управление этими расстройствами
» data-medium-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/01/Бариатрическая-процедура.jpg?fit=450%2C300&ssl=1″ data-large-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/01/Бариатрическая-процедура.jpg?fit=826%2C550&ssl=1″ loading=»lazy» src=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/01/%D0%91%D0%B0%D1%80%D0%B8%D0%B0%D1%82%D1%80%D0%B8%D1%87%D0%B5%D1%81%D0%BA%D0%B0%D1%8F-%D0%BF%D1%80%D0%BE%D1%86%D0%B5%D0%B4%D1%83%D1%80%D0%B0.jpg?resize=900%2C599&ssl=1″ alt=»Бариатрическая процедура» width=»900″ height=»599″ srcset=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/01/Бариатрическая-процедура.jpg?w=900&ssl=1 900w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/01/Бариатрическая-процедура.jpg?resize=450%2C300&ssl=1 450w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/01/Бариатрическая-процедура.jpg?resize=826%2C550&ssl=1 826w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/01/Бариатрическая-процедура.jpg?resize=768%2C511&ssl=1 768w» sizes=»(max-width: 900px) 100vw, 900px» data-recalc-dims=»1″/> Бариатрическая процедура
Резистентность к инсулину — инсулинорезистентность — важный, но не единственный механизм, вызывающий негативные последствия для здоровья людей с избыточным весом. Это значит, что даже если найти идеальный препарат против инсулинорезистентности, он не исправит все последствия неправильного образа жизни и не обеспечит значительную потерю веса.
Это подтверждает текущий опыт применения при преддиабете и ожирении метформина. Это препарат с разнонаправленным действием, который, помимо прочего, улучшает чувствительность к инсулину. Его введение оказало положительное влияние на профилактику диабета 2 типа, но изменение привычек питания и, прежде всего, правильный план ежедневных физических нагрузок, дает во много раз больший эффект, чем просто прием таблеток.
Также трудно переоценить физическую активность и правильные привычки питания в случае заболеваний, связанных с аномальной чувствительностью к инсулину, поскольку они предотвращают обострение расстройства.
Выводы
Диагностика инсулинорезистентности как причины избыточного веса — ошибка, где путаются последствия с причиной. Говоря прямо, для решения этих проблем лучше, использовать не тесты на инсулин, а комнатные весы, сантиметр, тесты на уровень глюкозы, измерение артериального давления, а также устройства контроля физической активности.
Анализ глюкозы и инсулина в крови может иметь смысл для эндокринолога, когда врач рассматривает возможность введения фармакологического лечения, например, назначения метформина, в качестве дополнения к нефармакологическому лечению.
Это делается для предотвращения реактивной гипогликемии, преддиабета и диабета типа 2. Лечение также необходимо при некоторых заболеваниях, связанных с пониженной чувствительностью к инсулину, например, при синдроме поликистозных яичников.
Что такое инсулинорезистентность: ее признаки, причины и лечение
Нам часто поступают запросы осветить в постах ту или иную тему. Мы считаем это своей миссией, ведь если есть вопрос, должен быть и ответ!
Одна из подобных просьб касалась инсулинорезистентности. Пришлось изучить тему вдоль и поперек, прежде, чем опубликовать данный материал 😉
Что такое инсулинорезистентность
Как происходит в норме?
Что случается при резистентность к инсулину?
По ряду причин клетка перестает «слушаться» инсулин: глюкоза из крови больше не может в нее попасть. Не утилизированная клетками глюкоза накапливается в крови, возникает гипергликемия.
Инсулинорезистентность может появиться и как самостоятельный синдром, и как дополнение к диабету 1 / 2 типов.
Симптомы инсулинорезистентности
Типичными симптомами ИР являются:
Причины резистентности к инсулину
Их много. Точную причину может определить ТОЛЬКО врач. Не занимайтесь самодиагностикой и самолечением!
Наиболее частые причины: избыточный вес, пожилой возраст, малоподвижный образ жизни, наследственный фактор.
Если говорить о временной инсулинорезистентности, то она может возникать:
Лечение инсулинорезистентности
Важно понимать, что в некоторые жизненные периоды резистентность к инсулину считается нормальным явлением. Сюда относятся беременность, подростковый возраст, цикл. Серьезного лечения такие состояния, как правило, не требуют, нужно лишь оперативно корректировать дозировки сахароснижающих препаратов и дождаться, когда «гормональная буря» окончится.
В некоторых случаях может понадобится медикаментозное лечение. В этом вопросе важен грамотный индивидуальный подход доктора к пациенту.
Разные лица инсулиновой резистентности
П. М. Шварцбурд,
доктор биологических наук, Институт теоретической и экспериментальной биофизики РАН, Пущино
«Химия и жизнь» №7, 2013
Диабет
В последние годы многие развитые страны столкнулись с эпидемическим ростом сахарного диабета 2-го типа (далее просто «диабет»). По данным, приведенным в обзоре профессора Калифорнийского университета Джеролда Олефски (“Cell”, 2013, 152, 673–687, doi: 10.1016/j.cell.2013.01.041), этой формой диабета страдают более 300 миллионов человек во всем мире, из них 55 миллионов в Индии, 25 миллионов — в США и 80 миллионов в Китае, причем количество пациентов удваивается каждые 10–15 лет. Диабет второго типа развивается, когда некоторые ткани пациента малочувствительны к действию инсулина, то есть приобретают инсулинорезистентность. Этот недуг не следует путать с более редким диабетом 1-го типа (юношеским диабетом) — заболеванием, при котором иммунные клетки по неустановленной причине атакуют специализированные бета-клетки поджелудочной железы, вырабатывающие гормон инсулин, и разрушают их.
В результате поджелудочная железа не в состоянии синтезировать достаточное количество инсулина, и больные вынуждены регулярно его вводить. Любой диабет опасен тяжелейшими осложнениями: слепотой, нарушениями свертываемости крови, кровоснабжения конечностей, работы нервной и сердечно-сосудистой систем.
Пытаясь бороться с диабетом 2-го типа, врачи и исследователи обращают особое внимание на его грозный предвестник — инсулинорезистентность. Основная физиологическая функция инсулина заключается в том, чтобы обеспечивать поступление глюкозы из периферической крови в клетки (прежде всего мышечной и жировой ткани) и подавлять избыточную продукцию глюкозы в клетках печени. Эту задачу он выполняет, стимулируя экспрессию особых белков-транспортеров, которые перетаскивают глюкозу из периферической крови через клеточную мембрану внутрь клетки (рис. 1). В результате действия инсулина количество белков-транспортеров на мембране возрастает в 5–10 раз, а их содержание внутри клетки уменьшается на 50–60%.
Чувствительность клеток к инсулину зависит прежде всего от количества инсулиновых рецепторов и их активности. Так, жировые клетки и гепатоциты (клетки печени) содержат по 200–300 тысяч рецепторов, а моноциты и эритроциты — на порядок меньше. Количество рецепторов и их сродство (аффинность) к инсулину непостоянны: у здоровых людей они выше вечером и ночью, а утром ниже; возрастают при физических нагрузках, уменьшаются у пожилых людей. В норме инсулин также вызывает релаксацию гладкомышечной стенки сосудов за счет высвобождения оксида азота, однако и эта способность нарушена у пациентов с инсулинорезистентностью и ожирением.
Если восприимчивость периферических тканей к действию инсулина по какой-то причине снижена, у человека развивается компенсаторная гиперинсулинемия — его поджелудочная железа синтезирует и выделяет в кровь повышенное количество инсулина. Пока бета-клетки могут работать в авральном режиме и поддерживать в плазме крови уровень гормона, достаточный для преодоления инсулинорезистентности, у пациентов сохраняется нормальная концентрация сахара в крови. Однако резервы поджелудочной железы не безграничны, бета-клетки «выдыхаются», и тогда уровень сахара начинает расти.
Ситуация усугубляется тем, что при инсулинорезистентности неправильно работает печень. Обычно этот орган поддерживает необходимую концентрацию сахара, расщепляя гликоген или синтезируя глюкозу из веществ неуглеродной природы. Когда уровень инсулина возрастает, здоровая печень снижает продукцию глюкозы. А при инсулинорезистентности печень как ни в чем не бывало продолжает выбрасывать ее в кровь, что вызывает у голодного пациента гипергликемию.
Иными словами, когда бета-клетки утрачивают способность постоянно наращивать продукцию гормона, инсулинорезистентность перетекает в сахарный диабет 2-го типа, для которого характерны хроническая нехватка инсулина и, как следствие, повышенное содержание глюкозы в крови. Однако уровень сахара в крови — это только индикатор проблемы, суть которой заключается в том, что глюкоза не может попасть в клетки, они голодают и плохо выполняют свои функции.
Вопрос о причинах возникновения инсулинорезистентности остается открытым. Установлено, что она чаще развивается при избыточной массе тела и ожирении, у людей старше 45 лет, при недостаточной физической нагрузке, стрессе и повышенном артериальном давлении. Каким же образом ожирение содействует развитию инсулинорезистентности?
Ожирение и воспаление
Специалисты Национального института диабета США более 30 лет изучали индейцев племени пима, живущих в Аризоне и Мексике. Они установили, что половина всех взрослых индейцев, населяющих резервации на территории Аризоны, болеют диабетом и 95% из них страдают от ожирения, а у мексиканских пима это заболевание наблюдается редко, и ожирение им не свойственно, потому что они едят низкокалорийные продукты с высоким содержанием пищевой клетчатки и физически гораздо активнее, чем их заграничные единоплеменники. Исследователи пришли к выводу, что главный фактор риска в развитии диабета 2-го типа — ожирение. Причем риск возникновения ожирения можно снизить даже при наследственной предрасположенности к нему, если вести правильный образ жизни.
В последние десятилетия наблюдается эпидемический рост числа людей с избыточным весом (см.: Калория и ее история, «Химия и жизнь», 2013, № 2). Так, в США около 65% взрослых людей имеют лишний вес и около 32% страдают от ожирения. Как мы помним, ожирение часто сочетается с инсулинорезистентностью. Если масса человека превышает идеальную на 35–40%, то чувствительность к инсулину снижается более чем на 40%. Развитию инсулинорезистентности способствует и усиленный выход жирных кислот из адипоцитов (клеток жировой ткани) в кровь. Клинические исследования показали, что фармакологические ингибиторы липолиза (препараты, замедляющие расщепление жиров и тем самым снижающие уровень жирных кислот в крови) способны быстро вернуть пациентам с ожирением чувствительность к инсулину. Снижение веса также уменьшает поток жирных кислот и улучшает чувствительность к инсулину.
В организме существуют два основных способа энергетического обеспечения: «дневной» и «ночной». При «дневном» способе энергообеспечения главным источником энергии служит глюкоза и в меньшей степени — жир. При «ночном», напротив, организм черпает энергию в основном из жирных кислот, поступающих в кровь при расщеплении жировых отложений. По мнению ленинградского профессора-медика Владимира Михайловича Дильмана, при ожирении механизм суточного переключения энергетического гомеостаза нарушается, и организм переходит преимущественно на жировой путь обеспечения. Но почему это происходит?
Известно, что во взрослом организме количество жировых клеток постоянно. Накопление жира увеличивает объем адипоцита, что приводит к снижению плотности инсулиновых рецепторов на ее увеличенной поверхности, и чувствительность жировой ткани к действию инсулина падает. Однако если человек по-прежнему переедает, клетки вынужденно продолжают синтезировать жиры из тех излишков глюкозы, которые не могут быть «потрачены» в других органах. Поджелудочная железа отвечает на это дополнительным, компенсаторным увеличением продукции инсулина.
И всё же «накачка» адипоцитов жиром не может быть бесконечной. Когда жировая ткань перегружена, в ней нарастает гипоксия и часть адипоцитов погибает, вызывая воспаление. К очагу воспаления из костного мозга устремляются макрофаги. В норме жировая ткань содержит не более 5% макрофагов, но при ожирении их доля увеличивается до 50%. При этом макрофаги активируются и секретируют воспалительные цитокины — небольшие пептидные молекулы, обеспечивающие мобилизацию воспалительного ответа, — в частности, фактор некроза опухоли TNF-α (запомним эту аббревиатуру, она нам еще понадобится) и интерлейкин-6. Эти цитокины, в свою очередь, поддерживают инсулинорезистентность как в адипоцитах, так и в клетках печени и мышц (рис. 2).

Как установили американские исследователи под руководством профессора Стивена Гринспуна, директора клиники при Гарвардской медицинской школе (Бостон, США), нейтрализация провоспалительного TNF-α улучшает чувствительность к инсулину при ожирении (“Journal of Clinical Endocrinology & Metabolism”, 2011, 96: E146–E150). Это открытие позволило предположить, что при ожирении жировая ткань становится источником хронической активации воспаления, способного поддерживать инсулинорезистентность (рис. 2, 3). Механизмы такой активации местного и системного воспаления интенсивно изучают.
Однако воспаление — это не болезнь, а нормальная реакция организма, в частности, на бактериальную инфекцию. Цель воспаления — уничтожить бактерии с помощью цитотоксической реакции «респираторного», или «кислородного взрыва». Такое название она получила потому, что клетки-фагоциты, захватившие бактерии или продукты их распада, резко (взрывообразно) увеличивают потребление кислорода и глюкозы, которые участвуют в образовании высокоактивных радикалов, обладающих антибактериальной активностью. Реакция достигает максимума уже через 50–120 секунд после начала фагоцитоза. Для осуществления реакции «респираторного взрыва» необходима быстрая доставка большого количества глюкозы к активированным фагоцитам. Можно предположить, что такой направленный поток глюкозы обеспечивается с помощью физиологического механизма инсулинорезистентности, который временно ограничивает приток глюкозы в мышцы и жировые клетки, направляя ее главным образом в нейтрофилы и макрофаги (рис. 3).
Рис. 3. Рак, ожирение и ответ фагоцитов на бактериальную инфекцию сопровождаются воспалением, а воспаление поддерживает инсулинорезистентность
Оказалось, что инсулинорезистентность регулирует потоки глюкозы и в других адаптационных ситуациях, во время беременности например.
Беременность и рост опухолей
Глюкоза — основной источник энергии для матери и плода. По мере роста плоду нужно всё больше глюкозы, причем ее потребление во второй половине беременности опережает ее доступность. Поэтому в норме уровень глюкозы в крови плода примерно на 10–20 мг/100 мл (0,6–1,1 ммоль/л) ниже, чем у матери. (Физиологическая норма для беременной женщины — 3,3–6,6 ммоль/л.) Обращает на себя внимание тот факт, что в период максимального роста плода у всех беременных развивается физиологическая инсулинорезистентность, с помощью которой, вероятно, потоки глюкозы и перенаправляются от органов матери к растущему плоду. Этот эффект регулирует плацента — основной источник секреции TNF-α во время беременности, особенно во второй ее половине. Примерно 94% плацентарного TNF-α высвобождается в кровоток матери, и только 6% — в кровоток плода. Таким образом, высокий уровень TNF-α обеспечивает инсулинорезистенность материнских тканей.
После родов его концентрация резко и быстро снижается, и параллельно восстанавливается чувствительность к инсулину. Однако у беременных с избыточной массой тела содержание TNF-α значительно выше, чем у беременных с нормальным весом. У чрезмерно полных женщин беременность часто протекает с осложнениями, и после родов чувствительность к инсулину не только не восстанавливается, но и возрастает риск развития диабета. Однако при правильном течении беременности адаптивная инсулинорезистентность помогает нормальному росту плода.
Эмбриональные ткани по изоферментному и антигенному составам, а также типу клеточного метаболизма (активации гликолиза) подобны опухолевым. Возникает вопрос: развивается ли инсулинорезистентность при опухолевом росте и если да, то к каким последствиям приводит?
Раковые клетки усваивают глюкозу в 10–30 раз активнее нормальных. Потребляя глюкозу со скоростью большей, чем скорость ее поступления, раковая опухоль действует как мощный насос, выкачивающий глюкозу из организма хозяина. Исследователи из Университета Южной Калифорнии Этан Оргел и Стивен Миттелмен показали, что большинство злокачественных опухолей вызывает инсулинорезистентность в мышцах, печени и жировой ткани больного параллельно с увеличением уровня провоспалительного TNF-α (“Current Diabetes Reports”, 2013, 13, 213–222, doi: 10.1007/s11892-012-0356-6). Это создает более выгодные условия для роста опухоли в ущерб нормальной работе здоровых органов и тканей.
Вопреки распространенному мнению, что больные раком умирают от метастазов в жизненно важные органы, многие из них погибают от комплекса болезней, известных под названием «паранеопластический синдром». Это вторичные неспецифические нарушения функций различных органов и систем, непосредственно не связанных с локализацией первичной опухоли. Паранеопластический синдром встречается у 60% онкологических больных. Он вызван нарастающим синтезом TNF-α, который в высокой концентрации превращается в эндотоксин, вызывающий системное воспаление и длительное ограничение поступления глюкозы в мышцы, печень и жировую ткань. В результате масса мышечной и жировой тканей уменьшается, и пациент заметно теряет в весе — так называемая раковая кахексия (рис. 3). Поэтому при онкологических заболеваниях целесообразно применять препараты, уменьшающие системное воспаление и повышающие чувствительность клеток печени, мышц и жировой ткани к действию инсулина. Они могут не только замедлить рост опухоли, но и предупредить развитие кахексии. Давно было замечено, что антидиабетические препараты (бигуаниды), восстанавливающие инсулинорезистентность, повышают эффективность лечения онкологических больных, но для предупреждения развития кахексии их не использовали, вероятно, из-за недостаточного внимания к эффекту инсулинорезистентности при опухолевом росте.
А еще резистентность к инсулину может привести к развитию синдрома поликистозных яичников (механизм развития не установлен). У женщин при этом заболевании нарушается менструальный цикл и развивается бесплодие. Полугодовое лечение наиболее известным бигуанидом метформином восстанавливает регулярный цикл овуляции.
Инсулинорезистентность — защитная реакция или болезнь?
Чтобы выбрать правильный ответ, необходим детальный анализ ситуации, при которой возникла инсулинорезистентность, хотя зачастую это становится отдельной непростой задачей. При неосложненной беременности или при развитии кратковременной реакции «респираторного взрыва», направленного на ликвидацию бактериальной инфекции, инсулинорезистентность представляет собой адаптивный, физиологически оправданный ответ. После родов или победы над инфекцией она проходит сама и не требует лечения. Однако, по данным профессора-биолога Я. А. Александровского, хроническое повышение уровня сахара в крови само по себе, без инфекции способно вызвать «затяжной респираторный взрыв» у нейтрофилов, которые, скапливаясь вблизи стенок сосудов, способны их повредить. Поэтому при диабете возрастает риск развития сосудистых осложнений. Иными словами, физиологическая воспалительная реакция по мере увеличения ее продолжительности приобретает патологические черты, и тогда ее действие направлено не столько против бактерий, сколько против сосудов.
Инсулинорезистентность рассматривают как предшественницу клинического проявления сахарного диабета 2-го типа, но она также может указывать на скрытое развитие опухолевого процесса. В таких ситуациях необходима более детальная диагностика, причем во время обследования человек должен избегать факторов риска: избыточного и неправильного питания, малой физической активности, эмоционального стресса. После обследования целесообразно корректировать устойчивость к инсулину с помощью бигуанидов, салицилатов и других противовоспалительных препаратов.
Нельзя не отметить удивительные открытия последних лет, сделанные в нескольких зарубежных лабораториях. По данным профессора Гарвардской медицинской школы Ричарда Ходина, прием кишечной щелочной фосфатазы смягчает негативные последствия избыточного употребления жирной пищи (“Proceedings of the National Academy of Sciences”, 2013, 110, 17, 7003–7008, doi:10.1073/ pnas.1220180110). Оказывается, некоторые представители кишечной микрофлоры могут поддерживать или подавлять развитие рака и диабета в организме хозяина. Более того, микрофлора, способствующая развитию диабета, иногда передается от больной диабетом беременной к плоду и таким путем повышает риск развития этой патологии у ребенка. Влияние микрофлоры на развитие диабета сейчас интенсивно исследуют, будущее покажет, насколько справедливы предположения ученых и возможно ли их использовать на практике.
Феномен инсулинорезистентности многолик. Природа экономно использует один и тот же механизм для достижения разных целей: он обеспечивает и антибактериальную защитную реакцию «респираторного взрыва», и нормальное развитие плода. Увы, неправильный образ жизни провоцирует патологическое течение процесса, и тогда инсулинорезистентность способствует возникновению ожирения, рака или диабета.